一针法预防性回肠造口在直肠癌低位前切除手术中的应用
2020-06-01赵玉洲韩广森马鹏飞张俊立刘晨宇曹养辉张习杰
赵玉洲 韩广森 马鹏飞 张俊立 刘晨宇 曹养辉 张习杰
直肠癌是我国最常见的恶性肿瘤之一[1],我国直肠癌发病率和死亡率在恶性肿瘤中位于第五位[2],目前直肠癌的发病率呈不断上升趋势[3-4],经腹直肠癌前切除仍然是治疗直肠癌的重要术式。随着双吻合器和术前同步放化疗等技术的运用,保肛率也在不断提高[5-6]。但由于低位直肠吻合后容易发生吻合口漏,为防治术后并发症,也为患者术后能尽快接受辅助治疗,预防性造口越来越被临床医生和患者所接受[7-8]。传统造口方法需要使用支架管和外翻缝合回肠黏膜,造口手术时间长,术后粪水性皮炎以及造口皮肤黏膜分离等造口术后相关并发症的发生率较高[9-10]。我们在近年的临床工作中根据回肠造口的解剖学特点创新性地提出了一针法回肠造口,并取得了较好的临床效果,现报道如下:
资料与方法
一、一般资料
选取2016 年1 月至2019 年1 月河南省肿瘤医院普外科连续80 例行直肠癌低位前切除并预防性回肠造口手术的患者,按随机表法分为一针法回肠造口组(观察组)和传统方法造口组(对照组)各40 例,两组患者的临床基线资料差异均无统计学意义(表1)。
二、纳入与排除标准
1.纳入标准:(1)术前行纤维肠镜及术后标本病理学报告确诊为直肠癌;(2)术前经超声、CT和磁共振检查未见远处转移;(3)计划行直肠癌R0 根治手术治疗;(4)患者病例资料完整,所有患者术前知情并签手术同意书。
2.排除标准:(1)术前检查及术中发现肿瘤出现远处转移,手术未能行R0 根治性切除;(2)术前合并急性穿孔、肠梗阻、出血、严重感染等;(3)有严重的心脑血管疾病等手术禁忌证。所有患者均由本院同一组手术医生完成标准的直肠癌前切除手术。本研究已在河南省肿瘤医院伦理委员会讨论通过。对比两组造口手术操作时间以及造口皮肤黏膜分离、粪水性皮炎、造口旁疝、造口脱垂、造口回缩等造口相关并发症的发生率。
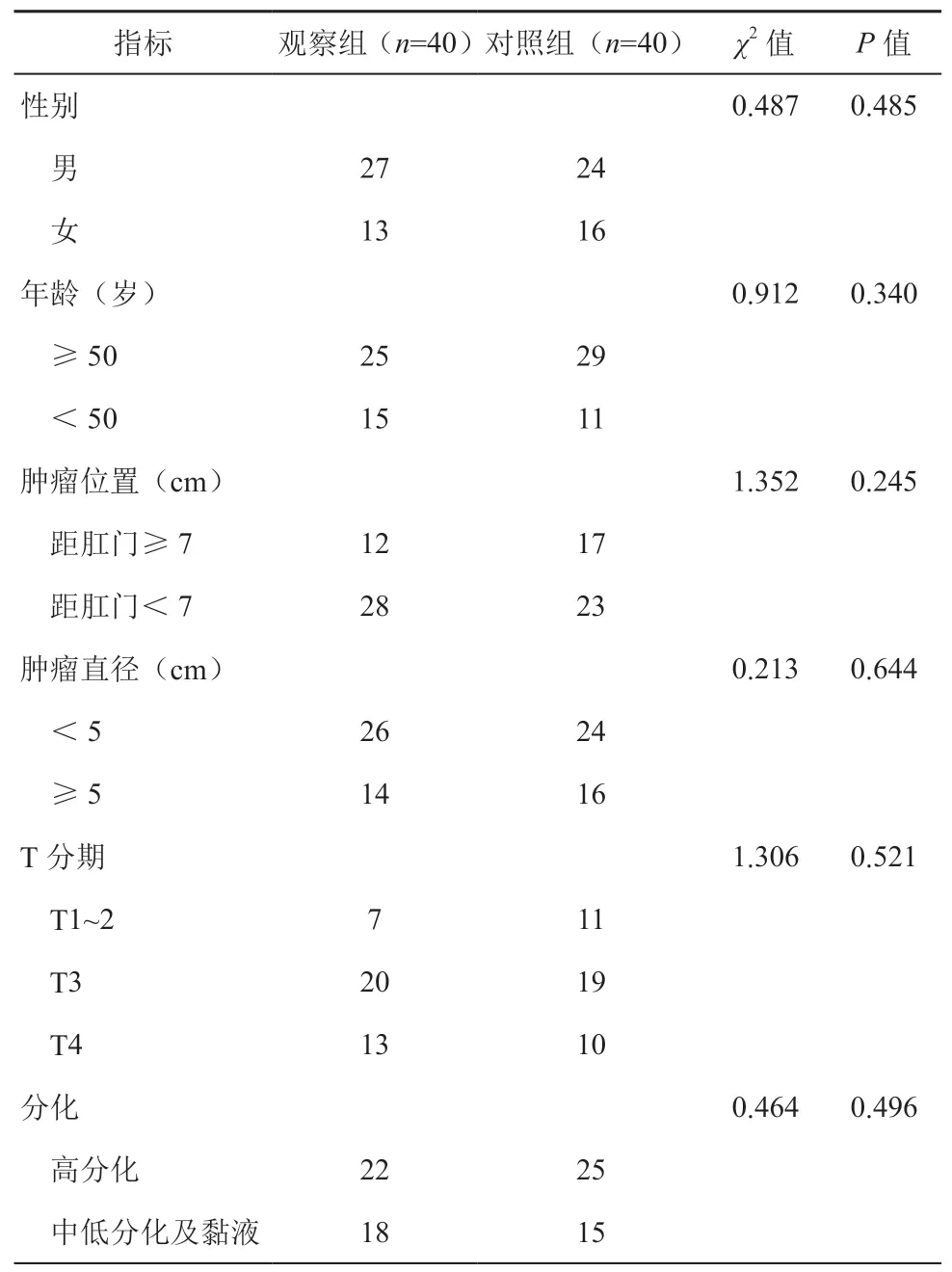
表1 两组患者临床病理资料比较(例)
三、手术方法
1.观察组手术方法:在右下腹皮肤平坦处取腹直肌切口长约4 cm 进腹,将回肠末端距回盲部约30 cm 处提出于切口外侧,自切口一侧皮肤中点距皮0.5~1.0 cm 处以7 号丝线缝合一针,自切口外侧进针,内侧出针(图1)。连针带线穿过回肠系膜无血管区。然后在切口另一侧皮肤对应处再缝合一针,内侧进针外侧出针(图2)。出针后将缝线再由无血管区穿至对侧。收紧缝线打结(图3)。必要时经由腹腔牵回腹壁外过多的肠管,使造口回肠保留合适的长度,完成回肠造口(图4)。术后第二天开放造口(沿造口肠壁对系膜缘中点纵行切开长约2 cm 肠壁),之后造口肠壁会自然翻转。术后3 周肠壁完全翻转,近端及远端向上下两端分离(图5)。
2.对照组手术方法:在右下腹皮肤平坦处取腹直肌切口长约4 cm 进腹,将距回盲部30 cm 处回肠末端提出于切口外侧。紧贴回肠后壁用血管钳戳一小孔,穿过一根直径5 mm 的硬塑料棒做支架(术后1~2 周内拔除)。将切口周围腹膜与肠壁浆肌层及提至切口外之系膜做一圈缝合固定,同样缝合切口两端之皮下及皮肤。造口完毕后用电刀横行切开远端肠襻,将肠管切缘的黏膜外翻,用细丝线将肠管断端与皮肤做一周环形间断外翻缝合[11]。
3.术后随访:采用门诊随访和电话随访相结合的方式,术后每月随访一次,直至造口还纳后三个月随访终止,随访日期截止到2019 年7 月。
四、统计学分析
采用SPSS 20.0 统计软件进行数据处理,所有入组患者的计数资料比较采用χ2检验或Fisher确切概率法检验,计量资料比较采用t检验,以P<0.05 为差异有统计学意义。
结果
一、术后病理分期比较
两组患者术后pTNM 分期:观察组Ⅰ期6 例,Ⅱ期12 例,Ⅲ期22 例;对照组Ⅰ期4 例,Ⅱ期16,Ⅲ期20 例。(χ2=1.067,P>0.05)。
二、手术操作时间比较
观察组造口时间为(2.1±0.9)min,对照组造口时间为(15.2±4.6)min,观察组时间明显短于对照组,差异有统计学意义(t=-17.510,P<0.05)。
三、造口术后并发症比较
观察组造口皮肤黏膜分离、粪水性皮炎、造口回缩等发生率与对照组比较差异有统计学意义(观察组造口皮肤黏膜分离患者1 例,对照组15 例;观察组粪水性皮炎患者3 例,对照组32 例;观察组造口回缩患者0 例,对照组8 例)(χ2=15.313,42.717,8.889;P均<0.05)。两组在造口旁疝、造口脱垂两方面的比较差异无统计学意义(观察组造口旁疝患者2 例,对照组6 例;观察组造口脱垂患者2 例,对照组3 例;)(χ2=2.222,0.213;P均>0.05)。
讨 论
随着新的外科技术和新辅助治疗的长足进步,低位直肠癌保肛率不断增加,但吻合口漏的发生仍困扰着外科医生和患者[12]。预防性造口是防止吻合口漏的重要手段,尤其是回肠造口,以其还纳方便安全的突出优势备受外科医生青睐[13-15]。但传统回肠造口方法需要反复缝合,费时费力,同时合并较多的术后造口皮肤黏膜分离[16]和粪水性皮炎[17-18]等并发症,如何提高造口手术效率并减少术后并发症是外科医生关注的焦点问题[19]。

图1 从一侧皮肤中点进针 图2 从另一侧皮肤中点出针 图3 缝线经由回肠系膜穿回后打结 图4 完成后的回肠造口 图5 两周以上的回肠造口自然翻转
回肠造口所有的缝合都是为了完成两个目的:一是完成回肠肠壁的固定;二是将肠壁与切口的皮肤固定,减少术后皮肤黏膜分离。根据回肠造口的这两个特点,我们分析后认为:回肠肠壁的固定完全可以由系膜的固定完成,而系膜的固定可由一点来完成,一旦系膜临近肠壁的某个点被固定了,临近的肠壁也就被固定了。另外一点:传统的方法是将肠壁与拉近皮肤与皮缘缝合以期避免术后皮肤黏膜分离,如果将皮缘拉近肠壁,完成皮缘与肠壁的接触也可以避免术后皮肤黏膜分离。通过以上两点的思考,本中心提出了一针法回肠造口,不仅省时省力,而且可以更好地避免术后皮肤黏膜分离和粪水性皮炎等并发症的发生。
由于仅贯通缝合一针,造口时间通常在2 分钟左右,较传统造口方法节约大量时间。该造口方法通过两侧皮肤中点的收紧,使造口的皮缘呈“8”字状,而其正好与造口回肠的“8”字状完全吻合。造口皮缘完全与肠壁接触,不留缝隙,几乎可以完全避免造口周围皮肤黏膜分离的发生。术后随着造口开放后肠黏膜的不断外翻,造口最终呈“蕈状”完全突出于皮肤,“顶大,底小”的形状十分有利于使用较小开孔的造口底盘进行造口护理。由于造口肠管完全位于造口袋内,且造口底盘可以紧紧围绕造口底部,使得造口周围皮肤可以得到全面的保护,极少发生粪水浸渍皮肤而导致皮炎等并发症。由于造口选址与传统方法一致,造口旁疝的发生率和传统方法差异无统计学意义。本方法固定了系膜,因此整个回肠造口附近的肠管都会被固定后的系膜牵拉,研究中观察组病例未有造口回缩发生。
通过数十例造口患者的手术经验总结一针法回肠造口需要注意以下几点:①腹壁的切口大小应在通过术者四指为宜,过大容易造成回肠从造口周围疝出腹壁。一旦腹壁切开过大,应在造口远近端肠壁与皮肤各缝合一针固定,注意只缝浆肌层,打结也不宜过紧,以免切割引起肠瘘。需要特别指出的是由于回肠系膜的牵拉作用,绝大多数患者只要腹壁开口大小合理,不必再像结肠造口一样在两侧加缝固定[20];②造口回肠距离回盲部30 cm 左右为宜,因造口后远端废用性萎缩,可能在还纳时仅为15~20 cm 左右,保留过短可能使还纳时吻合口距离回盲瓣过近,增加还纳时吻合口漏风险;③回肠拟造口处拉出腹壁前可顺时针旋转180 度,以使近端朝下,更有利于术后护理,同时避免近端排泄物进入远端(本中心常规的做法即是将造口回肠顺时针旋转180 度,使输出端朝下);④一针法固定肠壁两侧仅缝合皮肤即可,对拢两侧皮肤,但缝线一定要收紧,以免缝线切割肠系膜及肠管;⑤缝线可根据患者体质及营养状况,在术后5~7 天左右拆除;⑥如需要扩肛,建议在造口缝线拆除后再行扩肛,以利于手指探入。
总之,一针法回肠造口可有效缩短造口操作时间,减少造口皮肤黏膜分离、粪水性皮炎、造口回缩等造口相关并发症的发生,具有较好的临床推广价值。
