Ⅳ期结直肠癌不同手术策略对患者预后的影响
2020-06-01董德嘉吴伟豆发福
董德嘉 吴伟 豆发福
结直肠癌患者的生存与肿瘤分期密切相关,早期患者5 年生存率高达90%左右,伴有区域淋巴结转移的患者5 年生存率可以超过70%,伴有远处转移患者5 年生存率仅有14%,因此伴有远处转移是影响患者生存的主要问题[1]。目前,结直肠癌治疗主要是以外科手术、放化疗、靶向治疗为基础的综合性治疗。许多研究证明外科手术治疗有助于延长结直肠癌转移患者的生存期,甚至可以提高总生存时间[2]。但对于伴有远处转移的晚期患者在选择手术策略时一直存有争议,并且化学药物的联合治疗对不同手术选择的影响也是争议的焦点。
资料与方法
一、数据来源
通过美国国家癌症研究所的监测、流行病学和最终结果数据库(National Cancer Institute′s Surveillance,Epidemiology,and End Results dataset,SEER)提供的SEER*Stat 软件(8.3.5 版本)中获得相关数据。
将2010~2015 年明确诊断为Ⅳ期的结直肠癌患者信息进行筛选,明确患者原发肿瘤部位、继发转移部位、手术策略、淋巴结检出数目等并排除种族、分化程度、组织学类型等不明确的信息,最终获得数据13 077 例。
二、统计学分析
利用卡方检验统计人口统计学特征,应用多因素COX 回归模型计算风险比值(HRs)和95%置信区间(CIs),并进一步分析相关危险因素。通过Kaplan-Meier 统计学方法计算中位生存时间(median survival time,MST)。
应用SPSS 25.0 和GraphPad Prism 6.0 统计学软件进行数据分析,双侧P<0.05 认为差异具有统计学意义。
结果
一、人口统计学特征
本研究共纳入13 077 例Ⅳ期结直肠癌患者信息,人口统计学特征见表1。其中骨转移538 例、脑转移154 例、肝转移11 787 例、肺转移3 014 例(见图1A),部分患者为多器官转移;手术策略分为原发转移部位均未手术2 084 例(15.9%)、原发部位手术8 633 例(66.0%)、转移部位手术70 例(0.5%)、原发转移部位均行手术2 290 例(17.5%)(见图1B)。
二、应用COX 风险比例模型进行多因素分析
基于总生存率的多因素分析结果见表2;黑种人、男性、超过60 岁、未婚、右半结肠癌、分化程度差、N 分期更晚、无(未知)化疗等因素预示更差的生存情况,而与原发转移均未手术患者相比,原发部位手术、转移部位手术和均行手术治疗三组患者风险比降低,分别为0.640(95%CI,0.605~0.677)、0.592(95%CI,0.424~0.828)、0.371(95%CI,0.343~0.401),其中原发转移均行手术治疗的患者风险比最低。

表1 人口统计学特征[例(%)]
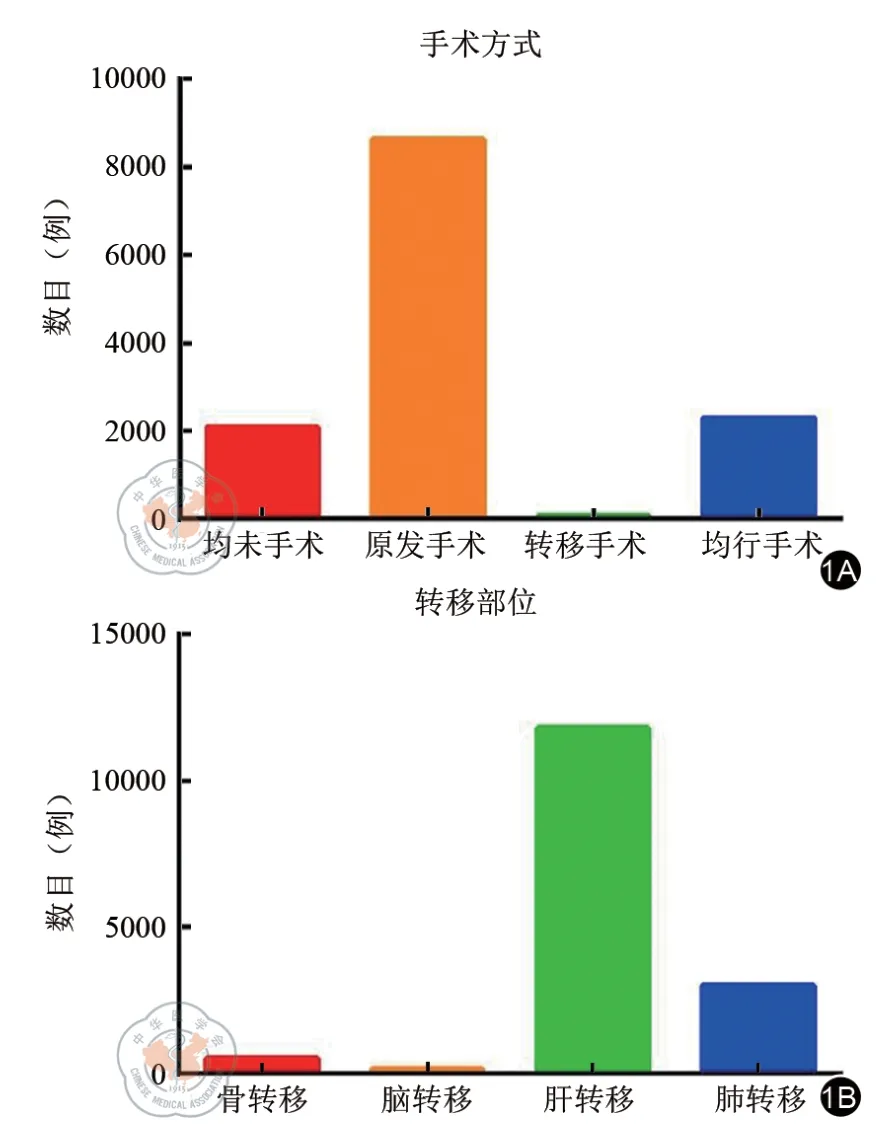
图1 患者数目。1A:不同手术方式的患者数目;1B:不同转移部位的患者数目
三、生存分析结果
基于手术治疗策略的不同,进行Kaplan-Meier生存分析(见图2)。从图中可以看出,原发转移部位均行手术治疗组的患者预后最好(MST=31 个月),其次是转移部位手术组(MST=20 个月)和原发部位手术组(MST=18 个月,P=0.627),预后最差的是原发转移部位均未手术组患者(MST=11 个月),中位生存时间表见表3。
四、基于化疗因素的亚组分析
通过Kaplan-Meier 生存分析,进一步探究不同化疗策略下手术方式对患者生存获益产生的影响,生存分析见图3,中位生存时间表见表4、5。在无(未知)化疗组中,原发转移部位均行手术组患者(MST=6 个月)预后好于原发部位手术组(MST=5 个月,P<0.001),而转移部位手术组患者(MST=4 个月)预后与原发转移部位均未手术组(MST=2 个月,P=0.236)相似;在化疗组中,原发转移部位均行手术组患者(MST=36 个月)预后好于原发部位手术组(MST=25个月,P<0.001),而转移部位手术组患者(MST=22 个月)预后好于原发转移部位均未手术组(MST=16 个月,P=0.015),并且,化疗组患者(MST=25 个月)预后优于无(未知)化疗组(MST=4 个月,P<0.001)。
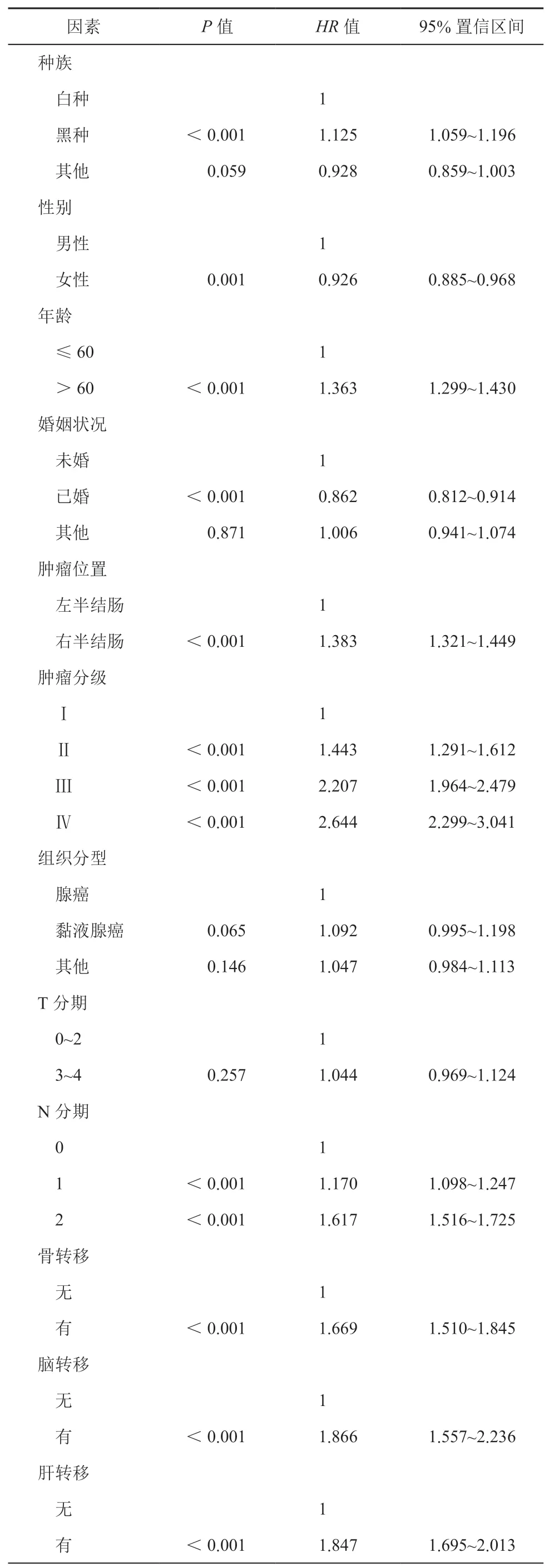
表2 多因素分析
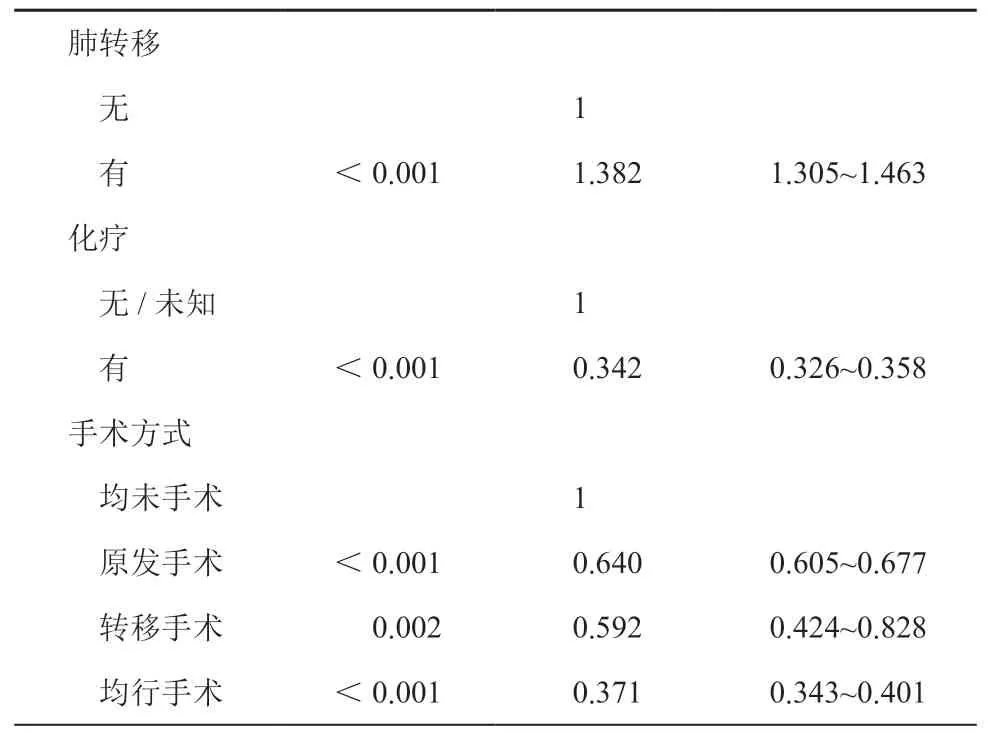
续表
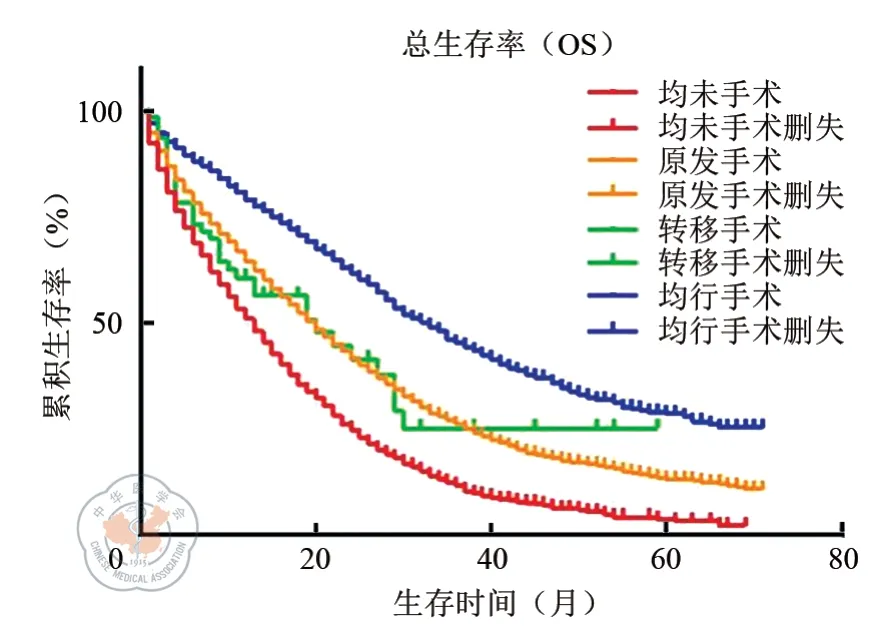
图2 四组不同手术策略患者的Kaplan-Meier 曲线
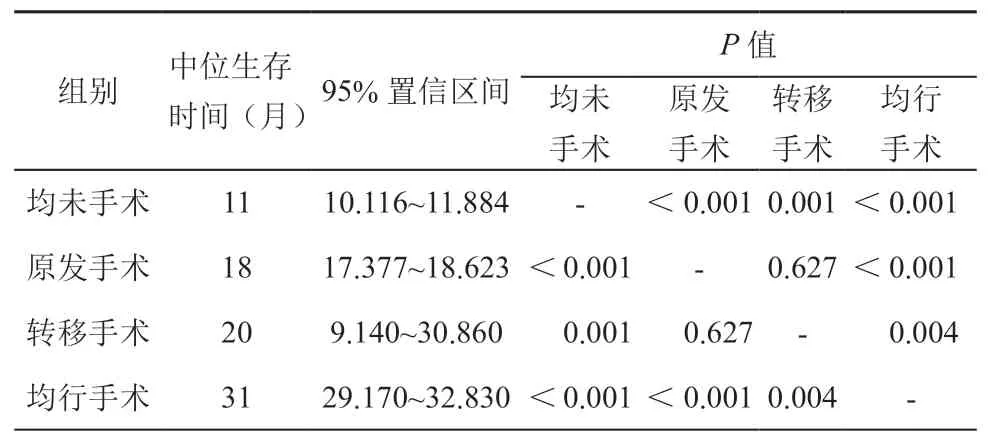
表3 不同手术组患者中位生存时间
讨 论
本研究显示原发转移部位均行手术治疗组的患者预后最好(MST=31 个月),其次是转移部位手术组(MST=20 个月)和原发部位手术组(MST=18 个月,P=0.627),两者无明显差别,而预后最差的是原发转移部位均未手术组患者(MST=11 个月)。而纳入化疗因素后发现,接受化疗的患者中,原发转移部位均行手术组患者(MST=36 个月)预后好于原发部位手术组(MST=25 个月,P<0.001),而转移部位手术组患者(MST=22个月)预后好于原发转移部位均未手术组(MST=16 个月,P=0.015),并且,化疗组患者(MST=25 个月)预后优于无(未知)化疗组(MST=4 个月,P<0.001)。

图3 不同化疗策略的Kaplan-Meier 曲线。3A:无(未知)化疗的手术患者Kaplan-Meier 曲线;3B:接受化疗的手术患者Kaplan-Meier 曲线
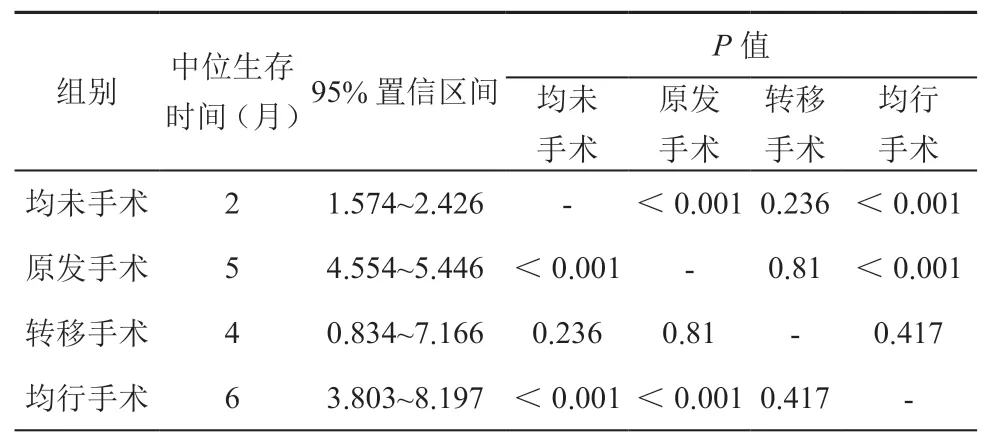
表4 无(未知)化疗组不同手术患者中位生存时间

表5 化疗组不同手术患者中位生存时间
以往许多指南不建议Ⅳ期结直肠癌转移患者进行原发肿瘤的切除,但随着手术和化疗的发展,现有研究表明原发肿瘤的切除有助于患者的生存获益情况[3],并且Clancy 等[4]发现原发部位的手术可以获得更长的总生存时间,这可能与原发肿瘤的切除导致肿瘤学上获益有关。另外,2014 年Tsang 等[2]公布的研究纳入了11 716 例接受化疗的Ⅳ期结直肠癌转移患者,该研究表明原发肿瘤接受手术的患者可以获得更高的中位总生存时间和肿瘤相关生存时间(手术组vs.非手术组,21vs.10 个月和22vs.12 个月)。一项生存期超过5 年的长期随访研究发现,其中只有9%的患者仅接受化疗,而36%的患者接受外科手术与化学治疗的联合方案[5-6],表明积极的外科治疗策略可以为肿瘤可切除的患者带来生存获益[7-8],再次印证了原发肿瘤的切除可以使患者获得更长的生存时间。
相关研究表明肝脏转移灶手术联合化疗可以将患者的5 年生存率提高到50%左右[9],接受肺转移灶手术的患者5 年生存率为24%~56%[10],并且肝脏和肺脏的转移手术相比于其他部位,更易获得疾病的治愈[11],因此,对于可实现R0 切除的转移性结直肠癌患者,均应接受转移部位的手术治疗[11]。而初期不可切除的患者,包括原发肿瘤和/或转移肿瘤,在接受转化治疗后有可能转化为可切除患者,具有更长的生存时间[12-14],表明原发转移部位手术的患者生存好于单纯原发部位手术的患者。
化学药物对晚期结直肠癌患者生存获益的影响一直存有争议,相当一部分研究认为伴有肝转移的结直肠癌患者仅接受手术治疗就可以获得较好的生存时间,而化疗的加入不仅未增加获益,反而会提高相关并发症的发生率[9,15-17]。但是随着以氟尿嘧啶为基础的联合治疗方案的出现,晚期转移性患者的生存时间及生活质量都得到了提升[18],而单纯应用化学药物治疗的患者中位生存时间甚至可以高达30 个月[19],甚至部分化疗药物反应率高达70%~80%,使得最初无法切除肿瘤的患者有机会进行转移灶切除术[14]。本研究也验证了化疗为晚期患者带来的生存获益。
尽管本研究数据均来自美国SEER 数据库,数据真实可靠,但依然存在诸多不足,首先,虽然SEER 数据库囊括的信息较为全面,但缺乏更加详尽的化疗方案,不能进行相应的亚组分析,并且不能获得转移瘤手术是否为同时性切除的相关信息,可能对研究结果产生影响;其次,在转移部位方面,SEER 数据库仅包含肝脏、肺脏、脑和骨四个部位,缺乏其他器官及腹膜转移的信息,同时缺乏转移肿瘤的具体信息,可能导致研究结果产生偏倚;最后,本研究数据缺乏研究结果的外部验证,依然需要更加全面的研究进一步佐证。
综上所述,Ⅳ期结直肠癌手术治疗患者与未进行手术患者相比,具有更好的生存获益情况。化疗因素也会影响患者的预后情况,在无(未知)化疗的患者中,应避免单一转移部位手术;而经历化疗的患者中,转移性肿瘤的切除可以获得更好的获益情况。同时进一步证明了化疗对Ⅳ期结直肠癌患者的疗效。
