继发于突发性聋的BPPV与原发性BPPV的疗效和转归比较
2023-11-03赵颖李伟王利军孙怡君
赵颖,李伟,王利军,孙怡君
(石家庄市人民医院 耳鼻咽喉头颈外科,河北 石家庄 050000)
近年来,眩晕发病率越来越高,良性阵发性位置性眩晕(benign paroxysmal positional vertigo,BPPV)当属榜首。BPPV是指在特定头位变化时出现的短暂眩晕(多为1min内),按病因可分为两种,原发性和继发性。继发性发病率较低,其中继发于外周前庭病变,如突发性聋、前庭神经炎、耳科手术、梅尼埃病等,不足20%[1],其病因及发病机制尚不完全明确。
本研究回顾性比较并分析继发于突发性聋的BPPV与原发性BPPV的疗效和转归,借助旋转试验、眩晕障碍量表(dizziness handicap inventory,DHI)、血同型半胱氨酸(Hcy)指标等对疗效和预后进行分析,对BPPV可能原因进行探讨,以期提高临床诊断及治疗水平。
1 资料与方法
1.1 临床资料
将2019年12月—2021年12月在我科就诊的继发于突发性聋的BPPV患者74例与同期就诊于我科的原发性BPPV患者112例纳入本研究。其中男74例,女112例;年龄23~72岁,平均年龄56.28岁。两组年龄、性别差异无统计学意义(P>0.05)。
1.2 诊断方法
突发性聋的诊断标准是参照2015年版的《突发性耳聋诊断和治疗指南》[2],纳入研究的病例均为同一听力师使用丹麦国际听力计(AD229b)进行纯音听阈测定等听力学检查。BPPV的诊断依据和疗效评估参照《良性阵发性位置性眩晕的诊断和治疗指南(2017)》[3],进行变位试验检查、分型。纳入研究的病例均为同一检查者使用SRM-IV眩晕诊疗系统进行变位试验,记录分析眼震并分型。伴突发性聋患者,均完善听力学检查,行头颅MRI+MRA排除中枢性病变。
1.3 治疗方法
对于74例继发于突发性聋的BPPV和112例原发性BPPV,均由同一治疗师通过SRM-IV眩晕诊疗系统进行复位治疗,针对不同类型耳石症采用不同的复位方法。具体方法如下。
后半规管管石症采用Epley法、后半规管翻滚法;后半规管嵴帽结石采用Semont法或联合复位治疗;水平半规管管石症采用Barbecue法;水平半规管嵴帽结石采用震荡法或Gufoni法联合Barbecue法。隔日复查变位试验,若仍为阳性,继续行复位治疗;若为阴性,即行旋转试验,了解两侧前庭低频功能是否对称。
1.4 疗效评估
1.4.1 治愈标准 位置性眩晕消失[3]。
1.4.2 旋转试验 治愈者由同一治疗师通过SRM-IV眩晕诊疗系统进行旋转试验,评估两侧水平半规管低频功能(主要检测0.012 5~1.0 kHz)[4]。具体方法如下:全身整体转椅顺时针水平旋转,从0°/s用45 s加速至90°/s,保持15 s后急停,观察眼震至少20 s,休息至患者眼震和眩晕消失,同法再进行逆时针旋转,通过分析眼震慢相速度、眼震方向、衰减时间,计算眼震慢相速度CP值,评估两侧水平半规管低频功能是否对称。若CP值>20%,提示两侧不对称,一侧相对减弱;若2个CP值均≤20%,提示两侧对称。
1.4.3 DHI评定[5]进行生活质量评估,该表包括躯体(P)、情感(E)、功能(F)3个方面,共25条目,每项均按照是、有时、否,依次记4、2、0分,满分100分,记分越高则示生活质量越差。分级标准:轻微障碍0~30分, 中等障碍31~60分,严重障碍61~100分。
1.4.4 Hcy检测 正常值为0~15 μmol/L,大于15 μmol/L为结果异常。清晨抽取受试者空腹静脉血5 mL,由指定的同一检测人员进行检测。Hcy试剂盒及荧光偏振免疫自动分析仪均为美国Abbott公司产品。
1.5 统计学方法
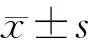
2 结果
原发组中单管管石症90例,占本组比例较高(80.4%),单管嵴帽耳石症22例(19.6%),无多管耳石症者;其中,单管管石症中以右后半规管耳石症居多,共50例(占单管管石症44.6%),左水平半规管管石症最少,共10例(8.9%),左后半规管耳石症18例(20%),右水平半规管管石症12例(13.3%)。继发组中单管管石症25例,占本组比例较低(33.8%),余类型耳石症49例,占本组比例较高(66.2%),其中单管嵴帽耳石症37例(50.0%)、多管耳石症12例(16.2%)。两组数据进行χ2检验,两者比较差异具有统计学意义(χ2=40.953,P=0.000)。
原发组1次治愈97例,占本组比例较高(86.6%),复位2次及以上次数者15例(13.4%),其中复位2次治愈12例(10.7%),复位3次及以上3例(2.7%)。继发组1次治愈37例,占本组比例稍低(50.0%),复位2次及以上次数者37例(50.0%),其中复位2次治愈26例(35.1%),复位3次及以上11例(14.9%)。将复位1次治愈例数与复位≥2次例数进行χ2检验,两者比较差异具有统计学意义(χ2=29.467,P=0.000)。
原发组复位1次治愈的97例患者中眼震慢相速度CP值>20%有25例,占本组比例较低(25.8%)。继发组37例中有25例,占本组比例较高(67.6%)。两组数据进行χ2检验,两者比较差异具有统计学意义(χ2=20.002,P=0.000)。详见表1。

表1 原发组与继发组复位1次治愈后眼震慢相速度CP值的比较 [例数(%)]
原发组与继发组治疗前DHI评分相当,治疗后(包括治愈者及未愈者在治疗第3次后)原发组的DHI评分<30患者82例(73.2%),高于继发组的23例(31.1%),采用Fisher精确检验,发现差异具有统计学意义(χ2=33.367,P=0.000),详见表2。

表2 原发组与继发组治疗后DHI评分比较 [例数(%)]
原发组与继发组治疗前Hcy水平比较,原发组Hcy为(10.29±3.16)μmol/L,明显低于继发组的(14.41±5.38)μmol/L,两组间Hcy水平比较,差异具有统计学意义(t=3.422,P=0.000)。
3 讨论
尽管BPPV普及率越来越高,但对其病因和发病机制并不十分明确。按病因BPPV可分为继发性和原发性两种,其中原发性所占比例更高,对于其病因和发病机制,有很多假说,比如内耳微循环障碍、病毒感染、钙代谢紊乱等等,其中内耳缺血机制占主导地位[6-8],被广泛接受。当内耳供血动脉痉挛、血管栓塞等原因引起内耳缺血缺氧,导致椭圆囊斑老化变薄,耳石膜部分脱落,进入半规管内或粘附在壶腹嵴上形成BPPV。在继发性BPPV中,继发于突发性聋的BPPV逐渐受到关注和重视,但其产生的病因和发生机制并不十分明了。吴子明等[9]认为,内耳微循环障碍、病毒感染、免疫因素等可能为其发病原因,最终因内耳循环障碍而损害耳蜗功能,继而至椭圆囊功能障碍,使耳石代谢紊乱、脱落,随之出现BPPV。Rambold 等[10]及Song等[11]同意内耳微循环障碍和病毒感染的发病机制。Korres 等[12]认为突发性聋继发BPPV患者,内耳病变累及范围较广、缺血严重。突发性聋继发BPPV极可能是内耳缺血因素、病毒感染因素引发的,此观点被多数国内外专家学者一致认可。其中,内耳感染病毒后,影响局部微循环,从而对内耳功能造成损伤,可见病毒感染和微循环障碍是存在交互作用的,所以内耳缺血机制造成内耳损伤是最终和最直接的因素,占主导地位,被广泛认同。
内耳膜迷路有听觉和位觉感受器,司人体听觉和维持平衡,氧代谢非常旺盛,对缺血缺氧很敏感,其功能受损,可能出现耳聋和/或眩晕等症状。本研究发现,原发组中单管的管石症所占比例明显高于继发组中。可见原发组多为末梢单支血管受损引发,分析可能为前庭前动脉或前庭后动脉单支血管病变,导致一系列反应,引发BPPV。继发组既有耳蜗症状,又有前庭症状,而且多为多管及嵴帽耳石症。可见非末梢单支血管病变所致,分析可能为前庭耳蜗动脉、蜗总动脉或者迷路动脉总干痉挛或栓塞引发,内耳缺血受损范围更广。较多学者研究发现,继发组患者内耳微血管梗塞范围广,且较早累及迷路动脉总干[13-14]。
本研究还发现,原发组1次治愈率明显高于继发组。推测可能为原发性组内耳损伤轻微且短暂,如一过性末梢单支血管痉挛,最终致耳石少量脱落,经1次复位后,内耳血供恢复,囊斑功能复原,耳石不再异常脱落,治愈。而继发组内耳缺血缺氧持续存在且程度较重,即重且久,如供血血管重度且持续供血不良,最终致耳石持续脱落且数量较多,造成1次治疗不足以全部复位,或者复位速度远不及脱落速度,致需2次及以上复位治疗方可治愈。Kim等[15]研究发现,突发性聋继发BPPV患者需要的耳石复位次数会更多,是因为其持续的病毒感染、循环障碍,导致内耳微环境始终不变,造成耳石就会持续地掉落;只有当内耳环境恢复正常后,才有望得到治愈。总之,即继发组内耳损伤持续且严重。本研究还发现,虽然继发组的治愈周期要长于原发组,但两者治愈率基本相当,谢杏强等[16]和龚桃根等[17]亦研究认为两者治愈率无显著差异。
本研究亦发现,继发组治愈后遗留两侧前庭功能不对称所占比例明显高于原发组。推测很可能是继发组内耳损伤范围广、久且重,病变不但影响内淋巴液的离子环境,使前庭毛细胞出现不可逆坏死,而且还同时损伤半规管、椭圆囊、球囊功能。即使耳石已复位,耳石症已愈,前庭功能也难以在短时间恢复理想状态,表现为恢复差、失平衡发生率高。有学者报道突发性聋并发BPPV者,其前庭功能下降更为多见,推断其内耳功能损伤更为严重,预后不良[18]。还有学者研究发现,突发性聋继发BPPV患者如果治疗不及时或梗塞范围广泛且严重,将会出现前庭功能恢复差及失平衡后遗症[19]。
继发性和原发性BPPV患者治愈后,都有一部分人出现后遗症状,如短暂发作性头晕、平衡失稳、头重脚轻等,影响患者的情绪和日常活动等。DHI是临床采集眩晕病史应用较为广泛的一种症状性评估,自从1990年正式出版以来,证实有良好的信度[20]。研究发现,继发组DHI评分明显高于原发组,两者比较具有统计学意义,说明继发组内耳损伤较重、前庭功能受损严重,致后遗症状严重,对患者工作生活影响更大。
近年来对Hcy水平与眩晕疾病关系的研究越来越多。很多研究[21-22]发现,Hcy水平升高与眩晕密切相关,是导致眩晕患者发病的独立危险因素。发现Hcy水平在BPPV患者中升高,且与患者疾病严重程度正相关,可作为评估患者疾病严重程度的指标[23-24]。其原因可能是Hcy作为一种甲流氨酸代谢的中间产物,主要通过损伤血管内皮促进血管平滑肌细胞参与凝血过程,导致内耳微循环障碍,而Hcy高水平可促使供血内耳动脉出现粥样硬化及狭窄,造成内耳缺血[23]。本试验显示,继发组患者Hcy水平较原发组高,说明继发组患者内耳血管的损伤更重,内耳微循环障碍更明显。
综上所述,无论原发还是继发的BPPV患者,内耳微循环障碍可能为其直接发病原因;但继发组内耳损伤更广泛、持久、且严重,导致短期治疗效果差,预后相对不良;但BPPV的总治愈率相当;DHI、血Hcy可以作为判断疗效、评估预后的辅助指标。对于突发性聋出现眩晕症状的患者,应该尽早进行变位试验,对该类患者要早诊断、早治疗,能缩短病程、减少后遗症,使其不被眩晕、头晕、平衡障碍等症状困扰,提高广大患者的生活质量。
