干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效观察及病毒载量的影响*
2020-03-23陈丽娜王海丹许可娟黄建清
陈丽娜,王海丹,许可娟,黄建清
茂名市电白区妇幼保健院妇产科,广东 茂名 525000
子宫颈癌属于临床中比较普遍的一种恶性肿瘤,在发病率以及死亡率方面均呈现出逐渐增长以及年轻化发展趋势,对女性的身体健康、生命安全存在严重威胁,属于医学界的重点关注话题。有研究显示,在子宫颈癌组织当中高危型人乳头瘤病毒(HR-HPV)具备较高的占比,占比在99%以上,并且宫颈HR-HPV属于一种乳头瘤空泡病毒A属的DNA病毒[1]。有研究发现,宫颈HR-HPV在持续感染后患者会逐渐发展成为宫颈癌,女性有80%的可能性感染HR-HPV,其中约90%的女性因为免疫系统实现病毒自我清除,但是也有许多女性无法实现病毒清理,尤其是对于一些高危型的HPV患者,这一类患者的宫颈会处于持续感染阶段,此时宫颈会发展成为癌前病变甚至是癌变[2]。对于无法实现病毒自我清理的患者早期的治疗措施便显得格外重要,这也是阻断病毒持续发展的关键[3]。对此,为了有效提高临床治疗水平,本文简要分析干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效观察及病毒载量的影响,具体研究内容如下。
1 资料与方法
1.1 一般资料
选取2019年7月—2019年12月在茂名市电白区妇幼保健院就诊的经病理学确诊为经HC-2检查感染高危型HPV患者90例。采用随机数字分配法分为常规组和实验组,每组患者45例。实验组年龄中位数38.5岁;常规组年龄中位数38.9岁。两组基础资料差异无统计学意义。
入选标准:年龄25~55岁;月经周期规律且正常;非妊娠期或哺乳期妇女;通过HC-2检查HR-HPV呈阳性;通过宫颈液基细胞检查表现为低度病变、阴道活检病理学确诊为宫颈内瘤变(I级);患者对研究知情且同意参与研究。
排除标准:在研究之前接受过TCT或阴道镜下的宫颈活检被确诊为宫颈炎、HISL、宫颈内瘤变II级以上;宫颈脱落细胞实行HC-II检查表示无HPV感染;哺乳期与妊娠期妇女;存在严重脏器功能障碍或精神障碍。
1.2 方法
常规组予以重组人干扰素2α栓阴道给药,实验组给予干扰素联合阴道用乳酸菌治疗。实验组治疗期间以隔日阴道用药方式治疗,两次用药间隔使用,在月经期停止用药。用药4个月经周期后,根据阴道内环境以及HPV结果调整后续的治疗方案。常规组不采取任何特殊干预方案。两组患者均在4个月、6个月、12个月、24个月后月经干净后进行随诊,并复查不同的指标,对比两组患者治疗效果。所有患者均治疗1个月。
1.3 观察指标
所有患者于治疗后第3个月月经干净后复查宫颈HPV转阴情况、HPV病毒载量、阴道微生态恢复情况、宫颈局部微生态环境免疫炎症因子水平以及安全性。
1.4 统计学方法
数据采用SPSS 19.0软件进行统计分析,计量资料以均数±标准差()表示,组间比较采用t检验;计数资料用例数和百分比(%)表示,组间比较采用χ2检验;以 P<0.05为差异有统计学意义。
2 结果
2.1 HPV转阴情况
治疗4个月、6个月时实验组患者的HPV转阴率显著高于常规组,差异有统计学意义(P<0.01);治疗12个月、24个月时实验组患者HPV转阴率均显著高于常规组,差异有统计学意义(P<0.05),见表1。
2.2 HPV病毒载量对比
治疗前两组患者的HPV病毒载量水平差异无统计学意义(P>0.05);治疗后实验组患者的HPV病毒载量水平均显著高于常规组患者,差异有统计学意义(P<0.05),见表2。

表1 两组治疗转阴效果 例(%)

表2 HPV病毒载量对比
2.3 阴道微生态恢复情况
治疗4个月、6个月时实验组患者的阴道微生态恢复率显著高于常规组,差异有统计学意义(P<0.01);治疗12个月、24个月时实验组患者阴道微生态恢复率均显著高于常规组,差异有统计学意义(P<0.05),见表3。

表3 阴道微生态恢复情况 例(%)
2.4 宫颈局部微生态环境免疫炎症因子水平
治疗前两组患者的炎性因子水平差异无统计学意义(P>0.05);治疗后实验组的各项炎性因子指标均显著高于常规组,差异有统计学意义(P<0.05),见表4。
表4 炎性因子水平()
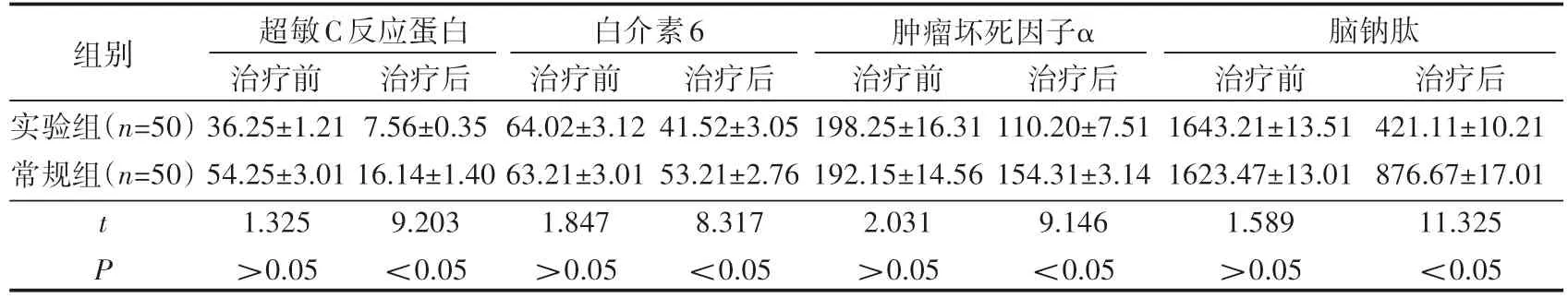
表4 炎性因子水平()
组别实验组(n=50)常规组(n=50)超敏C反应蛋白 白介素6 肿瘤坏死因子α 脑钠肽tP治疗前36.25±1.21 54.25±3.01 1.325>0.05治疗后7.56±0.35 16.14±1.40 9.203<0.05治疗前64.02±3.12 63.21±3.01 1.847>0.05治疗后41.52±3.05 53.21±2.76 8.317<0.05治疗前198.25±16.31 192.15±14.56 2.031>0.05治疗后110.20±7.51 154.31±3.14 9.146<0.05治疗前1643.21±13.51 1623.47±13.01 1.589>0.05治疗后421.11±10.21 876.67±17.01 11.325<0.05
2.5 安全性
治疗期间两组患者均未发生任何与药物相关的不良反应。
3 讨论
宫颈癌属于女性生殖系统的常见恶性肿瘤疾病,当代妇科中最具贡献的便是人类乳头瘤病毒的发现,并明确HPV持续感染会导致宫颈癌发病并持续发展,并且在缺少持续性的HPV感染的基础上宫颈癌便不会发生,所以预防和治疗宫颈疾病的关键在于HPV感染的防控,控制HPV的感染率便可以有效的从病因学的角度实现宫颈癌的预防控制[4]。在以往研究中,关于宫颈癌的研究仍然存在片面性,尤其是大多数研究都是将早期确诊的宫颈癌患者作为案例并采取干扰素的方式进行治疗,但是因为宫颈癌病变的基础原则在于早发现与早治疗,所以整体研究代表性也并不突出。
研究中发现,HPV的感染已经成为临床中比较普遍的一种性传播疾病,在全球范围内,和HPV感染相关的疾病发生率都非常高。有统计数据在所有癌症中和HPV感染相关的疾病占比约为5.2%。HPV感染属于女性生殖系统疾病发生的常见病毒,有统计显示,在性活动丰富的女性中,至少有75%的女性会在一生中某一个时段内感染HPV[5]。HPV的感染率在宫颈内瘤变1患者中的占比约为78%,在宫颈内瘤变I级I或III级患者中的占比约为89%,在宫颈癌患者中最高可以达到95%[6]。治疗与预防HPV感染是控制宫颈癌发病率的关键,按照HPV的致癌性特征,需要将感染生殖道与肛门HPV的分类采用低度致癌、高度致癌两种。低度致癌的风险在于HPV病毒的感染,其主要涉 及 到 HPV6、 HPV11、 HPV42、 HPV43、 HPV44、HPV61等多种亚型,普通的感染低位类型HPV可能会导致尖锐湿疣、轻度的低度鳞状上皮内瘤变,只有极少部分患者会出现恶性病变。但是高危类型的HPV则涉及到HPV16、 HPV18、 HPV26、 HPV31、 HPV33、 HPV35、HPV45、HPV51、HPV56等多种亚型,这一些亚型都具备较高的致癌性特征,其中有95%的宫颈疾病患者都可以检测出上述的某一些亚型,这一些亚型特征和宫颈癌的发生有必然的关系[7]。
子宫颈内皮上瘤变的病变程度主要是按照细胞异型性的改变程度以及异型细胞的分布情况将癌变划分为三级,其中1期为轻度的不典型增生,同时也是临床中的干预最佳时机。2期是中度的不典型增生,3期是重度的不典型增生或原位癌。子宫颈内皮上瘤变具备两种不同类型的生物学活性,其中一种是能够自然消退的,另一种则是带有癌变风险的,可能会发展成为宫颈浸润癌[8]。当前公认的宫颈癌筛选准则是以细胞学、阴道镜以及组织病理学检查的三阶段检查方式为主,并结合HVP实行检测,可以最大程度的缩小高危人群范围,更好地实现早期发现与早期治疗。大多数的子宫颈内皮上瘤变1期患者普遍无明显的临床症状,只有部分患者带有慢性宫颈炎的相关症状,大多数患者在检查时会发生液基细胞学诊断结果异常,通过阴道镜活检之后可以明确组织的病理学类型从而确诊[9]。虽然大多数的子宫颈内皮上瘤变1期患者不治疗也能够消退,但是仍然有部分患者疾病会逐渐发展成为3期,同时还有很少部分会成为浸润癌,从而导致无法治疗后治疗效果下降。流行病理学资料显示,关于HPV感染属于子宫颈内皮上瘤变形成的基础性条件,所以子宫颈内皮上瘤变的防治与HPV感染有密切关联。
减少和控制HR-HPV感染和持续性感染时间属于临床治疗的关键,同时也是预防和控制宫颈内瘤变疾病的病因学思路[10]。对于正常的成熟女性而言,阴道内的常驻菌、优势菌的乳杆菌可以直接形成过氧化氢的乳酸杆菌,依次实现对阴道自净、抗感染以及维持微生态平衡的作用。有研究发现,生殖道感染和宫颈癌患者的阴道内环境中乳酸杆菌的定制密度有直接关联性,这也证明了乳酸杆菌对于多种病原体存在拮抗性的作用。但是,当前也有研究发现,乳酸杆菌的抗感染作用和抗病毒作用非常突出,当前临床中也基本证实了乳酸杆菌在生殖道感染方面的作用以及复发预防控制方面的价值。借助提升阴道内乳酸杆菌含量可以协助患者改善阴道内环境,在自净能力以及抵抗力提升的同时也直接降低了HR-HPV感染症状[11]。另外,研究中采用了干扰素进行治疗,借助干扰素的抗病毒功能可以将已经出现的HR-HPV感染症状有效的缓解,同时最大程度的减少疾病的发展。与此同时,应用干扰素进行治疗还可以达到抗肿瘤的治疗效果,可以促使部分疾病逆转,尤其是宫颈内瘤变I级。干扰素属于一种高效率的抗病毒生物活性物质,其能够有效地作用在免疫调节功能方面,可以实现对淋巴因子的调控。干扰素的局部使用还可以促使病变部位得到有效的改变,促使病变局部和邻近的周边组织细胞形成更强的抗病毒蛋白以及寡腺苷酸合成酶蛋白激酶、磷酸二酯酶等元素,从而更好地实现病毒复制功能阻断作用,可以显著提升局部快速并且明显的郎罕细胞,促使HR-HPV感染的相关宫颈内瘤变及时消退。在研究中借助不同时间的随访统计也明确了实验组患者的转阴率、转阴速度更快,尤其是在第4个月、第6个月治疗时,实验组患者恢复率显著高于常规组,这也证实了阴道用乳酸杆菌结合干扰素对于HR-HPV感染的控制作用,不仅可以实现转阴控制作用,改善阴道内环境,还可以在一定程度上逆转宫颈内瘤变I级。
在阴道用乳酸菌制剂对于HR-HPV感染的治疗,按照HPV属于下生殖道感染比较常见病原微生物,阴道乳酸杆菌则是广泛应用于下生殖道感染的常见药物,并且整体疗效比较突出。关于阴道乳酸杆菌制剂和干扰素的研究中,基本已经论证了在安全性方面的特征。但是对于治疗效果并没有明确的研究[12]。阴道用乳酸杆菌和干扰素的联合治疗对于HR-HPV感染患者而言,在转阴率以及转阴效率方面有着明显的优势,研究结果显示,阴道乳酸杆菌制剂结合干扰素对HR-HPV感染以及宫颈内瘤变I级的逆转率有明显的提升,通过至少4个月的治疗,逆转率便有明显的提升[13]。阴道乳酸杆菌结合干扰素的治疗可以有效控制HR-HPV感染的发生率及持续性问题,可以显著提升HR-HPV感染的清除速度。并且,研究中还发现,阴道乳酸杆菌与干扰素的结合应用可以显著改善引导内部的环境,这一研究结论和HR-HPV感染的清除率结果有着直接关联性,证明预防和治疗生殖道感染的效果突出。考虑到阴道内环境的改善特征,可以促使阴道内的局部抵抗力得到显著提升,在预防HR-HPV感染的再次感染以及阴道内菌群对于病原微生物的清除有直接关联性[14]。目前也有许多研究证明,阴道用乳酸杆菌具有抗肿瘤的效果,这一结果在动物研究中得到了大量的论证,这也是今后进一步深入研究的重点方向。
通过对干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效观察及病毒载量的影响进行研究,对比单独应用干扰素与干扰素联合阴道治疗宫颈HR-HPV感染的宫颈HPV转阴情况、HPV病毒载量、阴道微生态恢复情况、宫颈局部微生态环境免疫炎症因子水平以及安全性,为临床治疗提供基础试验支持[15]。国内也有文献报道使用其他治疗方案干预宫颈HR-HPV感染患者,但疗效一般,且价格昂贵,这一联合方案将会给宫颈HR-HPV感染提供更多的治疗机会,价格便宜,具有潜在的临床效果和经济效益。
研究[7]显示,抗HPV生物蛋白敷料无明显副作用,对HR-HPV感染治疗的转阴率约52.6%~84.83%。尚未见抗HPV生物蛋白敷料治疗宫颈HR-HPV持续感染的文献。对HPV感染患者4~6个月的治疗研究中,应用阴道乳杆菌的观察组降低宫颈HR HPV的感染率相对对照组在同期明显降低,经治疗后4个月、6个月、12个月、24个月随访时发现,对照组、观察组HR-HPV的转阴率分别为20.64%、29.58%,33.33%、47.06%,38.33%、56.92%,51.85%、70.00%,差异均有统计学意义。观察组对HR HPV的清除作用及清除速率均显示出优势。在用药观察早期,未显示宫颈癌I期(CINI)的逆转率较对照组明显升高,而在治疗后1~2年的时间内,CINI的逆转率明显升高,于12个月逆转率达38.3%,24个月达51.85%,与对照组比较,差异有统计学意义。这一结果证明,阴道乳杆菌作为生物调节剂对宫颈癌可进行防治,但是关于治疗效果以及病毒载量的研究并不深入。对此,本次研究则针对干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效观察及病毒载量的影响进行深入研究。
研究结果显示,治疗4个月、6个月时实验组患者的HPV转阴率显著高于常规组;治疗12个月、24个月时实验组患者HPV转阴率均显著高于常规组;治疗前两组患者的HPV病毒载量水平差异不显著;治疗后实验组的HPV病毒载量水平均显著高于常规组;治疗4个月、6个月时实验组的阴道微生态恢复率显著高于常规组;治疗12个月、24个月时实验组阴道微生态恢复率均显著高于常规组;治疗前两组患者的炎性因子水平差异不显著;治疗后实验组的各项炎性因子指标均显著高于常规组。上述结果证明,干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效突出,可以及时有效地改善患者的症状,提高患者生存质量,有效控制病毒载量,规避病情进一步发展;治疗期间两组患者均未发生任何与药物相关的不良反应。这一结果证明干扰素与阴道用乳酸菌对于人体无直接危害,不会对患者形成二次伤害,可以作为常规治疗方式推广。干扰素联合阴道用乳酸菌用药方式对于宫颈HR-HPV感染患者,一方面可以调整和改善患者的阴道内环境,促使人体免疫力得到有效改善,实现从内部减少或有效控制肿瘤细胞增殖功能的效果,规避器官的进一步损伤,实现及时有效的预防;另一方面可以及时控制症状,强化疾病监控以及清除能力。在用药之后患者的阴道内环境稳定,可以促使宫颈内瘤变I级更好的逆转,随着用药时间的持续延长,整体作用效果也会随之增强。干扰素的应用可以促使宫颈HR-HPV的清除率得到有效提升,借助联合阴道乳杆菌的应用实现对阴道内环境的调控,从而提升宫颈HR-HPV的清除率和清除效率。另外,借助引导乳酸菌的应用,可以在阴道内环境改善之后有效提高阴道清洁程度,控制阴道炎,有效控制发病率,提高整体疗效。总之,通过本研究基本可以肯定干扰素联合阴道用乳酸菌的治疗效果,今后随着宫颈癌的诊疗体系不断完善,干扰素联合阴道用乳酸菌用药方式在临床中的应用价值也随之增强,亚临床期和癌前病变患者可以借助干扰素联合阴道用乳酸菌的干预方式有效规避宫颈癌,对于宫颈癌的防治有着显著意义。
综上所述,干扰素联合阴道用乳酸菌对宫颈HR-HPV感染的疗效突出,可以有效调整阴道内部环境,提升阴道环境自我清洁能力,提升人体对肿瘤细胞的监控和肿瘤细胞凋亡的调节性功能,可以有效规避或减少破坏人体器官的治疗性损伤,对肿瘤的早期防治性作用明显,今后可以在临床中推广普及。
