结节性筋膜炎28例临床分析
2019-01-03崔植野
崔植野
(上海健康医学院附属周浦医院 急诊创伤外科,上海 201318)
结节性筋膜炎(nodular fasciitis,NF)又称假肉瘤性纤维瘤病,是一种形成肿物的纤维增生性病变,一般发生在皮下组织,由肥大但一致性的纤维母细胞构成,结构疏松似组织培养样生长方式。该病变表现为迅速增生,时常有疼痛或压痛的皮下结节,部分病例位置较深,可完全位于肌肉内或骨膜内。该病变较多见,是一种较独特而又极为重要的病变,临床与组织病理学常容易误诊为其他病变,甚至是软组织肉瘤。本文总结我院2007年5月-2016年4月收治的28例上肢结节性筋膜炎的临床资料、病理特征及影像学表现,旨在提高临床医师,特别是外科医师对该病变的诊治水平,以免误诊或漏诊。
1 资料与方法
1.1 一般资料
本组28例,男17例,女11例;年龄24~69岁,平均35岁。就诊科室:普通外科8例,整形外科2例,肿瘤外科5例,骨科2例,手外科11例。肿物位于左手12例,右手16例,其中左前臂7例,左上臂5例,右前臂13例,右上臂3例。患者于门诊手术17例,住院手术11例。28例均以发现上肢肿物入院,其中26例发现肿物时间短于3个月,其余1例发现肿物6个月,1例发现肿物8个月。5例主诉肿物有酸胀感、略有疼痛感,4例既往有上肢外伤史。术前超声提示:上肢肿块位于皮下或深筋膜,肿物与周围组织分界欠清楚。术前临床初步诊断:脂肪瘤5例,脂膜炎2例,囊肿1例,神经纤维瘤1例,神经鞘瘤3例,纤维瘤病2例,软组织肉瘤3例,结节性筋膜炎2例,其余9例诊断为皮下结节或上肢肿物。
1.2 手术方法
28例均行瘤体完整切除术。手术在局部麻醉下进行,术中需扩大切除时改全身麻醉。患者取平卧位,常规消毒铺巾,根据瘤体生长的部位及大小选取手术切口部位及范围,多在瘤体体表投影处作梭形切口,分离组织时要注意层次。将皮肤或瘤体小心提起,用手术剪游离并剪开瘤体和皮肤之间的疏松结缔组织。无血视野下充分暴露瘤体全部及其周边组织,沿瘤体外锐性分离,术中注意保护血管和神经,将瘤体彻底切除,切缘距肿块边缘0.5 cm以上,深度也要在结节下1.0 cm左右。如肿块较大、位置较深,且术中快速冰冻病理不能完全除外软组织肉瘤时,可适当扩大切除范围。冲洗创口,彻底止血,逐层缝合至皮肤,无菌敷料加压包扎。26例瘤体可通过仔细分离完整切除,操作过程无神经血管损伤,2例临床及术中快速冰冻病理均不能完全除外软组织肉瘤,行适当扩大切除。术后标本送病理检查。
2 结果
本组28例超声表现肿块位于皮下或深筋膜,与周围组织分界欠清楚,大部分呈实性,少数病变局部有液性区。肿物大部分无包膜,11例界限欠清楚,其边缘呈不规则伸入邻近组织内,17例界限清楚,直径0.5~4.2 cm。27例术前、术中、术后均未使用抗生素,1例因术后有感染,使用7 d头孢类抗生素。术后27例伤口均Ⅰ期愈合,无皮肤坏死、结痂形成,无神经血管损伤,无关节功能障碍,1例术后伤口Ⅱ期愈合。27例术后10 d左右拆线,上肢屈伸无功能障碍,1例术后15 d拆线,上肢功能正常。28例术后随访6个月~10年,平均35个月。无远处转移及复发病例。
典型病例:患者 男,35岁。因发现右前臂肿块1周入院。1周前患者无意中发现右前臂一“山核桃”大小肿块,无疼痛,无渐消瘦,无乏力等,局部彩超示:右前壁皮下组织内实性包块,性质待定,请结合临床考虑。专科查体:右前臂前侧离腕关节约5.0 cm可触及一直径约3.0 cm肿块,质地偏硬,边界欠清楚,无明显压痛,活动度欠佳。腋窝未触及明显肿大淋巴结。临床初步诊断:上肢结缔组织交界恶性肿瘤(右前臂纤维瘤病?)。完善术前检查后于局麻+全麻下行右前臂肿块切除术+冰冻+局部扩大切除术。局麻后,于右前臂前方表面作梭形切口,切开皮肤、皮下脂肪,适当分离皮瓣,见肿块为实质性,边界欠清,质地中等偏硬,直径2.5 cm左右,已达肌筋膜。先将肿块切除,标本送术中冰冻示:右前臂梭形细胞肿瘤,细胞较丰富,不能完全除外梭形细胞软组织肉瘤,具体类型待常规病理及免疫组化结果;建议扩大切除。术中再次征求患者家属意见后决定行扩大切除术,故重新全麻,扩大手术切口,将原肿块周围3.0 cm左右组织切除,并将桡侧腕屈肌及尺侧腕屈肌部分切除,保留肌腱,术中切除肿瘤周围段桡动脉。大体标本见结节状肿物2.3 cm×1.2 cm×1.0 cm,表附少许肌组织,切面灰黄,似呈“鱼肉”样改变,边界欠清楚,边缘不规则,无明显包膜,似有光泽,局部有黏液感,镜下见瘤细胞以梭形为主,部分有核仁,肌纤维母细胞样,呈交束状排列,核分裂象易见,间质部分区有黏液样,并可见红细胞外渗。术后常规病理报告:右前臂结节性筋膜炎;免疫组化:SMA+,DES-,ALK-,S-100-,CD68-,Ki-67+15%(图 1-4)。

图1 大量增生的梭形细胞,排列无一定方向,局部可见席纹状区,其间可见黏液样基质(HE 10×10 倍)

图2 病变内可见较多外渗的红细胞及易见核分裂象(HE 40×10倍)
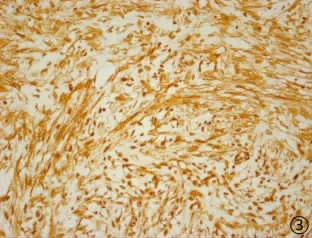
图3 免疫组化病变内梭形细胞SMA强阳性(Envision 20×10倍)

图4 免疫组化Ki-67梭形细胞核阳性细胞数偏多,增殖指数偏高(Envision 20×10倍)
3 讨论
结节性筋膜炎是发生于深、浅筋膜的纤维母细胞/肌纤维母细胞结节状增生的良性瘤样增生性病变,由于其细胞生长活跃,并易见核分裂象,易误诊为软组织肉瘤,曾用名为假肉瘤性筋膜炎。其病因目前不是完全清楚,有少数患者病变处有外伤史,本组14.3%病例有上肢外伤史。陈军等[1]应用荧光原位杂交(FISH)方法检测29例NF的USP6基因重排情况,并应用逆转录聚合酶链反应(RT-PCR)检测其中15例的MYH9-USP6转录情况,结果发现83%的病例有USP6基因重排,53.3%的病例有携带MYH9-USP6融合基因。Erickson-Johnson等[2]也发现92%左右的NF携带USP6基因重排,65%左右的NF携带MYH9基因重排,并用RT-PCR方法进一步证实75%的NF携带MYH9-USP6融合基因。因此有学者认为NF可能为一种真性肿瘤。
3.1 临床表现
患者多为20~40岁的青年人,也可见于儿童或中年人,但婴儿及老年人少见。几乎所有的解剖部位均可受累,好发于上肢,尤其是前臂,其次可见于胸壁、背部和头颈部,下肢少见,少数病例可发生于实质脏器,如腮腺和乳腺组织内[3]。临床上重要的特征是病程较短,通常为1~2周,一般不超过3个月,有迅速增大的病史,极少数病例手术时发病已达1年以上。半数患者可伴有酸胀、触痛或轻微疼痛感。肿物通常位于皮下,也可长入筋膜下的骨骼肌,呈结节状或在筋膜内呈梭形肿物。
3.2 影像学检查
NF的CT和MRI常表现为部位表浅且边界欠清晰的软组织肿块,肌内型多为部位深在的病变,肿块常较大,边界不清。尽管生物学行为为良性病变,临床及病理组织学均可表现为侵袭性特征,病变可侵犯及破坏邻近组织,包括肌肉、骨骼等[4]。刘壮盛等[5]研究发现MRI筋膜尾征诊断NF的敏感度为89.5%,特异度为88.7%,具有较高的诊断价值。超声表现为肿块位于浅筋膜或深筋膜,并伸展到皮下组织,与周围组织分界欠清晰,未见明显包膜,大部分为等回声或低回声,只见少许液性无回声区。内部可见少许血流信号,周边见短线状血流信号[6]。
3.3 病理检查
病理检查肿物部分界限欠清楚,无包膜,位于深筋膜者界限可不清楚,其边缘常呈“蟹足”样伸入邻近脂肪组织内,直径1.0~2.0 cm,多不超过3.0 cm,但偶有达10.0 cm以上者,位于肌肉者体积相对较大。切面取决于病变内所含黏液和纤维间质的多少以及细胞的丰富程度,黏液成分较多时质软,胶冻样,似黏液瘤,胶原纤维成分较多时质韧,灰白色,似纤维瘤病。镜下最重要的特征性变化,即大部分病例都可见带状的结构,中心是少细胞区,也可有嗜酸性纤维素性区,或轻度透明性变,在周边区细胞丰富,在邻近胶原化,小血管排列成小叶状。在中心和周边区之间是疏松黏液样区伴以梭形细胞。大量增生的梭形细胞,排列无一定方向,局部可见席纹状区。细胞大小不一,形状不甚规则,有的染色较深,核仁明显,核分裂易见。其间常可见黏液样基质,毛细血管增生,淋巴细胞浸润及外渗的红细胞,偶见破骨细胞型多核巨细胞及局灶性骨化生。具有诊断意义的特征是有瘢痕疙瘩型的胶原散在其间,呈波状的宽的胶原带,其边上有梭形细胞紧贴[7]。免疫组化梭形细胞Vimentin,Actin,SMA 阳性,Desmin,CK,EMA,CD34 及S-100均阴性。超微结构显示许多增生的梭形细胞都具有肌纤维母细胞的特征,DNA核型为二倍体。虽然病理组织学NF有一定的形态特征,其仍然是诊断的金标准,但当病变细胞增生活跃,核分裂象易见及位置深在时,极易误诊为软组织肉瘤,病理医师应提高警惕。有学者应用荧光原位杂交(FISH)方法研究发现USP6对诊断NF的敏感性为86%,特异性为100%,阳性预测值为100%,阴性预测值为90%。Oliveira等[8]对USP6基因重排或基因融合诊断NF和动脉瘤样骨囊肿进行了综述,认为是十分有效的方法。Amary等[9]也认为检测USP6基因重排对诊断NF十分重要。因此检测USP6基因是一种非常有价值的辅助诊断NF的方法。
3.4 鉴别诊断
⑴纤维肉瘤:肿瘤体积较大,位置较深,细胞核染色粗、深染,有明显异型性,核分裂象多,可见病理性核分裂象,常呈“鱼骨”样或“人”字形排列。⑵纤维瘤病:肿瘤界限不清,瘤体较大,增生的纤维母细胞多呈纤细的梭形,平行长束状排列,并向邻近肌肉内浸润性生长,临床易多次复发。⑶纤维组织细胞瘤:多发生在真皮内,除有纤维母细胞外,多含有圆形或卵圆形组织细胞样细胞、泡沫样组织、含铁血黄素性吞噬细胞及多核巨细胞。⑷平滑肌肉瘤:多发生于深部软组织,瘤体较大,常伴有坏死,肿瘤细胞核两端平钝,“雪茄”样,胞浆嗜伊红染,异型性明显,核分裂象易见,可见病理性核分裂,免疫组化Actin和Desmin均弥漫性强阳性。⑸黏液性恶性纤维组织细胞瘤:多见于中老年人,瘤体较大,直径在3.0 cm以上,呈多结节状,镜下可见黏液区和实性细胞区,实性细胞区呈恶性纤维组织细胞瘤形态改变。
3.5 治疗与预后
NF为反应性、增生性的瘤样病变,局部完整切除可治愈,部分病例甚至可自行消退,少数切除不彻底,可复发,不发生转移,当病变复发时应重新考虑有无误诊。因部分深在性NF有浸润性生长方式,且临床容易误诊为其他病变,甚至误诊为软组织肉瘤,特别是当术中快速冰冻病理难以排除软组织肉瘤时,外科医师应与患者及家属积极沟通,取得患者理解,在不损伤上肢重要神经肌肉血管等正常组织的前提下,可适当行扩大切除手术,以免引起不必要的医疗纠纷。
