加拿大公共医疗卫生体系控费方式分析
2018-01-05赵明月徐闲馨
赵明月 徐闲馨


摘 要: 加拿大作为全民公费医疗和实行总额预算制医疗费用支付方式的代表性国家,其公共医疗费用支出涨势平稳,较好地控制公共医疗费用支出上涨幅度,但其在医疗控费时所采取的方式对于医疗体系各方的影响还有待进一步探究和分析。本文将利用文献调查法,对其进行简要的分析探讨。
关键词: 公共医疗;医疗费用;控费方式
中图分类号:C913.7 文献标识码:A 文章编号:1008-4428(2018)10-0185-03
一、 引言
医疗费用不断上涨成为全球国家密切关注的问题,也成为多个国家,尤其是实施全民医疗国家,进行医疗改革或完善的主要目标之一。加拿大作为实行全民公费医疗的国家,凭借其医疗支付系统的总额预算制及配套政策措施实现对公共医疗费用支出的控制,也成为现代医疗控费的典范之一;然而,对于加拿大公共医疗卫生体系具体的操作方式所产生的效果有待进一步分析。
二、 加拿大公共医疗体系
(一)发展历程
加拿大的医疗保险制度源远流长,早在20世纪初期就出现了现代医疗保险的雏形。1914年,加拿大的萨斯喀彻温省实施了一项市政医生计划(Municipal Doctor Plan),专门为投保人提供疾病保险服务。1947年萨斯喀彻温省又组织了省卫生服务计划(SHSP),该计划明确规定医疗保险的范围主要是住院医疗服务的费用,凡该省居民都可以享受几乎是免费的住院医疗服务。1957年,加拿大國会通过和颁布了《医院保险和诊断服务法案》(Hospital Insurance and Diagnostic Services Act),开始在全国范围内实施住院服务保险制度,明确提出由省政府和联邦政府各分担一半的病情诊断费用和住院治疗费用。1966年《全国医疗服务法》(National Medicare)出台,进一步规范了联邦政府和省政府在医疗服务中的费用分担,规定联邦政府与省政府也以1∶1的比例共同承担院外医疗服务费用。1972年加拿大各省和地区均已实现将私人医生门诊费用纳入公费医疗计划,至此加拿大初步实现了全国范围内实行全面公费医疗保险的目标。1984年,加拿大政府在合并1957年和1966年两个联邦医疗保险立法的基础上,颁布了《加拿大卫生法》(Canada Health Act),从指导思想到运行原则得以全面规范和完善,形成了今天的加拿大全民医疗保障体系。
(二)收支体系
1. 收支方式
加拿大公共医疗收支体系主要分为两部分:政府、医疗服务提供方。政府通过税收的方式筹集资金;联邦政府并通过财政预算和税收转移的方式对省级政府进行医疗服务费用的支付;省级政府通过自己筹集的资金和联邦政府给予的财政支持对省内医院和医生进行付费。就医患者主要通过缴纳税收的方式对国家提供的医疗服务进行付费,在就医的时候一般并不直接与医院或者医生之间有经济交易。
2. 特点
(1)国家立法、两级出资、省级管理
国家立法、两级出资、省级管理是加拿大医疗保险制度的一大特色。加拿大联邦政府负责国家医疗保险基本原则的制定及该国医疗保险制度的立法;该国各省医疗保险资金的主要来源是联邦政府的拨款和各省政府的财政预算。目前,加拿大联邦政府拨款占卫生费用的比例逐渐降低,从六十年代的50 % 降低到目前的30 % 左右,同时,各省政府财政预算比重逐渐升高。
(2)支付系统相对单一
国家医疗保险的支付者在很长一段时间内主要是政府,即联邦政府和地方政府(省一级政府),最终责任者是省政府。联邦政府的拨款以及省政府的财政预算占总支出的比重在2002年达到了71 % 。私立保险主要承保政府保险覆盖范围以外的住院、医疗、牙科服务和处方药等。
(3)医生单一的按服务项目付费
省医疗保险部门对医生费用支付的主要方式是按服务项目付费(Fee for sevriee)。以安大略省(以下简称安省)为例,这种支付方式占医疗保险部门向医生支付费用中的91 % 。医院对雇佣的医师,如放射医师、病理医师以及麻醉医师等,一般以工资的形式进行支付。医生的服务项目价格由省级政府卫计委的专家协会和医学协会之间的进行谈判决定,谈判结果通常4年修订一次,最长可使用12年。
(4)患者间接付费
1984年通过的《加拿大卫生法》中明确规定,不允许向患者收取医疗项目费用及其他额外费用,门诊药品费用由患者自行支付。患者在就医时不直接与医院和医生之间有金钱交易,而是通过缴纳税收的方式间接支付相关费用。
三、 加拿大公共医疗控费方式
(一)医院实行总额预算制
加拿大对医院采取总额预算制的方式以控制费用支出,医院的费用支出预算中包括劳务费用支出和建设费用支出。对于建设费用,省级政府对于部分给予资助和报销,剩余部分由医院自筹。对于超出预算或者不在预算范围内的医院费用支出则由医院自行解决,省政府不再承担筹资责任。
(二)医生收入设置上限
加拿大政府对医生收入按照服务项目收费的同时,亦采取总额预算制对医生收入进行限制,避免医生诱导过度和不必要的医疗服务提升收入的现象出现。超过规定收入上限的部分,医生只可取得部分的医疗服务报酬,即不全额支付医生提供超过其收入上限的医疗服务的报酬。此外,加拿大省级政府对于本省医生的收入建立了相应的监察机制和处罚机制,避免医生收入因诱导需求所导致的收入过高问题。
(三)患者部分付费,实行共付机制
为确保加拿大公共医疗卫生资源利用效率,加拿大卫生法将部分医疗服务和药物费用排除在公费医疗报销范围之外的,即这一部分费用需要患者自己承担,或者由患者投保的私人医疗保险负担,以期提升医疗卫生资源的利用效率,减少患者对公共卫生资源的过度使用和不合理使用。
加拿大部分省对于一些的医疗服务项目规定由政府和患者共同付费,但二者付费的比例不同,即政府负担大部分医疗服务费用,患者负担小部分医疗费用,从而通过经济压力规避患者道德风险。
四、 效果评估
(一)供方
1. 政府卫生支出涨幅低,人均卫生支出增幅大
(1)公共卫生支出上涨平稳
根据加拿大卫生信息研究所(CIHI)的最新数据显示,加拿大卫生费用支出总额在近年来持续上升,由1975年的 121.994 亿美元到2015年的225.5331亿美元,整体增幅约达到84.87 % 。公共卫生支出费用从1975年93.003亿美元上涨至2015年158.7225亿美元,上涨幅度约为70.66 % ,增幅小于加拿大卫生费用总支出。考虑到物品价格水平因素,加拿大卫生费用、公共卫生费用总体费用上升幅度在可接受范围内,费用控制效果良好。
(2)人均卫生支出增幅较大
由表1可知,加拿大人均卫生费用支出增幅较大。1975—2015年,加拿大人均卫生费用支出从1975年的536.1美元上涨至9205.1美元,上涨近16倍。排除物价水平因素影响,上涨幅度可能低于这一数值,但总体增长幅度仍旧偏高。总费用下降但人均费用上升可能是由于加拿大总额预算制的控费方式将部分医疗负担从公共部门转移到了私人部门,例如药品费用。
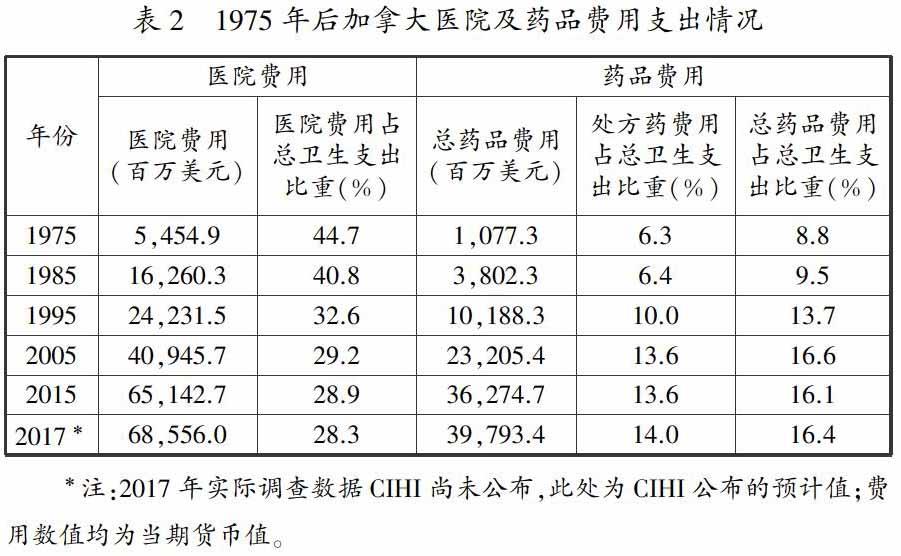
2. 医院费用占比下降,药品费用占比上升
由表2可知,加拿大医院和药品费用总体金额上涨,医院费用占总卫生支出比重明显下降、药品费用占比明显上升。加拿大医院费用支出在1975—2015年间从54.549亿美元上涨到651.427亿美元,总金额涨幅约为11倍,占总卫生费用支出比例由44.7 % 下降至28.9 % 。加拿大药品费用自1975—2015年从10.773亿美元上涨至362.747亿美元,总药品费用占总卫生支出比重从8.8 % 上升至16.1 % ,处方药品费用占比由6.3 % 上涨为13.6 % ,涨幅均在一倍左右。加拿大医疗各项费用占比结构虽没有发生质的改变,医院费用所占比例最大,但药品费用占比明显上升,而且上升幅度较大。考虑到加拿大医疗系统中将处方药的门诊药品费用与住院药品费用分离,药品费用占比和总费用的上涨均表明加拿大卫生医疗支出的结构在改变,且不断加重个人负担。
(二)需方
1. 患者费用负担加重
由表3可知,私人部门卫生费用支出总额及占总支出比重上升,患者负担加重。1975—2015年间,加拿大私人部门医疗费用由28.992亿美元上涨至668.106亿美元,私人部门支出占比由23.8 % 上升至29.6 % ,预计2017年占比将上涨为30.2 % 。加拿大公共医疗属于全民医疗,但加拿大为减轻个人负担一般都会进行私人医疗保险投保,但只能保障全民医疗项目以外的内容。Michael R. Law表示,私人医疗保险费增加是现有医疗支出的最大组成部分,可能是由于雇主通过增加薪酬扣除额将这部分快速增加的成本转嫁给员工。私人部门支出的增加表明私人保险和患者的负担上升,公共医疗保险体系对公民的保障强度有所下降。
2. 医疗服务可及性降低
加拿大医疗服务可及性降低主要表现为患者等待时间的不断延长。加拿大卫生信息研究所(CIHI)的数据显示,大多數加拿大人在急诊部门等待入住医院的时间越来越多。CIHI数据显示,2016—2017年入院人员的急诊部(ED)住院时间较上年增加11 % ,与5年前相比增长近17 % ,这是根据去年全国各地超过1120万次急诊就诊来比较的。90 % 的入院人员在32.6小时内完成,这意味着10人中有1人等待时间更长。大多数访问ED的人不需要入院就诊。在2016—2017年所有ED访问中,10个人中有9个在7.8小时内离开教育署。这意味着10 % 的人有更长的ED访问。
五、 结论
加拿大公共医疗控费所采取的总额预算制控制了公共医疗费用的增长,尤其是医院费用所占支出比例在不断降低,减轻了政府的公共财政压力,但是私人部门的卫生费用支出不断上升。可以说,加拿大公共医疗费用控制是以加重个人负担或是将部分公共部门负担转移到患者一方以实现公共医疗费用增幅减缓。由此所导致的公共医疗体系保障效果下降、患者就诊等待时间增加、药品费用增加等不良后果则是损害了患者的利益。
参考文献:
[1]Michael R. Law, Jamie R. Daw: Growth in private payments for health care by Canadian households[J]. Health Policy,2013,110(2):141-146.
[2]周宇.加拿大医疗保险支付制度的特点和改革实践[J].中国卫生资源,2005(4):185-187.
[3]廖惠菁.借鉴加拿大医保经验探索我国医疗保险改革的思路[J].医学文,2004(3):399-401.
[4]左连村.加拿大医疗保险制度的发展及对中国的启示[J].战略决策研究,2013,4(5):74-84.
[5]路爱国.加拿大全民医疗体系的建立、运作和调整[J].经济研究参考,2007(45):43-59.
