防旋股骨近端髓内钉与动力髋螺钉治疗外侧壁危险型股骨粗隆间骨折的疗效比较
2016-07-14季英楠赵忠海邓纯博
季英楠,阿 良,赵忠海,邓纯博
(沈阳医学院附属中心医院 骨外二科,辽宁 沈阳 110000)
防旋股骨近端髓内钉与动力髋螺钉治疗外侧壁危险型股骨粗隆间骨折的疗效比较
季英楠,阿良,赵忠海,邓纯博
(沈阳医学院附属中心医院 骨外二科,辽宁 沈阳 110000)
[摘要]目的探讨防旋股骨近端髓内钉(proximal femoral nail antirotation,PFNA)与动力髋螺钉(dynamic hip screw,DHS)治疗外侧壁危险型股骨粗隆间骨折的临床效果。方法回顾性分析2009年11月至2015年11月沈阳医学院附属中心医院收治的72例外侧壁危险型股骨粗隆间骨折患者的临床资料。按手术固定方法分为PFNA组38例(AO31-A2.2型19例,AO31-A2.3型19例)及DHS组34例(AO31-A2.2型18例,AO31-A2.3型16例)。术前测量X线片上的外侧壁厚度值后,比较两组患者的手术时间、术中出血量、住院天数及术中、术后有无并发外侧壁骨折。采用老年髋部骨折功能恢复量表(FRS)对术后疗效进行评估。结果PFNA组手术时间、术中出血量、住院天数均低于DHS组,差异有显著性意义(P<0.05)。PFNA组术中4例并发外侧壁骨折,术后5例并发外侧壁骨折;DHS组术中10例并发外侧壁骨折,术后7例并发外侧壁骨折。56例患者获得随访,随访时间6~20个月,平均12个月。随访1年以上者50例,FRS评分:PFNA组(77.5±7.9)分,DHS组(69.3±4.8)分,差异有显著性意义(P<0.05)。结论治疗外侧壁危险型股骨粗隆间骨折,PFNA的手术效果及患者髋部功能恢复情况,均明显优于DHS。
[关键词]股骨粗隆间骨折;外侧壁;防旋股骨近端髓内钉;动力髋螺钉
[引用本文]季英楠,阿良,赵忠海,等.防旋股骨近端髓内钉与动力髋螺钉治疗外侧壁危险型股骨粗隆间骨折的疗效比较[J].大连医科大学学报,2016,38(1):32-36.
目前,临床上治疗股骨粗隆间骨折的内固定材料主要为动力髋螺钉(dynamic hip screw, DHS)和防旋股骨近端髓内钉(proximal femoral nail antirotation,PFNA),二者在治疗大部分股骨粗隆间骨折都能取得良好的效果。大多数学者认为DHS治疗相对不稳定的骨折,尤其是反粗隆骨折,效果欠佳[1]。而PFNA因为具有手术时间短、创伤小、出血少、骨折愈合率高等优点得到广泛的认同[2],特别对不稳定型骨折治疗效果更佳[3],当然,PFNA术中可出现主钉插入困难、股骨近端骨量流失、螺钉切割、术后股骨近端疼痛等并发症[4]。对于股骨粗隆间骨折稳定性的判断一直存在争议,过去判断粗隆间骨折是否稳定主要根据后内侧骨皮质是否完整,自从2004年Gotfried[5]提出外侧壁的概念,医生们开始逐渐认识到外侧壁对于稳定的重要性,Gotfried分型也被广泛应用,但对于外侧壁完整的股骨粗隆间骨折,特别是外侧壁危险型的骨折,在内固定物的选择上仍有争议。有研究表明,因术中操作造成的外侧壁骨折占所有外侧壁骨折的74%[6],这种骨折亦被称为医源性骨折。而这种医源性骨折多发生于外侧壁危险型的骨折[7],还有研究报道经影像学检查清晰的显示DHS失败原因与医源性侧壁骨折相关[8]。这些都证明术中选择合适的内固定物,避免医源性骨折的发生,至关重要。本研究回顾性分析Gotfried分型中外侧壁危险型(AO31-A2.2型及AO31-A2.3型)这种介于稳定与不稳定之间的外侧壁完整的股骨粗隆间骨折分别选用DHS和PFNA进行治疗,比较两组患者的治疗效果,旨在探讨具体骨折分型中DHS与PFNA的优劣。
1资料与方法
1.1临床资料
收集2009年11月至2015年11月沈阳医学院附属中心医院骨外二科应用PFNA及DHS治疗的股骨粗隆间骨折患者共72例。所有骨折均为闭合性,且在伤后1周内行手术治疗。致伤原因:跌伤45例,交通伤27例。术前通过X线测量外侧壁厚度,术前X线均未见外侧壁骨折。按使用PFNA或DHS手术固定分为PFNA组及DHS组:PFNA组38例,男18例,女20例,年龄40~83岁,平均67岁,左侧20例,右侧18例,AO31-A2.2型19例,AO31-A2.3型19例,合并明显骨质疏松15例,合并心、脑、肺、肾疾患及糖尿病11例;DHS组34例,男15例,女19例,年龄43~80岁,平均64岁,左侧18例,右侧16例,AO31-A2.2型18例,AO31-A2.3型16例,合并明显骨质疏松15例,合并心、脑、肺、肾疾患及糖尿病13例。两组患者术前X线所示外侧壁厚度分别为(20±6.2)mm和(20±4.9)mm,两组资料比较差异无显著性意义(P>0.05)。
1.2方法
内固定材料均选用国产PFNA及DHS,手术按照标准置入方法操作。在C型臂下,应用牵引床行闭合复位,复位成功后,PFNA沿股骨干方向自大粗隆顶端近侧做4~6 cm手术切口,将大粗隆顶点确定为进针点,插入导针,近端扩髓,插入主钉,逐步装置螺旋刀片及远端锁钉。DHS选择股骨上段外侧作为入路,作切口长约12 cm,显露股骨粗隆及上段,选择135°导向器,根据术前测量健侧颈干角度数上下微调入钉点(正常入钉点为粗隆顶点下3 cm),将定位针导入,术中透视保证正位处于股骨颈下的1/3,侧位处于颈正中,尖顶距(tip-apexdistance, TAD)值<25 mm,沿导针扩孔,攻丝操作,拧入DHS螺钉,安装套筒钢板,在股骨干固定螺钉。两组患者均术后1 d开始进行膝、踝关节功能锻炼,术后3 d尝试采用半卧位行肌肉主动舒缩锻炼,1周后可患肢不负重离床。术后1周行X线检查。出院后每周门诊随访1次,根据个体情况逐步开始负重下地活动。骨折愈合后每3个月门诊随访1次。
收集所有患者的手术时间、术中出血量、住院天数、术后1周的X线片。记录部分负重时间、完全负重时间、骨折愈合时间。术后1年采用老年髋部骨折功能恢复量表(functional recovery scale, FRS)对术后疗效进行评估。
1.3统计学方法
应用SPSS18.0统计软件对两组患者术中、术后发生继发性外侧壁骨折的情况进行Fisher精确检验,对手术时间、术中输血量、住院天数、部分负重时间、完全负重时间、骨折愈合时间采用独立样本t检验进行比较。P<0.05为差异有统计学意义。
2结果
2.1两组患者手术时间、术中出血量、住院天数的比较
DHS组的手术时间、术中出血量、住院天数与PFNA组比较,差异均有显著性意义(P<0.05)。见表1。
表1两组患者手术时间、术中出血量、住院天数的比较
Tab1 Comparison of operative time, blood loss, hospital stay, and lateral femoral wall thickness in the two groups

组别n手术时间(min)出血量(mL)住院天数(d)PFNA组3851±6208±1914±6DHS组3459±91)245±231)16±41)
1)与PFNA组比较,P<0.05
2.2 两组患者术中及术后继发性外侧壁骨折情况比较
PFNA组在术中、术后并发医源性外侧壁骨折9例,DHS组在术中、术后并发医源性外侧壁骨折17例,两组比较差异有显著性意义(P<0.05)。PFNA组术中仅4例并发外侧壁骨折,术后X线提示5例并发外侧壁骨折,DHS组术中10例并发外侧壁骨折,术后X线提示7例并发外侧壁骨折。PFNA组总体发生率23.7%(9/38),DHS组发生率50%(17/34)。见图1和2。
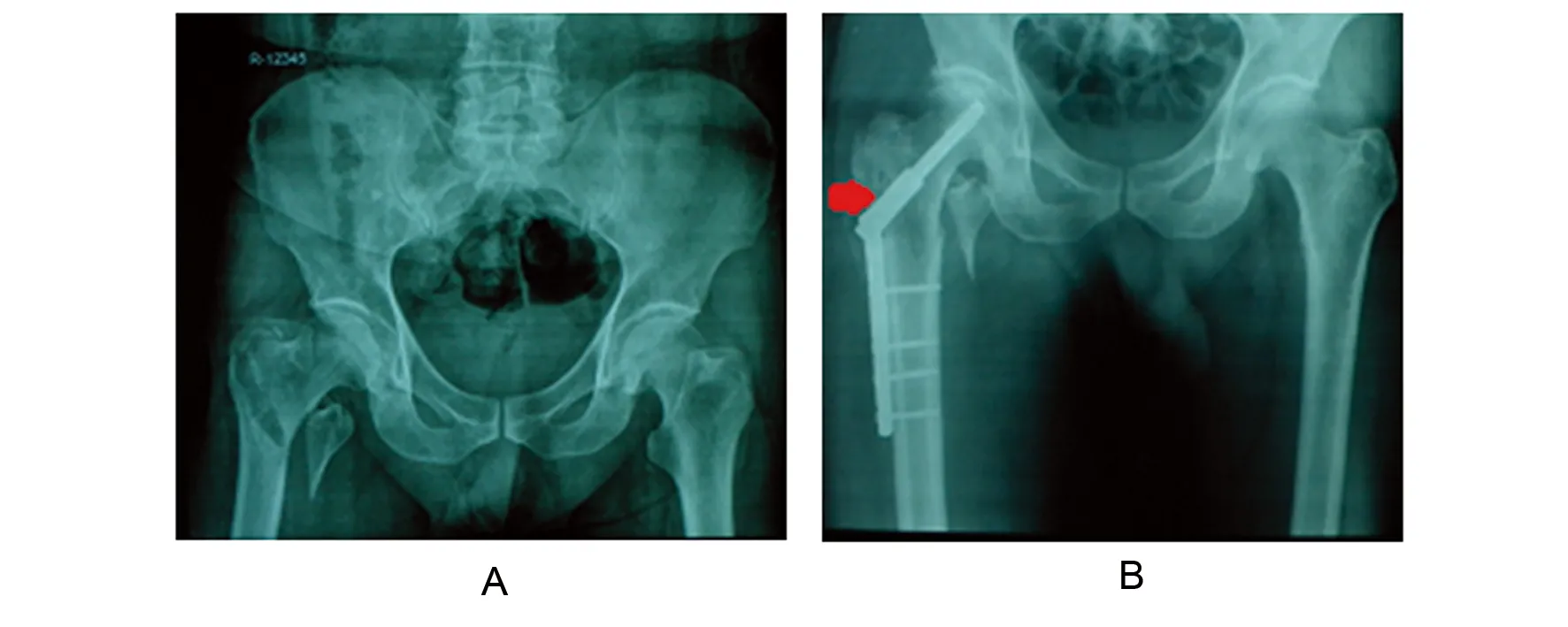
图1 男,60岁,股骨粗隆间骨折AO31-A2.2型(外侧壁危险型),术前X线正位片测量外侧壁厚度20 mm,术后可见外侧壁继发性外侧壁骨折(DHS组)Fig1 A 60-year-old man with intertrochanteric fractures AO31-A2.2 type. The lateral femoral wall thickness in preoperative X-ray was 20 mm. Postoperative secondary fracture was shownA:术前;B:术后
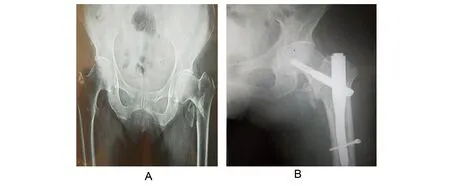
图2 女,70岁,股骨粗隆间骨折AO31-A2.2型(外侧壁危险型),术前X线正位片测量外侧壁厚度21 mm,术后未见外侧壁继发性外侧壁骨折(PFNA组)Fig 2 A 70-year-old female with intertrochanteric fractures AO31-A2.2 type. The lateral femoral wall thickness in preoperative X-ray was 21 mm, and no postoperative secondary fracture was observedA:术前;B:术后
2.3 两组患者术后部分负重、完全负重、骨折愈合时间的比较
DHS组的部分负重时间、完全负重时间、骨折愈合时间均长于PFNA组,差异有显著性意义(P<0.05)。见表2。
2.4随访情况
本组56例患者获得随访,随访时间6~20个月,平均12个月。随访1年以上有50例,其中PFNA组26例,DHS组24例。获得随访的病例中,1例患者于出院1个月后因心血管疾病死亡,1例患者术后2个月因内固定失效,再次行翻修治疗。余无骨折移位、不愈合、螺钉松动、拔出及断钉等并发症发生。
随访超过1年的PFNA组26例患者FRS评分(77.5±7.9)高于DHS组24例患者FRS评分(69.3±4.8),差异有显著性意义(P<0.05)。
表2 两组患者术后部分负重、完全负重、骨折愈合时间的比较
Tab 2 Comparison of the times of postoperative partial weight bearing, full weight bearing and bone union in the two groups

(周)
1)与PFNA组比较,P<0.05
3讨论
DHS是传统的治疗股骨粗隆间骨折的内固定物材料,操作简单、费用低,临床应用较广泛,由于其在治疗不稳定型股骨粗隆间骨折的失败率高[8],近年来逐渐被PFNA代替,甚至被完全摒弃。但PFNA亦有其相应的并发症,不能所有类型粗隆间骨折均一概采用其固定。因此应严格把握好使用指征,大多数学者认为DHS治疗稳定型粗隆间骨折的效果还是令人满意的。
随着Gotfried提出外侧壁理论,对粗隆间骨折稳定性的概念有了重新的认识,外侧壁是指股骨外侧肌嵴以远、小粗隆中点平面以上的股骨近端外侧皮质,在当今股骨粗隆间骨折治疗方法中无论采用髓外钉板还是头髓钉都需要经外侧壁向股骨头颈内打入拉力螺钉或螺旋刀片,完整的外侧壁对股骨粗隆间骨折内固定的稳定性有重要作用。外侧壁能够支撑头颈骨块,对抗股骨干内移和头颈骨块旋转、内翻、防止螺钉后退切出,因此,外侧壁厚度及有无破裂对选择内固定材料具有重要的指导意义,其意义甚至高于拉力螺钉在股骨头内安放位置[即尖顶距(tip-apexdistance, TAD)]的作用[9]。外侧壁危险型组因骨折粉碎较重,且多累及小粗隆,术中复位、操作均较困难,外侧壁虽完整,但厚度较差,从稳定性角度,笔者认为介于稳定与不稳定之间,而这种类型骨折应选用何种固定,争议亦最多。本研究结果表明DHS组手术时间、术中出血量、住院天数均高于PFNA组,可能是因为本组对PFNA使用更加熟练以及术中C臂连续透视的应用。导致患者的部分负重时间、完全负重时间、骨折愈合时间均长于PFNA组的原因则是因为DHS组术中、术后并发医源性外侧壁骨折的概率远高于PFNA组,而为防止发生继发性外侧壁骨折的患者骨折移位、骨折不愈合,均延长了其卧床、部分负重及完全负重时间,使患者的生活自理和活动能力受到较大损害,功能效果不满意,PFNA组FRS评分为(77.5±7.9)分,DHS组FRS评分为(69.3±4.8)分。
研究表明术中、术后并发继发性外侧壁骨折的根本原因不仅在于外侧壁的完整性,更在于外侧壁的厚度[10]。外侧壁厚度的测量方法多采用测量正位 X 线片上大转子无名结节以下 3 cm 点(即DHS或PFNA常规进钉点)向上斜行 135°至骨折线(如为2层皮质线,取其中线)之间的距离,但本研究组通过手术体会国产DHS及PFNA 的颈干角均为135°,而国人的颈干角为多为125°~145°,故进钉点多需上下调整0.5~1 cm,以保证主钉TAD值<25 mm。因此,厚度的测量亦不能一概以大转子无名结节以下 3 cm作为测量点,需根据健侧颈干角度数上下调整,因此,本研究中外侧壁厚度的测量值可能与其他研究所得值比较有所出入。文献报道,外侧壁厚度可能确实显著影响继发性外侧壁骨折的发生率,继发性外侧壁骨折发生风险增加的外侧壁厚度界值为20.5 mm,即外侧壁厚度低于此界值,内固定术后继发性外侧壁骨折的风险将会显著升高[11]。本研究中,两组术前X线上测量外侧壁厚度分别为(20±6.2)mm和 (20±4.9)mm,与该文献报道数据基本吻合。说明外侧壁危险组的外侧壁厚度均较薄,对两组不同内固定材料固定强度及医源性外侧壁骨折的发生率有明显的影响。
对于DHS组外侧壁医源性骨折发生率明显高于PFNA组,笔者认为与产品特点及人为操作因素有关[12],DHS术中不可避免要剥离附着于外侧壁的软组织(股外侧肌、 臀中肌、 臀小肌),而软组织可起到保护外侧壁的作用,避免外侧壁骨折。PFNA则更加微创,对折端及外侧壁影响较小。有研究认为,在粉碎性股骨粗隆间骨折未获得良好复位的情况下,若将DHS拉力螺钉导针钻入股骨头中心以获得最佳 TAD 25 mm,甚至20 mm,但忽视导针在外侧壁的入口位置(多是偏上或偏前偏心钻入的粗大孔道)就容易发生破裂而导致外侧壁骨折[13]。如选择入钉角度不正确,则可能导致锤入侧板套筒时与骨道卡住,因杠杆作用而将外壁撬裂,造成侧壁骨折。
本研究结果提示,对外侧壁危险型(A2.2、A2.3型)的股骨粗隆间骨折,虽外侧壁仍完整,但较薄,使用DHS及PFNA固定均易发生医源性外侧壁骨折,影响手术效果及术后康复,而PFNA的发生率要明显低于DHS,故可优先考虑PFNA髓内固定。但本研究结果并非多中心研究结论,仅能代表本研究小组的临床技术水平及相应体会,因费用等原因,并未结合CT检查结果,可能存在一定局限性,还有待将来进一步探讨。
参考文献:
[1] Cho S, Lee S, Cho H,et al. Additional fixations for sliding hip screws in treating unstable pertrochanteric femoral fractures (AO Type 31-A2): short-term clinical results[J]. Clin Orthop Surg, 2011,3(2):107-113.
[2] Barton T, Gleeson R, Topliss C. A comparison of the long gamma nail with the sliding hip screw for the treatment of AO/OTA 31-A2 fractures of the proximal part of the femur: a prospective randomized trial[J]. J Bone Joint Surg Am, 2010, 92(4):792-798.
[3] Setiobudi T, Ng Y, Lim C, et al. Clinical outcome following treatment of stable and unstable intertrochanteric fractures with dynamic hip screw[J]. Ann Acad Med Singapore,2011,40(11):482-487.
[4] Sahin S,Eriurer E, Ozturk I, et al. Radiographic and functional results of osteosynthesis using the proximal femoral nail antirotation (PFNA) in the treatment of unstable intertrochanteric femoral fractures[J]. Acta Orthop Traumatol Ture, 2010, 44(2):127-134.
[5] Gotfried Y. Integrity of the lateral femoral wall in intertrochanteric hip fractures: an important predictor of a reoperation[J]. J Bone Joint Surg Am, 2007, 89(11):2552-2553.
[6] Palm H, Lysén C, Krasheninnikoff M, et al. Intramedullary nailing appears to be superior in pertrochanteric hip fractures with a detached greater trochanter: 311 consecutive patients followed for 1 year[J]. Acta Orthop, 2011,82(2):166-170.
[7] Langford J, Pillai G, Ugliailoro A.Perioperative lateral trochanteric wall fractures: sliding hip screw versus percutaneous compression plate for intertrochanteric hip fractures[J]. J Orthop Trauma, 2011,25(4):191-195.
[8] Gupta R, Sangwan K, Kamboj, et al.Unstable trochanteric fractures: the role of lateral wall reconstruction[J]. Inte Orthop, 2009,34(1):125-129.
[9] Gotfried Y. The lateral trochanteric wall: a key element in the reconstruction of unstable pertrochanteric hip fractures[J]. Clin Orthop Relat Res, 2004,(425):82-86.
[10] Garg B, Malhotra R, Jayaswal A,et al. Integrity of the lateral femoral wall in intertrochanteric hip fractures[J]. J Bone Joint Surg Am, 2007,89(8):1868.
[11] Hsu C, Shih C, Wang C, et al. Lateral femoral wall thickness. A reliable predictor of post-operative lateral wall fracture in intertrochanteric fractures[J]. Bone Joint J,2013,95-B(8):1134-1138.
[12] Haidukewych G. Intertrochanteric fractures: ten tips to improve results[J]. J Bone Joint Surg Am, 2009,91(3):712-719.
[13] Palm H, Jacobsen S, Sonne-Holm S,et al. Integrity of the lateral femoral wall in intertrochanteric hip fractures: an important predictor of a reoperation[J]. J Bone Joint Surg Am, 2007,89(3):470-475.
Treatment effects of proximal femoral nail antirotation and dynamic hip screw on dangerous lateral wall intertrochanteric fractures
JI Ying-nan, A Liang, ZHAO Zhong-hai, DENG Chun-bo
(DepartmentofOrthopaedics,theCenterHospital,ShenyangMedicalCollege,Shenyang110000,China)
[Abstract]Objective To evaluate the effects of proximal femoral nail antirotation (PFNA) and dynamic hip screw (DHS) on dangerous lateral wall intertrochanteric fractures. Methods From November 2009 to November 2015, 72 patients with dangerous lateral wall intertrochanteric fractures were treated with PFNA and DHS. The group PFNA included 38 cases and the group DHS included other 34 cases. According to the AO/OTA classification, there were 19 cases in AO31-A2.2, 19 in AO31-A2.3.1 in group PFNA, and 18 in AO31-A2.2, 16 in AO31-A2.3 in group DHS. The data of lateral femoral wall thickness in preoperative X-ray, operative time, operative blood loss, average length of hospital stay, and secondary fracture of lateral femoral wall were collected for each patient. Clinical evaluation was made using the functional recovery scale (FRS) of hip fracture. Results The mean operative time, operative blood loss, average length of hospital stay in group PFNA were less than those in group DHS. Secondary fracture of lateral femoral wall occurred in 9 cases in group PFNA and 17 in group DHS. 54 cases were followed up for 6-20 months (mean 12 months). 50 cases were followed up for one year. The mean FRS score was (77.5±7.9)points in group PFNA and (69.3±4.8) points in group DHS. Conclusion It is better to use PFNA than DHS in treating dangerous lateral wall intertrochanteric fractures.
[Key words]intertrochanteric fractures; the lateral femoral wall; proximal femoral nail antirotation; dynamic hip screw
doi:论著10.11724/jdmu.2016.01.08
基金项目:沈阳医学院科技基金项目(20142035)
作者简介:季英楠(1981-),男,辽宁盘锦人,主治医师。E-mail: loveyingnan@126.com
[中图分类号]R683.42
[文献标志码]A
文章编号:1671-7295(2016)01-0032-05
(收稿日期:2015-11-10;修回日期:2015-12-27)
