小肠闭锁两种术式比较(附71例临床分析)
2014-03-28符策君
符策君,董 琦,林 海,李 权
(海南省人民医院小儿外科,海口 570311)
先天性肠闭锁是引起新生儿肠梗阻的重要原因,也是新生儿较常见的一种先天性消化道畸形,临床表现不典型,早期诊断存在一定困难,影响其预后的因素复杂,病死率较高[1]。从大宗的病例报道可知,空回肠闭锁占新生儿肠闭锁总数的85%以上[2]。本研究采用肠切除、端端吻合术加吻合口近侧小肠悬吊造口术治疗先天性小肠闭锁41例,疗效满意。现报道如下。
1 资料与方法
1.1一般资料 收集2002年1月至2012年1月海南省人民医院小儿外科收治的先天性小肠闭锁患儿71例。其中男61例(85.9%),女10例(14.1%),入院时日龄4 h~19 d,体质量为1.8~4.1 kg,均为小肠闭锁。肠闭锁部位:位于空肠26例(36.6%),位于回肠45例(63.4%)。闭锁分型:Ⅱ型45例(63.4%),ⅢA型21例(29.6%),ⅢB(“APPEL-PEEL”闭锁)5例(7.0%)。全部患儿临床表现均为出生后无正常胎粪排出,肛门指检有无色胶冻样黏液便排出,呕吐黄绿色粪便样物,除5例高位空肠闭锁外,其他患儿均表现为不同程度的腹胀,部分表现为全腹胀,可见胃肠型及蠕动波,14例表现为上腹胀,45例回肠闭锁患儿腹胀较明显。上述患儿按手术方式不同分成为两组:肠吻合组(30例)采用肠切除、端端吻合术治疗,其中空肠闭锁12例,回肠闭锁18例;肠吻合加悬吊造口组(41例)采用肠切除、端端吻合术加吻合口近侧小肠悬吊造口术治疗,其中空肠闭锁14例,回肠闭锁27例。两组患儿的胎龄、体质量和入院时日龄比较,差异无统计学意义(P>0.05),具有可比性(表1)。
1.2方法
1.2.1术前检查 71例患儿术前常规行血常规、血电解质、立位腹平片检查,其中3例就诊时间较晚,脱水、电解质紊乱明显,立为腹部平片提示双泡征15例,三泡征14例,结肠内无气体影。经胃管注入38%泛影葡胺行小肠造影提示小肠扩张明显,造影剂停滞不前或有逆蠕动现象,结肠不显影,55例经肛门行稀钡灌肠造影,其中48例显示结肠细小呈胎儿型结肠。

表1 两组先天性小肠闭锁患儿一般资料的比较
1.2.2手术方式 肠吻合组:采用气管插管静吸复合全麻,取脐上横切口进入腹腔,将小肠提出腹腔外,仔细探查,在肠管扩张段与狭窄段交界处可找到闭锁部位,用注射器往闭锁远端肠管内注入生理盐水冲洗清除肠腔内黏液,同时除外多发闭锁。用温盐水纱布覆盖保护好周围暴露肠管,避免肠管长时间暴露引起肠壁水肿及肠内容物污染。切除闭锁段肠管时不使用肠钳,用电刀切除闭锁近端肠管15~20 cm,远端肠管切除5cm,切除时助手迅速用吸引器吸净肠腔内溢物避免污染术野,仅吸净切缘小肠内粪水,不做进一步减压,近端小肠裁剪后予5-0带针无损伤可吸收缝线单层内翻端端缝合完成吻合。
肠吻合加悬吊造口组:在完成传统肠切除肠吻合术后,距吻合口近端5 cm肠管对系膜侧肠壁戳一小孔,置入一根直径4 mm的硅胶管,剪有侧孔的前端抵达吻合口近端2 cm处,在肠壁小孔周围用0号丝线荷包缝合固定硅胶管并关闭肠腔,再用0号丝线在近端肠壁浆肌层间断缝合作一段长5 cm的隧道包埋肠外的硅胶管,延肠管的走势于腹壁上戳一小口将硅胶管引出体外。术后小肠悬吊造瘘管每日可引出肠液20~220 mL,引流减压的效果明显,2周后拔除造瘘管[3]。

2 结 果
2.1两组患儿临床疗效分析 肠吻合加悬吊造口组术后无吻合口瘘发生,3例于术后3个月至1年出现粘连性肠梗阻1次,其中2例非手术治疗成功,1例行粘连松解术,效果良好;肠吻合组3例术后出现吻合口瘘,家属要求放弃治疗,1例术后第3天死于重症肺部感染、呼吸衰竭、多器官功能不全,1例术后1年出现粘连性肠梗阻,行粘连松解术后恢复良好。两组治愈率和病死率比较差异有统计学意义(P<0.05)(表2)。
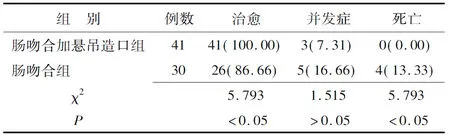
表2 两组先天性小肠闭锁患儿临床疗效分析 [例(%)]
2.2两组术后情况的比较 组内比较结果显示,肠吻合加悬吊造口组中回肠闭锁术后开始进食时间和总住院时间显著少于空肠闭锁(P<0.05),肠吻合组中回肠闭锁术后开始进食时间多于空肠闭锁,住院时间少于空肠闭锁(P<0.05);组间比较结果显示:肠吻合加悬吊造口组空肠闭锁和回肠闭锁的开始进食时间、住院时间均少于肠吻合组空肠闭锁和回肠闭锁(均P<0.05)(表3)。

表3 两组先天性小肠闭锁患儿术后情况的比较
3 讨 论
先天性肠闭锁是小儿外科中一种常见的消化道畸形,发病率为5 000~20 000∶1[4]。凡是新生儿出现呕吐,特别是呕吐黄绿色胃内容物,伴腹胀、不排胎粪或仅排少量黏液便,都应该考虑到先天性肠闭锁。随着病因研究的进展,诊断水平的提高,以及麻醉和手术技术的改进、术后营养支持和监护水平的提高,肠闭锁的病死率由20世纪60年代的90%逐渐下降,现在在一些技术先进的医疗中心,病死率已经低于10%[5]。
手术治疗是挽救先天性肠闭锁患儿生命的唯一办法,虽然现在手术方式多样,但目前病死率仍较高,疗效仍不能令人十分满意。治疗失败的原因主要是吻合口漏、吻合口梗阻、肠粘连梗阻、坏死性小肠结肠炎等。其中吻合口梗阻是最常见的术后并发症,但随着无创伤可吸收缝线单层内翻缝合行肠吻合技术的应用,术后吻合口梗阻的发生率大大降低;吻合口漏仍然是最严重的并发症之一,而出现该并发症的常见原因在于肠闭锁肠管血液供应有先天缺陷、手术中操作粗暴或钳夹伤及肠系膜血管、术后胃肠功能恢复较慢致使肠吻合口周围肠腔内压力较高,影响吻合口肠管的血液供应及吻合口的愈合。传统肠切除肠端端吻合术虽然比较符合流体力学原理,有利于肠内容物顺利通过吻合口,并且将远端肠管开口系膜对缘的肠壁劈开解决了端端吻合过程中肠管口径相差悬殊的问题,但是相比较而言近端肠管的管径仍较远端明显宽大,肠内容物被肠蠕动推挤通过吻合口时肠腔内压力将明显升高。因此,传统的手术方式仍无法解决吻合口处压力过大的问题,特别是低位小肠闭锁患儿,近端肠管长期扩张,近远端肠管口径相差可达10倍,肠蠕动功能差,胃肠减压效果欠佳,致使肠内容物瘀积于吻合口近端肠腔内,强大的压力将影响术后肠道功能的恢复及吻合口处肠壁血液循环,严重影响吻合口的愈合,容易导致吻合口瘘的发生。
本研究采用肠切除肠端端吻合术加吻合口近侧小肠悬吊造口术手术方式,目的在于使肠内容物在通过肠吻合口前从肠悬吊造瘘管引流出体外,从而降低肠吻合口处的压力,2周后肠造瘘口处肠管与壁层腹膜粘连固定,术后局部粘连有利于造瘘管窦道的形成,拔除造瘘管后,腹壁戳口数天即可愈合,无需再次手术。
为了提高手术治疗的成功率,在诊疗过程中需注意以下几点:①术前尽可能纠正水、电解质紊乱,常规立位腹部平片、消化道造影确诊肠梗阻便可急诊手术探查,通常入院后24 h内应行手术探查治疗。②手术时患儿身旁加温热水袋保暖、术中腹腔冲洗时使用温盐水、术中保持温暖手术室环境等保暖措施极为重要,有利于术后麻醉顺利复苏。③术中操作轻柔,梗阻肠管近端肠内容物不宜用手挤压,此举能明显减轻肠壁水肿,有利于术后胃肠功能的恢复,并且不宜使用肠钳钳夹肠管,因新生儿肠壁薄,肠钳钳夹处肠管血运不良可能造成术后肠瘘发生。④闭锁近远端肠管的切除范围应恰当,尚海等[6]研究发现,Ⅰ型肠闭锁肠壁各层神经丛及神经节细胞发育正常,其他各型肠闭锁中,近端肠管壁肥厚,各层神经丛及神经节细胞数较正常明显减少,近端改变范围在10~15 cm,远端改变局限在2~3 cm,这种改变为肠闭锁手术切除肠管范围提供了理论基础。⑤采用无创伤可吸收缝线单层内翻缝合行肠吻合,能有效解决术后吻合口狭窄的问题。⑥良好的术后管理非常重要,患儿需置温箱或热辐射台保温并监测体温,给予静脉高营养支持及合理的抗生素治疗,术后第1天便开始肛门指检协助肛门排气,术后第2天开始经肛门给予温盐水10 mL保留灌肠,每天1次,刺激远端废用性肠管的蠕动,促进肠功能的恢复,并润滑肠管帮助粪便排出。
综上所述,肠切除、端端吻合术加吻合口近侧小肠悬吊造口术能减少术后吻合口瘘的发生,提高新生儿先天性小肠闭锁的手术疗效,是治疗先天性小肠闭锁较理想的术式。
[1] Piper HG,Alesbury J,Waterford SD,etal.Intestinal atersias:factors affecting clinicaloutcomes[J].Pediatr Surg,2008,43(7):1244-1248.
[2] 李晓庆,周德凯,刘潜,等.新生儿肠闭锁的10年回顾[J].现代医药卫生,2003,19(6):665-666.
[3] 彭小旅,李权.悬吊造瘘术在新生儿小肠闭锁手术中的应用[J].中国优生与遗传杂志,2007,15(7):80.
[4] 李正,王慧贞,吉士俊.实用小儿外科学[M].北京:人民卫生出版社,2001:702-711.
[5] Kumaran N,Shankar KR,Lloyd DA,etal.Trends in themanagement and outcome of jejuno-ileal atresia[J].Eur J Pediatr Surg,2002,12(3):163-167.
[6] 尚海,王练英,李正.先天性肠闭锁肠壁肽能神经免疫组织化学研究[J].中华小儿外科杂志,1998,19(6):366-367.
