脑室出血后脑室外引流术联合保守治疗对患者认知功能的影响
2024-04-29林大晖邱乃锡黄焕容
林大晖 邱乃锡 黄焕容


【摘要】 目的 探讨脑室出血后脑室外引流术联合保守治疗对患者认知功能的影响。方法 选取海丰县彭湃纪念医院在2019年1月—2021年12月期间收治的95例脑室出血患者,根据治疗方式的不同分为2组,对照组46例接受保守治疗,观察组49例接受保守治疗联合脑室外引流术治疗。对比2组的炎症因子水平、神经细胞因子水平、意识状态、认知功能。结果 治疗7 d后,2组血清白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、降钙素原(procalcitonin,PCT)水平对比,差异无统计学意义(P>0.05)。治疗7 d后,观察组血清脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)、血清铁蛋白(serum ferritin,SF)水平低于对照组,差异有统计学意义(P<0.05)。治疗30 d后,观察组格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分高于对照组,差异有统计学意义(P<0.05)。观察组认知障碍发生率低于对照组,差异有统计学意义(P<0.05)。结论 在保守治疗基础上联合脑室外引流术治疗脑室出血,不会增加患者机体的炎症反应,有助于减轻脑室出血患者神经组织的损伤,利于患者意识恢复,减少认知障碍的发生。
【关键词】 脑室出血;脑室外引流术;保守治疗;认知功能
文章编号:1672-1721(2024)05-0064-03 文献标志码:A 中国图书分类号:R651.1
脑室出血指脑室内脉络丛血管或邻近脑室的脑实质血管破裂后,血液进入脑室系统。该病发病急骤,病情进展迅速,病死率高,患者可能伴有认知障碍[1-2]。有效治疗是改善患者预后的关键。针对脑室出血量不超过40 mL的患者,为避免加重颅脑损伤,临床通常给予降压、营养神经、止血、改善脑循环等药物进行内科保守治疗,但实践中发现,此种治疗方案清除血肿的速度较为缓慢,影响患者神经功能恢复进程[3]。脑室外引流术是最简单的手术方式,在床旁即可进行手术,通过置管引流降低颅内压,直接经管路内注射尿激酶以清除血肿。对于脑室少量出血的患者是否采用手术治疗,目前暂无统一定论。基于此,本研究回顾性分析海丰县彭湃纪念医院既往接受保守治疗和脑室外引流术治疗的患者,探讨不同治疗方法对患者神经功能、认知功能的影响,报告如下。
1 资料与方法
1.1 一般资料
选取海丰县彭湃纪念医院2019年1月—2021年12月收治的95例脑室出血患者作为观察对象,其中对照组46例,观察组49例。2组一般资料见表1。2组患者基线资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
纳入标准:根据影像学、病史等诊断为脑室出血[4];发病到入院时间在24 h内;幕上出血<40 mL,幕下出血<10 mL;入院前未接受任何药物治疗;临床资料完整。
排除标准:发病前即存在认知障碍或精神性疾病;有凝血功能障碍;脑卒中引起的血肿;伴有脑部良恶性肿瘤者;伴有头外伤引起的颅内出血;既往有颅内损伤史、颅内手术操作史。
1.2 方法
对照组接受保守治疗,均给予脱水、降颅内压、营养神经、清除氧自由基、止血、改善脑循环等对症综合治疗。观察组接受保守治疗联合脑室外引流术治疗,行局部麻醉,于冠状缝前3 cm、中线旁2.5 cm处穿刺,平行矢状面向穿刺点两外耳道假想连线进行钻孔,骨窗深度1.5 cm,针对双侧脑室、单侧脑室出血者对应行双侧引流、单侧引流,留置引流管,然后逐层关颅;术后1 d向脑室引流管内注入尿激酶(北京赛升药业,H11021257,250 000 U/支)及质量分数为0.9%的氯化钠注射液5 mL,2次/d,持续冲洗2~6 d。所有患者经复查头颅CT显示脑室出血完全消失后,可出院。
1.3 观察指标
(1)血清炎症因子水平。入院时、治疗7 d后,采集患者的血液,离心后取血清样本进行检测,测定白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、降钙素原(PCT)水平。(2)神经细胞因子水平。治疗前、治疗7 d后,采集患者的血液,离心后取血清样本进行检测,测定脑源性神经营养因子(BDNF)、血清铁蛋白(SF)水平。(3)意识状态。入院时、治疗30 d后,采用格拉斯哥昏迷(GCS)评分[5]评价患者的意识情况,该量表总分15分,得分越低表示患者的意识障碍越严重。(4)认知功能。治疗30 d后,采用蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)[6]评估患者的认知功能损害情况,该量表评分<27分表示患者发生认知功能障碍。统计认知障碍发生率。
1.4 统计学方法
应用SPSS 22.0统计学软件进行统计分析;计量资料以x±s描述,采用t检验;计数资料以百分比描述,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
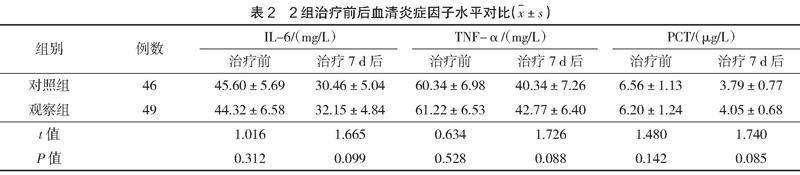
2.1 2组血清炎症因子水平对比
治疗7 d后,2组血清IL-6、TNF-α、PCT水平对比,差异无统计学意义(P>0.05),见表2。
2.2 2组神经细胞因子水平对比
治疗7 d后,观察组血清SF、BDNF水平低于对照组,差异有统计学意义(P<0.05),见表3。
2.3 2组意识状态对比
治疗30 d后,观察组GCS评分高于对照组,差异有统计学意义(P<0.05),见表4。
2.4 2組认知功能障碍对比
治疗30 d后,对照组发生认知障碍9例(19.57%),观察组发生认知障碍3例(6.12%)。观察组认知障碍发生率低于对照组,差异有统计学意义(χ2=3.885,P=0.049)。
3 讨论
尽早清除血肿、降低颅内压、恢复正常的脑循环是改善脑室出血患者预后的关键,相应的治疗方法有保守治疗和手术治疗。针对出血量较少的患者,临床通常选择应用止血、营养神经、降压、镇痛等药物治疗。该方法的优势是可减少继发性创伤,不足之处是虽能一定程度缓解血肿和颅内压升高引起的神经损伤,但无法在短时间内完全解除血肿对脑神经组织的压迫[7]。外科手术治疗通过放置引流管、内注射溶栓药物治疗脑室出血,可加快脑室血液引流,但会增加颅内创伤风险。对于脑室出血的最佳治疗方案尚未统一,本研究对此展开探讨。
TNF-α具有促进炎症因子合成和释放的作用,PCT在人体发生感染、炎症后水平上升,IL-6可促进黏附分子与其他炎症介质的表达,这3种因子在继发性神经损伤中具有重要作用。脑室出血后,血液进入蛛网膜下腔、脑室,形成血肿,引起颅内压升高。血肿可对周围组织产生压迫,诱发颅内应激反应和炎症反应,造成IL-6、TNF-α、PCT的释放增加。本研究结果显示,2组血清IL-6、TNF-α、PCT水平对比,差异无统计学意义(P>0.05)。脑出血后,脑组织局部的血红素加氧酶参与机体的病理反应过程,使得血红蛋白分离出游离铁。SF可反映脑出血周围铁蛋白及铁的含量,与BDNF一起可反映脑神经功能。观察组血清SF、BDNF水平低于对照组,差异有统计学意义(P<0.05)。在内科保守治疗基础上联合脑室外引流术,不会增加脑室出血患者机体的炎症反应,有助于减轻患者的神经组织损伤,与宋志富等[8]、CHUNG D Y等[9]研究结果一致。有研究表明,脑室外引流术这种侵入性操作会造成人体炎症应激反应,使得IL-6、TNF-α、PCT释放增加[10]。本研究显示,手术置管的机械刺激会在一定程度上引起炎症反应,而机体炎症主要是颅内血栓和积液引起。在置管引流出积液及纤溶酶溶解血栓后,可有效缓解血栓和积液引起的炎症缺氧性损伤,不会加重炎症反应。
脑室出血患者由于颅内压升高,伴有脑积水形成,压迫神经细胞,导致神经元损伤,继而影响患者的认知功能。本研究结果显示,观察组GCS评分高于对照组,观察组认知障碍发生率低于对照组,差异有统计学意义(P<0.05)。这表明,在保守治疗基础上给予脑室外引流术,有利于患者意识恢复,减少认知障碍发生。在置引流管后常联合尿激酶内注射治疗。该药直接作用于内源性纤维蛋白溶解系统,使得纤溶酶原变成纤溶酶,发挥降解纤维蛋白凝块的作用,促进脑室内血栓溶解,解除颅内形成血栓对脑神经组织压迫造成的神经损伤和意识障碍。尿激酶还可提高血管的二磷酸腺苷(adenosine diphosphate,ADP)酶活性,抑制ADP诱导的血小板聚集过程,预防血栓形成,避免再次形成血栓对神经组织的不良影响。该药的安全性较好,停药几小时后纤溶酶原水平即可恢复正常水平。裴本根等[11]报道显示,穿刺引流术联合保守治疗在高血压引起的脑室出血患者术后神经功能恢复方面效果更好,与本研究结果相似。脑室外引流术属于侵入性操作,有引起颅内感染的风险,且随着引流管时间延长,感染风险呈上升趋势。术后引流管护理、管口皮肤护理、引流管留置时间也会增加颅内感染的风险。因此行该术时的无菌操作和置管后护理对患者预后也很重要。
综上所述,在保守治疗基础上联合脑室外引流术治疗脑室出血,不会增加患者机体的炎症反应,有助于减轻脑室出血患者神经组织的损伤,利于患者意识恢复,减少认知障碍的发生。
参考文献
[1] 李梅,刘刚,宋向奇,等.脑室外引流结合尿激酶或重组组织型纤溶酶原激活剂治疗脑室出血的网狀meta分析[J].实用医学杂志,2020,36(4):512-517.
[2] 刘迎锋,赵自育,张伟.高血压脑室出血引起认知功能障碍危险因素分析[J].中国神经精神疾病杂志,2020,46(11):656-659.
[3] 徐礼林.脑室外引流术治疗脑室出血对认知功能的影响[J].现代医学,2019,47(11):1364-1366.
[4] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国脑出血诊治指南(2014)[J].中华神经科杂志,2015,48(6):435-444.
[5] 程宝珍,林文风,冯志华,等.格拉斯哥昏迷评分在中重型颅脑损伤患者急救中的应用[J].中国急救复苏与灾害医学杂志,2015(10):967-968.
[6] 侯庆石.蒙特利尔认知评估量表(MoCA)[J].中华神经外科杂志,2012,28(12):1242.
[7] 曹凤萍.高血压脑出血内科保守治疗的效果分析及护理探究[J].临床检验杂志(电子版),2019,8(3):122-123.
[8] 宋志富,吴文友,庞国银,等.颅内血肿穿刺术与内科保守治疗基底节区高血压性脑出血临界血肿疗效的荟萃分析[J].四川医学,2020,41(3):303-307.
[9] CHUNG D Y,OLSON D M,JOHN S,et al.Evidence-based management of external ventricular drains[J].Curr Neurol Neurosci Rep,2019,19(12):94.
[10] 张泽玲,喻定刚,田发兰,等.神经内镜联合脑室外引流术对脑室出血患者神经功能和炎症因子的影响[J].局解手术学杂志,2020,29(12):992-995.
[11] 裴本根,计跃,张玉华,等.高血压脑出血CT定位锥颅穿刺引流与保守治疗临床疗效比较[J].医学临床研究,2019,36(7):1436-1438.
(编辑:许 琪)
作者简介:林大晖,男,本科,主治医师。
