高龄妊娠期糖尿病产妇妊娠结局的观察研究
2023-04-12朱小燕张文朱玲玲
朱小燕 张文 朱玲玲

[摘 要] 目的:分析高龄妊娠期糖尿病(gestational diabetes mellitus,GDM)产妇母婴结局。方法:选取妊娠期糖尿病产妇958例,其中年龄≥35岁的126例为高龄组,<35岁的832例为对照组,分析两组产妇妊娠结局。结果:高龄组剖宫产率、妊娠期高血压、羊水过少、生殖道感染发生率分别为53.2%、14.3%、5.6%和10.3%,明显高于对照组的39.2%、6.1%、0.8%和3.8%,差异均有统计学意义(P<0.05),两组胎膜早破、早产、羊水过多、产后出血发生率比较,差异均无统计学意义(P>0.05);高龄组巨大儿发生率13.5%,明显高于对照组的5.4%,差异有统计学意义(P<0.05),两组胎儿窘迫、新生儿窒息、胎儿生长受限、新生儿畸形、新生儿低血糖、围产儿死亡发生率比较,差异均无统计学意义(P>0.05)。结论:高龄妊娠期糖尿病产妇发生不良妊娠结局增加,应加强对高龄孕妇血糖筛查和管理,以减少不良妊娠结局。
[关键词] 高龄产妇;妊娠期糖尿病;妊娠结局
[中图分类号] R714.256 [文献标志码] B [DOI] 10.19767/j.cnki.32-1412.2023.06.015
随着社会的发展及人们文化水平的提高,晚婚晚育较为普遍,高龄孕产妇逐年增多。妊娠期糖尿病(gestational diabetes mellitus,GDM)是妊娠期常见并发症,据统计我国GDM发病率为14.7%~21.9%[1-2]。年龄为妊娠期糖尿病危险因素之一[3],高龄孕妇GDM发病率更高。GDM与母亲及胎儿不良妊娠结局相关,包括妊娠期高血压、子痫前期、早产、巨大儿、死胎等。因此,早期诊断和管理高龄妊娠期糖尿病孕妇具有重要意义。本研究选取2021年12月—2022年11月我院收治的妊娠期糖尿病产妇958例,分析妊娠期并发症及新生儿结局等情况,报告如下。
1 资料与方法
1.1 一般资料 妊娠期糖尿病产妇958例,其中126例年龄≥35岁,作为高龄组;832例年龄<35岁,作为对照组。高龄组年龄35~45岁,平均38.07±2.12岁,孕前体质量指数(body mass index,BMI)23.8±4.3 kg/m2,分娩孕周29~41周,平均38.37±1.48周,初产妇25例,经产妇101例;对照组年龄19~34岁,平均28.12±7.86岁,孕前BMI 23.6±4.6 kg/m2,分娩孕周30~41周,平均38.29±1.68周,初产妇621例,经产妇211例。排除标准:(1)孕前1型糖尿病和2型糖尿病患者;(2)双胎及多胎妊娠;(3)孕前肥胖或超重者及孕期体重增长过快者;(4)孕期高血压患者。
1.2 妊娠期糖尿病诊断及治疗 所有孕妇在妊娠24~28周常规进行75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)。根据国际糖尿病与妊娠研究组诊断标准,空腹血糖超过5.1 mmol/L、服葡萄糖后1 h血糖超过10.0 mmol/L或2 h血糖超过8.5 mmol/L即诊断为妊娠期糖尿病。GDM患者给予饮食及运动治疗,如血糖控制未达标则予胰岛素治疗。
1.3 观察指标 妊娠结局及并发症,包括剖宫产、妊娠期高血压、早产、产后出血、巨大儿、胎儿窘迫、新生儿畸形、新生儿低血糖、围产儿死亡等。
1.4 统计学处理 应用SPSS 20.0统计学软件进行数据分析。计數资料以频数和率表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组围产期并发症发生率比较 高龄组剖宫产率、妊娠期高血压、羊水过少、生殖道感染发生率高于对照组,差异均有统计学意义(P<0.05);两组胎膜早破、早产、羊水过多、产后出血发生率比较,差异均无统计学意义(P>0.05)。见表1。
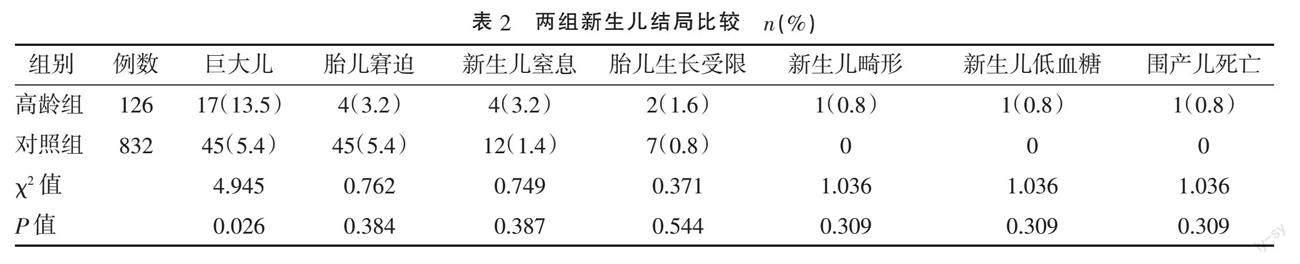
2.2 两组新生儿结局比较 高龄组巨大儿发生率高于对照组,差异有统计学意义(P<0.05),而两组胎儿窘迫、新生儿窒息、胎儿生长受限、新生儿畸形、新生儿低血糖、围产儿死亡发生率比较,差异均无统计学意义(P>0.05)。见表2。
3 讨 论
GDM发病机制尚未完全明确,许多研究认为与胰岛素抵抗相关。随着妊娠进展,胎盘分泌泌乳素、雌激素、孕酮、胎盘生长激素等,增加胰岛素抵抗,为了维持糖代谢平衡,体内胰岛素分泌量随之增加,存在潜在胰岛β细胞功能缺陷的孕妇不能适应这一生理变化,导致血糖升高。卢敏等[4]研究发现,炎性因子(C反应蛋白、肿瘤坏死因子α等)及脂肪细胞因子(瘦素等)与妊娠期糖尿病的发生相关。妊娠期糖尿病与孕妇及新生儿不良妊娠结局相关,母亲高血糖与原发性和继发性妊娠结局频率增加呈线性关系[5],GDM产妇将来患2型糖尿病的风险增加7倍[6]。
引起GDM最常见的危险因素包括年龄、妊娠前超重或肥胖、2型糖尿病家族史(尤其是一级亲属糖尿病史)。年龄35岁及以上女性罹患GDM的风险增加4倍[7]。可能因为随着年龄的增长,胰岛β细胞功能和胰岛素敏感性下降,胰岛β细胞对刺激的应答不足,容易发生妊娠期糖尿病。
本研究结果显示,高龄组剖宫产率53.2%,高于对照组的39.2%,差异有统计学意义(P<0.05)。其原因是多方面的,不论是否存在GDM,年龄≥35岁产妇剖宫产风险较<35岁者增加1.39~2.76倍[8]。高龄及GDM孕妇易发生妊娠期高血压、先兆子痫、巨大儿等并发症,从而增加剖宫产率。此外,高龄GDM孕妇剖宫产率较高也受妇产科医生想要降低分娩风险态度的影响。
妊娠期高血压是GDM患者较常见并发症,本研究中高龄组妊娠期高血压发病率为14.3%,明显高于对照组的6.1%,差异有统计学意义(P<0.05)。侯磊等[9]研究中GDM患者妊娠期高血压发病率为9.9%,提示高龄GDM患者发生妊娠期高血压的风险更大。本研究高龄组生殖道感染发生率10.3%,高于对照组的3.8%,差异有统计学意义(P<0.05)。GDM患者由于内分泌和免疫状态的改变,易致病原体感染,生殖道感染几率增加,而高龄GDM患者更易发生生殖道感染。
本研究发现高龄组巨大儿发生率增高,而胎儿窘迫、新生儿窒息、胎儿生长受限、新生儿畸形、新生儿低血糖、围产儿死亡发生率较对照组无明显增加,可能与高龄产妇及时剖宫产终止妊娠有关。
综上所述,高龄妊娠期糖尿病产妇不良妊娠结局增加,应加强高龄孕妇妊娠期糖尿病筛查,及早进行干预,适时终止妊娠,以降低不良妊娠结局发生,保障母儿安全。
[参考文献]
[1] 魏玉梅,杨慧霞. 妊娠期糖尿病不同诊断标准适宜性的比较[J]. 中华妇产科杂志,2011,46(8):578-581.
[2] 王成书,魏玉梅,杨慧霞. 妊娠期糖尿病孕妇不同血糖指标异常与妊娠结局的关系[J]. 中华妇产科杂志,2013,48(12):899-902.
[3] FILARDI T,TAVAGLIONE F,DI STASIO M,et al. Impact of risk factors for gestational diabetes (GDM) on pregnancy outcomes in women with GDM[J]. J Endocrinol Invest,2018,41(6):671-676.
[4] 卢敏,王英,陈青,等. 炎性及脂肪细胞因子与妊娠期糖尿病发病的相关性及在产褥期的变化[J]. 中国妇幼保健,2018,33(8):1767-1770.
[5] COUSTAN D R,LOWE L P,METZGER B E,et al. The Hyperglycemia and Adverse Pregnancy Outcome (HAPO) study: paving the way for new diagnostic criteria for gestational diabetes mellitus[J]. Am J Obstet Gynecol,2010,202(6):654.e1-6.
[6] KIM C. Maternal outcomes and follow-up after gestational diabetes mellitus[J]. Diabet Med,2014,31(3):292-301.
[7] LOGAKODIE S,AZAHADI O,FUZIAH P,et al. Gestational diabetes mellitus: The prevalence,associated factors and foeto-maternal outcome of women attending antenatal care[J]. Malays Fam Physician,2017,12(2):9-17.
[8] BAYRAMPOUR H,HEAMAN M. Advanced maternal age and the risk of cesarean birth: a systematic review[J]. Birth,2010,37(3):219-226.
[9] 侯磊,王欣,鄒丽颖,等. 1268例妊娠期糖尿病产妇围产结局分析[J]. 中国临床医生杂志,2016,44(4):38-40.
[收稿日期] 2023-04-17
(本文编辑 缪宏建)
