先天性脊柱侧凸与特发性脊柱侧凸伴发心脏异常对比:438例回顾性分析
2022-06-30谭焜月刘春霞黄晓凤王淑珍严霜霜熊峰
谭焜月,刘春霞,黄晓凤,王淑珍,严霜霜,熊峰
脊柱侧凸是指一个或多个椎体偏离正中位且弯曲角度大于10°的脊柱畸形[1]。脊柱侧凸中最常见的是特发性脊柱侧凸(idiopathic scoliosis,IS)和先天性脊柱侧凸(congenital scoliosis,CS)。CS 是由于椎体成形不全或分节障碍导致的畸形,可伴随其他系统的发育异常,常可合并心脏异常[2]。IS 病因不明,可能与遗传、结缔组织疾病等多种因素相关,也常伴发心脏异常。尽管CS 与IS 均表现为脊柱及胸廓的形态、功能异常,但CS与IS发病机制、起病年龄及病情进展均有明显差异,因此两者所合并的心脏异常也可能存在一定差异,但目前国内外对于CS及IS合并心脏异常的对比研究较少。此外,动脉型肺动脉高压(pulmonary arterial hypertention,PAH)是脊柱侧凸患者手术及麻醉前的重要评估指标,但目前对于CS及IS合并PAH的研究也相对很少。PAH常继发于肺功能异常,肺功能异常与脊柱侧凸部位及病程相关[3,4],因此CS与IS中PAH的发生率理论上可存在一定差异。本文回顾性分析两种疾病合并心脏彩超及ECG异常,对两种疾病合并PAH的情况进行分析,以期提高对两种疾病合并心脏异常的认识。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①确诊为CS或IS;②脊柱侧凸角度大于40°拟接受手术治疗;③临床及影像资料齐全,且于我院完善超声心动描记术(ultrasonic cardiography,UCG)及心电图(electrocardiogram,ECG)检查。排除标准:除外神经肌肉型脊柱侧凸、强直性脊柱炎等其他病因导致的脊柱侧凸患者。
1.2 研究对象
收集成都市第三人民医院2018年1月至2021年1月收治的CS与IS患者。
根据上述纳入与排除标准,本研究共纳入438例患者。CS患者164例,男63例,女101例,年龄10~51岁,平均(24.±8.1)岁,主弯Cobb 角40°~166°,平均(86.7±26.4)°。IS 患者274 例,男94 例,女180 例,年龄9~45 岁,平均(23.3±7.7)岁,主弯Cobb 角41°~156°,平均(81.2±25.4)°。
根据主弯位置,将患者分为主胸弯组和主腰弯组;同时,根据发病年龄将患者分为早发性脊柱侧凸(early onset scoliosis,EOS)组(10 岁前发病)及非EOS组;分别观察心脏异常情况。
本研究获得成都市第三人民医院伦理委员会同意,所有患者均知情同意。
1.3 观察指标
记录患者的临床资料:性别、年龄、病程、Cobb角、身高、体重等。
UCG:①房室腔大小、主动脉及肺动脉内径、射血分数(ejection fraction,EF)、缩短分数(fractional shortening,FS)、二尖瓣前向血流E峰及A峰(E/A)比值、心包积液情况;②先天性心血管病(简称先心病)情况,包括但不限于室间隔缺损、房间隔缺损、卵圆孔未闭、动脉导管未闭、主动脉瓣二叶畸形、永存左位上腔静脉、大动脉转位等;③瓣膜病情况:包括但不限于二尖瓣、三尖瓣、主动脉瓣、肺动脉瓣关闭不全、狭窄或脱垂,测量三尖瓣反流速度用于评估肺动脉压。
ECG:记录心律、心率、电轴、ST-T 改变情况,测量QRS 波宽度、PR 间期、QTc 间期、RV5+SV1、RV1+SV5。PR 间期正常值设置为0.12~0.20 s,QRS 波宽度正常值为0.06~0.10 s,QTc 正常值为<440 ms,RV5+SV1 正常值男性<4.0 mV、女性<3.5 mV,RV1+SV5正常值<1.2 mV。
1.4 统计学方法
应用SPSS 23.0 软件对获得的数据进行统计分析,计量资料以均数±标准差表示,组间比较采用t检验;计数资料采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组基本资料比较
CS 组病程明显长于IS 组,患者身高低于IS 组,Cobb 角大于IS 组,而两组患者的身高/臂长比、性别比、年龄、血压、心率无显著差异,详见表1。
表1 两组患者基本资料对比(±s)

表1 两组患者基本资料对比(±s)
2.2 UCG异常
2.2.1 UCG测值比较
超声测值结果详见表2。两组房室腔大小、主动脉内径、EF、FS及E/A比值无显著差异(P>0.05),但CS组主肺动脉内径大于IS组(P=0.030)。
表2 两组UCG测值比较(±s)

表2 两组UCG测值比较(±s)
2.2.2 先心病
CS组先心病发病率(11.0%,18/164)虽高于IS组(6.9%,19/274),但差异无统计学意义(P=0.141)。CS 组合并更多类型的先心病,其中部分为复杂性先心病,CS 组分别有1 例合并镜像右位心、大动脉转位、动脉导管未闭及冠状动脉-肺动脉瘘,IS组中未见合并以上疾病。两组最常伴发的先心病均为房间隔缺损及卵圆孔未闭,其次是室间隔缺损,详见表3。
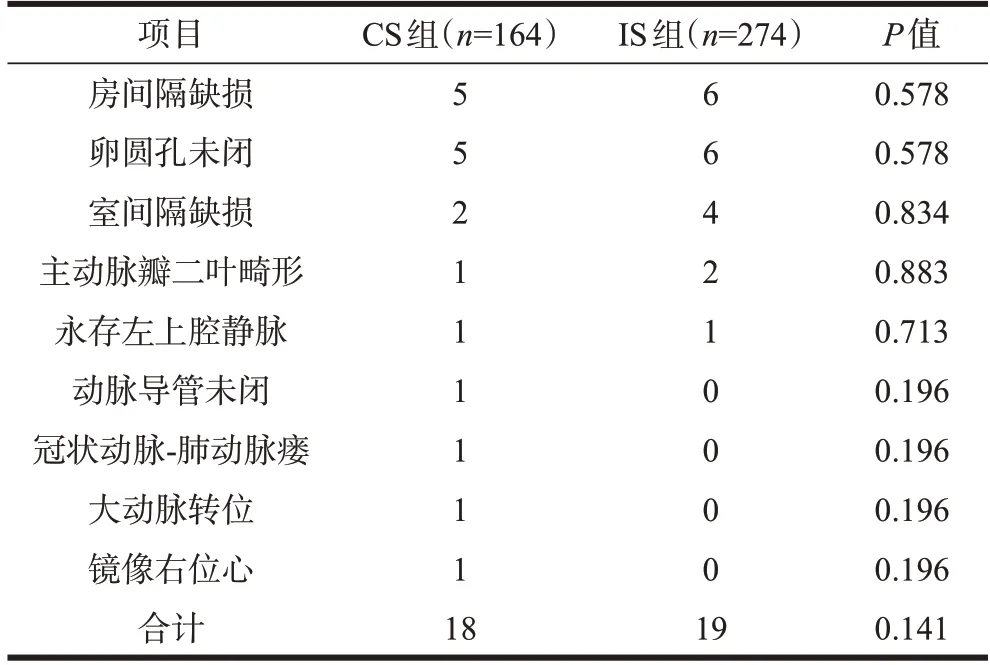
表3 两组患者伴发先心病情况比较(例)
2.2.3 瓣膜病
IS 组瓣膜病发病率高于CS 组(28.8%∶20.1%,P=0.043)。两组中三尖瓣反流均最常见,以轻度反流为主。两组二尖瓣脱垂发生率均低,在CS组和IS组中分别为1.2%和1.8%;但二尖瓣对合异常的病例相对较多,在CS 组和IS 组中分别为4.3%和9.1%,IS组二尖瓣对合异常发生率高于CS 组(P=0.047)。详见表4。
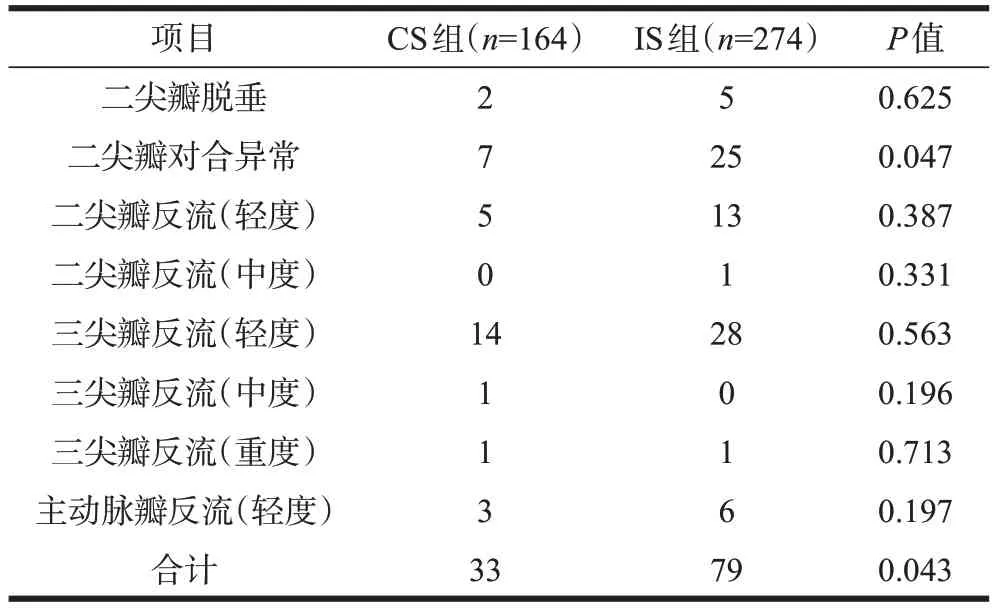
表4 两组患者瓣膜病发生情况比较(例)
2.2.4 其他UCG异常
除外先心病及瓣膜病,CS 及IS 组还合并其他UCG 异常。CS 组右房增大比例(6.1%∶2.2%,P=0.035)及合并PAH 比例(14.0%∶7.3%,P=0.022)均高于IS 组。两组伴心包积液、右室致密化不全等比较无显著差异,详见表5。
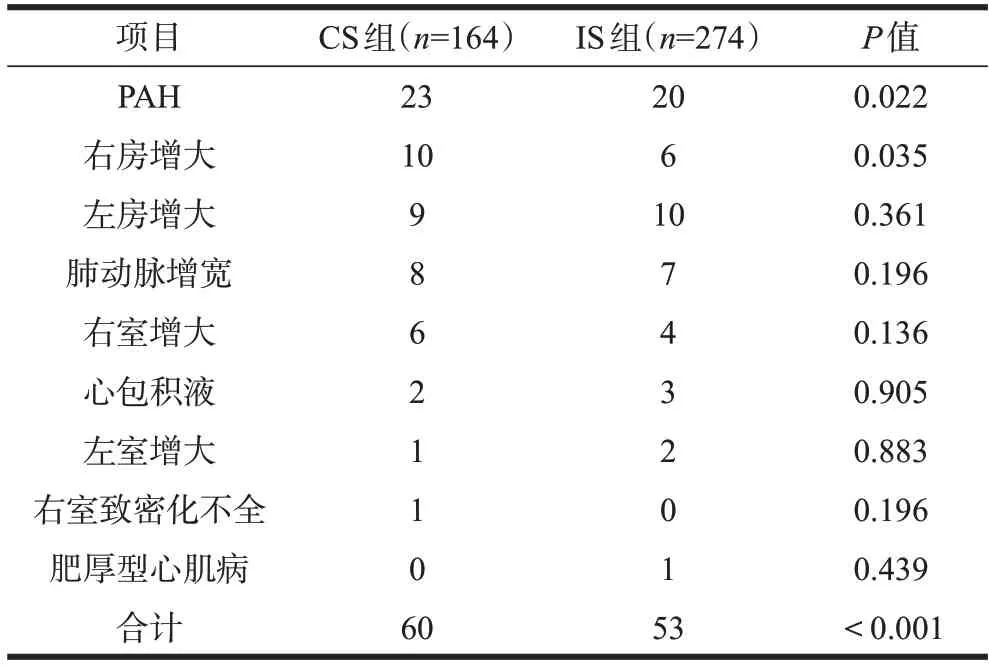
表5 两组患者其他UCG异常表现比较(例)
2.3 ECG异常
两组患者QRS波宽度、PR间期、QTc间期、RV5+SV1及RV1+SV5测值无显著差异,详见表6。
表6 两组患者ECG测值比较(±s)
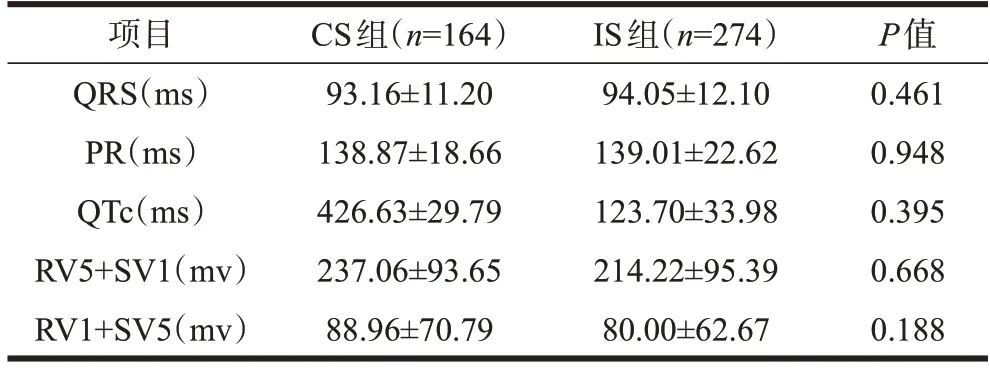
表6 两组患者ECG测值比较(±s)
CS 组电轴右偏发生率高于IS 组(14.6%:8.4%,P=0.042)。两组患者ECG 异常总体发生率高(部分患者同时合并多种心电图异常),其中CS患者心电图异常发生率为40.24%,IS 患者心电图异常发生率为36.13%,最常见的为窦性心律不齐、窦性心动过速、QTc延长及ST-T改变,但组间比较均无显著差异,详见表7。
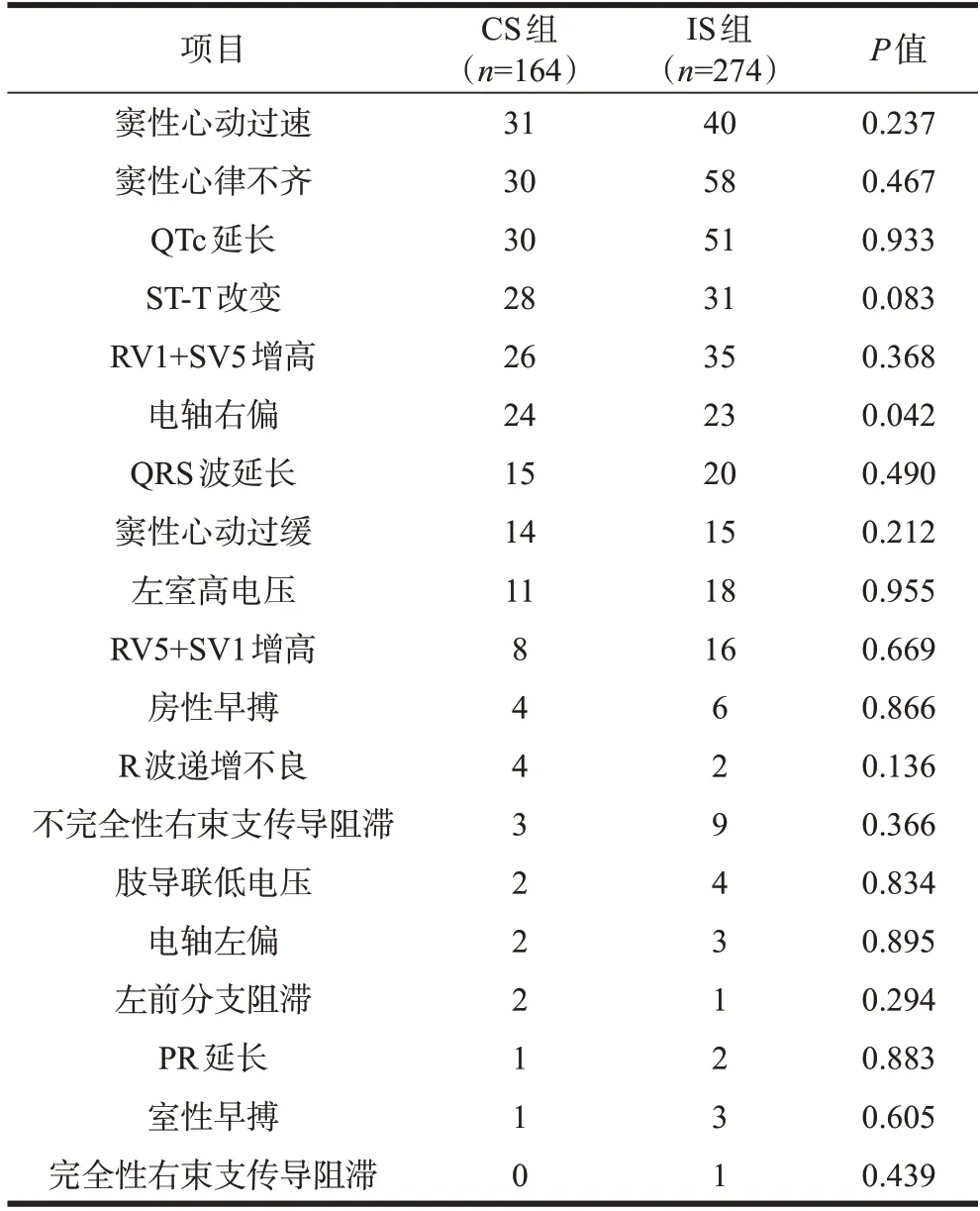
表7 两组患者ECG异常表现比较(例)
2.4 不同主弯位置及发病年龄心脏异常比较
在CS及IS患者中,主胸弯患者PAH比例均高于主腰弯患者(P<0.05),同时CS患者中主胸弯患者右房增大比例高于主腰弯患者(P=0.026)。主胸弯及主腰弯患者先心病、瓣膜病及电轴右偏比例均无显著差异。在IS 患者中,EOS 患者PAH 比例高于非EOS患者(P=0.013),在CS患者中两者无显著差异。EOS及非EOS 患者先心病、瓣膜病及电轴右偏比例亦无显著差异,详见表8。

表8 不同主弯位置及发病年龄心脏异常比较(例)
3 讨论
CS及IS患者均合并先心病、心瓣膜病、房室腔大小改变、电轴偏转等心脏结构及心电活动异常。尽管脊柱侧凸并未对左室收缩功能造成明显损害,但在手术及麻醉前仍应充分评估患者的心脏情况,特别是合并PAH、分流性先心病、严重的瓣膜病及恶性心律失常情况。
脊柱侧凸患者往往合并不同程度的肺功能异常,一方面是由于畸形的胸廓导致胸腔容积降低、膈肌运动受限,从而限制肺扩张,出现限制性通气功能障碍;另一方面,早发的胸廓畸形通过限制胸廓影响肺的生长发育。肺功能受损可导致低氧血症,长期的低氧血症引起肺血管收缩,最终导致PAH[5],长期的PAH可继发右心改变。EOS是指发生于10岁之前的脊柱侧凸[6],肺泡在2岁内生长最快,之后缓慢生长直至青春期甚至成年期,越早发生的胸廓畸形对肺的生长发育影响越大。本研究显示CS 组合并PAH及右房增大比例高于IS组,CS组平均肺动脉内径高于IS 组。在IS 组中EOS 患者PAH 比例中高于非EOS 患者,推测PAH 可能与早发的胸廓畸形导致的肺发育异常有关。本研究中CS 组平均Cobb 角大于IS 组(P=0.034),同时CS 组有81.6%的患者为EOS,而IS组仅30.3%的患者为EOS。CS组和IS组患者平均年龄相近,但CS 组发病早、病程长、病情重、合并EOS 比例高,这可能是CS 组合并更多PAH、右房增大及肺动脉内径较宽的原因。此外,在CS及IS患者中主胸弯患者PAH 发生率高于主腰弯患者,这可能与胸椎段脊柱侧凸对胸廓形态影响更大相关。在脊柱侧凸患者中,心电轴的偏移可能与胸廓畸形造成的心脏空间位置改变及继发的右心改变相关,在CS和IS 患者中电轴右偏发生率均明显高于电轴左偏,且CS组电轴右偏比例高于IS组,可能与脊柱侧凸患者继发的右心改变相关。
在CS 及IS 患者中脊柱侧凸导致的胸廓形态及容积异常会对心脏结构产生影响。此外,在胚胎发育过程中,循环及骨骼肌肉系统均由中胚层发育而来,故有学者提出CS患者在脊柱发育异常时心脏发育也可能受到影响,从而导致先天性心脏畸形[7]。IS病因不明,可能是一种多因素遗传疾病,其相关致病因素也可能影响心脏发育[8]。本研究中CS组和IS组先心病发病率比较,差异无统计学意义,但CS组合并更多种类、相对复杂的先心病,且不同主弯类型及不同发病年龄组之间先心病发病率无显著差异。在既往研究中CS合并的先心病以房间隔缺损、室间隔缺损、动脉导管未闭常见[7,9,10],在IS 患者中以房间隔缺损、卵圆孔未闭、室间隔缺损常见[11,12]。本研究中CS组和IS 组均以房间隔缺损及卵圆孔未闭最常见,与既往大多数研究相符合。
本研究中三尖瓣轻度反流是最常见的瓣膜异常,这与Ipp 等[11]的研究结果一致,其次为二尖瓣疾病,主动脉瓣疾病相对较少,且不同主弯类型及不同发病年龄组瓣膜病发病率无显著差异。二尖瓣脱垂或者瓣叶对合异常与胸廓畸形导致的心脏几何形状改变有关,既往多个研究提示二尖瓣脱垂是脊柱侧凸最常见的瓣膜异常[7,12-15],但本研究中二尖瓣脱垂的发生率低,与杨光辉等[16]的研究一致,但本研究发现较多二尖瓣对合异常病例。在UCG中二尖瓣脱垂被定义为二尖瓣单叶或双叶收缩期脱向左房侧超过瓣环连线水平2 mm以上[17]。本研究中二尖瓣对合异常病例均是由于二尖瓣前叶冗长、后叶短小导致瓣叶对合位置偏低,但未超过瓣环连线水平2 mm,且不合并或仅合并轻微反流,对患者心脏结构及功能影响甚小。Delling等[18]发现二尖瓣对合异常(包括二尖瓣闭合点靠前及瓣膜稍微脱向左房)可能是二尖瓣脱垂的早期表现,但目前早期二尖瓣脱垂的诊断尚存争议。临床中外科医生和麻醉医生更关注伴随中度到重度反流的二尖瓣脱垂,这部分患者因合并血流动力学异常可能继发心脏结构及功能异常,给手术和麻醉带来额外风险。IS组二尖瓣脱垂及二尖瓣对合异常的发病率高于CS 组,与既往研究基本一致[19]。IS的发病机制可能与结缔组织异常相关,Bozcali等[13]提出由于心脏和骨骼系统均可能受结缔组织疾病影响,IS 患者合并较高的瓣膜病可能与结缔组织异常相关。
本研究中ECG 异常发生率较高,主要为窦性心律不齐、窦性心动过速、窦性心动过缓、ST-T改变,以上ECG 异常缺乏特异性且对临床指导意义有限。UCG 能对心脏的结构及功能进行较全面的评估,为麻醉及手术风险的评估提供重要信息,因此脊柱侧凸患者术前均建议行UCG检查。但同时应注意ECG在心律失常筛查方面的优势,本研究中IS组及CS组分别有2.44%及2.19%的患者合并房性早搏,0.61%及1.09%的患者合并室性早搏,对这部分患者可进一步完善动态ECG 评估心律失常情况。UCG 与ECG结合应用,可更好地对患者的心脏进行评估。
本文存在一定的局限性,本研究为回顾性研究,本中心只有拟手术治疗的脊柱侧凸患者会常规完善UCG及ECG检查,故研究仅纳入需手术治疗的患者,在病例选择方面可能存在偏倚。同时在数据获取上不全面,未能收集到脊柱柔韧性相关参数,无法对脊柱柔韧性进行评估。此外,未能收集患者二尖瓣侧壁及间隔运动速度、左房容积指数等指标,不能对心脏舒张功能进行全面评估。
4 结论
CS及IS患者均可合并多种心脏异常,所有CS及IS均建议进行UCG及ECG检查,特别是对手术及麻醉前评估非常有必要。PAH发生率与主胸弯及EOS正相关,提示对于发病年龄早且胸弯严重的脊柱侧凸患者更应加重视,进行早期诊断及治疗,以避免PAH及继发右心系统的改变。
【利益冲突】所有作者均声明不存在利益冲突
