两种术中透视方法在桡骨远端骨折掌侧接骨板固定时的应用价值对比
2022-06-30彭聪黄晓夏孔维奇买买提艾力吐孙尼牙孜刘凯赵岩
彭聪,黄晓夏,孔维奇,买买提艾力·吐孙尼牙孜,刘凯,赵岩
桡骨远端骨折(distal radius fracture,DRF)即距离桡骨远端骨关节面3 cm 之内的骨折,是临床中最常见的骨折,占急诊就诊骨折患者的六分之一[1]。近年来,掌侧切开复位内固定(open reduction internal fixation,ORIF)技术被广泛用于治疗DRF[2-4]。与背侧伸肌腱下不规则的骨皮质表面相比,桡骨掌侧骨皮质表面解剖是平坦的,其上覆盖的旋前方肌也避免了内植物与屈肌腱的直接接触而减少了肌腱并发症[5],且掌侧入路ORIF 即使在桡骨远端粉碎性骨折和背侧移位的情况下也能实现复位[6,7]。然而,伸肌腱并发症仍有发生,据报道发生率为1%~6%[8-11],其中最常见原因是技术缺陷,如术中钻头穿透背侧皮质后由于操作不当引起的背侧肌腱急性损伤及螺钉过长穿过背侧皮质致使后期活动时与背侧肌腱磨擦引起的肌腱慢性损伤。桡骨骨折粉碎程度的增加降低了测深尺准确测量所需螺钉长度的能力,其次,由于Lister结节的遮挡,即使使用术中正、侧位透视,背侧骨皮质的不规则也常使人难以辨别穿出背侧皮质的螺钉[12]。
针对上述问题,Haug 等[13]提出了一种在腕关节完全掌屈情况下进行透视的方法,称之为“背侧切线位透视法”,而恰恰相反,Marsland等[14]提出了腕关节在完全背伸情况下进行透视的“腕管位透视法”。且它们的有效性均在各自的研究中被证明。但目前此两种方法在ORIF 术中检测DRF 背侧螺钉穿出的能力尚无研究结论。本研究对两种透视方法对螺钉穿出的检出率及实用性进行比较,以期为临床工作提供参考。
1 资料与方法
1.1 纳入及排除标准
纳入标准:①无法通过手法复位或手法复位无法维持需行手术治疗的新鲜不稳定DRF;②关节内骨折,关节面台阶≥2 mm;③采用掌侧入路;④采用单纯掌侧接骨板固定;⑤术后完成至少6个月随访。
排除标准:①需行背侧入路患者,包括掌背侧联合入路;②病理性骨折患者;③陈旧性骨折患者。
1.2 一般资料
按照上述纳入与排除标准共纳入2019 年9 月至2020 年9 月收治的新鲜不稳定DRF 患者48 例,男22例,女26 例;年龄17~75 岁,平均(55.7±11.5)岁。术前行正、侧位X线、CT平扫及三维重建检查。依据骨折AO 分型:B1 型9 例,B2 型8 例,B3 型10 例,C1 型12 例,C2 型9 例。受伤至手术时间4~7 d,平均(5.4±0.7)d。致伤原因:交通事故伤4例,高处坠落伤7例,摔伤37例(伸直型29例,屈曲型8例)。
本研究获得新疆医科大学第一附属医院伦理委员会批准。
1.3 术中透视方法
背侧切线位透视法:患者平躺于手术床上,上肢外展置于附加手术桌上并与躯干呈90°,肘关节屈曲与上臂呈105°,腕关节掌屈约60°,射线与前臂呈约15°角(图1A-D)。
腕管位透视法:患者平躺于手术床上,上肢外展置于附加手术桌上并与躯干呈90°,肘关节屈曲与上臂呈105°,腕关节背伸约60°,射线发射管指向大鱼际隆起的底部,射线与前臂呈15°角(图1E-H)。

图1 背侧切线位透视法与腕管位透视法
1.4 手术方法
术前准备:所有患者入院后常规行血常规、生化、凝血、免疫等检查,拍摄患肢腕关节正、侧位X线片,并进行CT平扫及三维重建。基于创伤控制原则予以初步手法复位石膏托固定,同时给予消肿对症治疗,排除手术绝对禁忌证,待腕关节软组织肿胀减轻后行手术治疗。
手术过程:45 例患者行臂丛神经阻滞麻醉,3 例患者因合并其他部位骨折需同期手术。行全身麻醉后,患者取仰卧位,患肢近端绑缚充气式止血带备用。术区常规消毒、铺无菌巾单,抬高患肢数分钟后充气式止血带充气至适当压力。沿桡侧腕屈肌及桡动脉之间做长约5 cm纵行手术切口,依次切开皮肤、皮下组织,暴露旋前方肌及肱桡肌肌腱在桡骨远端止点,在桡骨远端附着处纵形劈开肱桡肌腱,将切开的尺侧部分肱桡肌腱远端切断,连同旋前方肌作骨膜下剥离,翻向尺侧,暴露骨折断端。仔细清除骨折断端血肿及嵌入软组织,直视下牵引手法复位,C 型臂正、侧透视见桡骨高度、掌倾角、尺偏角恢复可后,1~2枚克氏针临时固定骨折断端,选取合适长度解剖锁定接骨板,先于近端结合孔中植入1枚普通皮质骨螺钉、远端植入1 枚克氏针临时固定接骨板,C 型臂再次透视可见接骨板长度、位置可。电钻钻孔、测深后植入锁定螺钉,所有螺钉孔行双皮质钻孔,每个螺钉孔行内、外侧2 次测量,螺钉长度选择2 次测量中较小数值,以防止螺钉穿出桡骨远端背侧皮质。一次植入剩余螺钉,拔除临时固定骨折断端的克氏针。C 型臂正、侧位透视若有螺钉穿出背侧皮质、进入桡腕关节或下尺桡关节则更换更短的螺钉,直至正、侧位透视下无螺钉穿出背侧皮质。然后行背侧切线位和腕管位透视,记录最远端一排螺钉中穿出背侧皮质的螺钉枚数及获得满意图像的透视次数,将穿出背侧皮质的螺钉更换为短螺钉后再行背侧切线位和腕管位透视,直至无螺钉穿出背侧皮质。生理盐水充分冲洗术区,缝合纵形劈开的肱桡肌腱覆盖接骨板,放置皮片引流,依次缝合皮下组织、皮肤,无菌敷料包扎。
术后处理:所有患者术后常规予以镇痛、消肿、切口换药等对症治疗,术后即可逐步行掌指关节及肘关节功能锻炼,术后3~4周复查X线后在指导下行腕关节功能锻炼。
1.5 随访
术后所有患者行正、侧位X 线及CT 平扫加三维重建等影像学检查,再次检查骨折复位情况、内固定位置及是否有螺钉穿出桡骨远端背侧皮质。术后1、3、6、12 个月随访,评估患者腕关节活动和功能恢复情况,摄正、侧位X线片评估骨折愈合情况。末次随访时采用Gartland⁃Werley 评分评估腕关节功能,0~2分为优,3~8分为良,9~20分为可,21分以上为差。
1.6 统计学方法
使用SPSS 25.0 软件进行统计学处理,计量资料采用配对样本t检验,计数资料采用卡方检验,检验水准α值取双侧0.05。
2 结果
2.1 手术结果
所有患者均采用掌侧锁定接骨板固定,术中最远端共植入192枚螺钉。手术时间50~113 min,平均(65±19)min。术中出血量20~80 ml,平均(23±10)ml。
2.2 临床功能评价
所有患者术后随访6~16个月,平均(12.5±2.2)个月。术后无锁定接骨板及螺钉松动、断裂等情况出现;末次随访时Gartland⁃Werley 评分为0~8 分,平均(2.5±2.4)分,腕关节功能:优42例、良6例。
2.3 螺钉穿出桡骨远端背侧皮质情况
48例患者桡骨最远端共植入192枚螺钉。在正、侧位透视无螺钉穿出背侧皮质的情况下,背侧切线位透视发现22 枚螺钉穿出背侧皮质(11.5%,22/192),腕管位透视发现24 枚螺钉穿出背侧皮质(12.5%,24/192),两种透视方法检出率差异无统计学意义(χ2=0.099,P=0.753)。所有患者在术后CT 扫描中未见螺钉穿出背侧皮质。
2.4 透视次数
术中透视8~17次,平均(11.3±1.8)次。背侧切线位透视1~5次,平均(2.1±1.0)次,腕管位透视1~4次,平均(1.6±0.8)次,背侧切线位透视次数显著多于腕管位透视(t=2.699,P=0.010)。
2.5 并发症
2例患者术后出现浅表软组织感染,经换药后切口愈合;1 例患者术后出现手桡背侧麻木,考虑为钻头钻孔时伤及桡神经浅支,给予神经营养类药物治疗,术后3个月时感觉恢复正常。随访期间均未出现桡骨远端背侧疼痛、腱鞘炎或背侧伸肌腱断裂。典型病例影像学资料见图2。
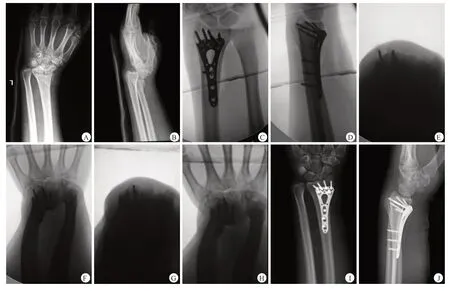
图2 患者,男,42岁,左侧桡骨远端骨折伴腕关节脱位
3 讨论
3.1 桡骨远端骨折螺钉穿出背侧皮质的原因
当使用切开复位掌侧接骨板固定治疗DRF 时,由于高耸的Lister 结节和几条容纳背侧伸肌腱的沟槽所致桡骨远端背侧皮质的不规则以及背侧游离骨块的影响,常规的正侧位透视难以发现螺钉突出背侧皮质,这通常会导致桡骨远端背侧疼痛、腱鞘炎或背侧伸肌腱断裂的发生[15-17]。外科医生通常使用测深尺来测量所需螺钉长度来防止螺钉穿出背侧皮质,以此减少软组织损伤的发生率。但是,当DRF背侧粉碎严重时,测深尺往往不能准确测量出所需螺钉的长度,Dolce等[18]的研究显示,使用测深尺测量螺钉长度后,仍有9.4%的螺钉穿出桡骨远端背侧皮质。
3.2 目前应用于临床的透视方式
针对这一问题,国内外医师进行了深入研究,研发出多种检测方法及检测体位,如背侧切线位透视法[19]、腕管位透视法[14]、天际线位透视法[20]、旋前45°侧斜位及旋后45°侧斜位透视法[21]、桡骨凹槽位透视法[22]。其中背侧切线位透视法、腕管位透视法被提及最多且其有效性已被大量实验室研究及临床研究证实[14,23-29]。Brunner等[24]对背侧切线位透视法的研究结果显示,22 例患者共93 枚螺钉中有11 枚(11.8%)在背侧切线位透视法时发现螺钉穿出桡骨远端背侧皮质,而在正侧位透视时是未被发现。Marsland等[14]对腕管位透视法的研究显示,42 例患者中有6 例(14.2%)在腕管位透视法时发现螺钉穿出桡骨远端背侧皮质,这些穿出背侧皮质的螺钉在标准正侧位透视时同样不能被发现。
3.3 本研究对腕管位透视法和背侧切线位的改良
本研究对Marsland 等[14]描述的腕管位透视法和Haug等[13]描述的背侧切线位透视法加以改良(图1),以增加其可复制性、可比性及对比结果的可信度。Haug 等[13]提出的背侧切线位透视法中,手腕最大限度旋后和屈曲,射线与前臂呈约15°角时可发现螺钉穿出背侧皮质准确性最高。本研究发现,不同患者的最大限度旋后角度不同,所以未做旋后处理(预实验阶段,在对前臂做最大限度旋后处理和不做旋后处理的对比显示,两方法对穿出背侧皮质螺钉的检出率无明显差异)。具体为:患者平躺于手术床上,上肢外展置于附加手术桌上并与躯干呈90°,肘关节屈曲与上臂呈105°,腕关节掌屈约60°,射线与前臂呈约15°角(图1A-D)。Marsland 等[14]首次描述了腕管位透视法,具体方法为前臂旋后,肘部屈曲到大约70°,手腕背伸,增强器光束指向大鱼际隆起的底部。刘涛等[23]认为上述方法在临床应用中可复制性不强,在术中常需要通过多次调整腕关节背伸角度才能拍摄出满意的图像,因此对此方法进行了改良,使其在减少透视次数的同时具有高度的可复制性。具体方法为患肢肘关节屈曲60°~70°,前臂最大限度旋后,腕关节最大背伸约90°,放射线球管对着大鱼际方向,和前臂呈约20°角。我们在临床操作中发现前臂最大限度旋后角度未作量化,增加了偏倚。因此我们对刘涛等的方法再次进行了改良,同时为了增加两种透视方法的可比性,我们将放射线方向与前臂所呈角度规定为与背侧切线位相同的15°(预实验阶段,在对放射线方向与前臂所呈角度为15°和20°的对比中显示,两角度对穿出背侧皮质螺钉的检出率无明显差异),具体为:患者平躺于手术床上,上肢外展置于附加手术桌上并与躯干呈90°,肘关节屈曲与上臂呈105°,腕关节背伸约60°,射线发射管指向大鱼际隆起的底部,射线与前臂呈15°角(图1E-H)。
3.4 研究结果的分析
本结果显示:背侧切线位透视发现48 例患者桡骨远端共192 枚螺钉中共22 枚螺钉穿出背侧皮质(11.5%,22/192),腕管位透视发现48 例患者桡骨远端共192 枚螺钉中共24 枚螺钉穿出背侧皮质(12.5%,24/192),两种透视方法检出率差异无统计学意义(P>0.05)。本研究的背侧切线位透视检出率为11.5%,这与Brunner 等[24]的11.8%基本相同;腕管位透视法检出率为12.5%,相较于Marsland 等[14]的14.2%稍低,由于本研究的检出率以总的螺钉数为基数,而Marsland 等[14]则是以患者总数量为基数,可能存在一定的差异。同时记录的获得满意图像所需透视次数显示,腕管位透视法所需次数显著少于背侧切线位透视法,差异有统计学意义(P<0.05)。相关研究提示这是由于C 型臂图像增强器过度曝光造成的,图像增强器具有自动曝光功能,并根据被拍摄物体的密度调整辐射剂量,在背侧切线位透视中,空气和桡骨远端骨质之间的密度存在明显的差异,这可能会使图像增强器很难获得正确的曝光,但不同之处在于,腕管位透视需要手腕背屈,而不是掌屈,因此与空气相比,腕骨提供了更相似的背景密度,从而使C 型臂机图像增强器能够更可靠地获得正确的辐射剂量,以较清楚的显示桡骨远端的背侧皮质[14,16]。在本研究的实际操作中也再次证明了这一点,在获得近似相同的检出率的同时,相较于背侧切线位透视法,腕管位透视法获得满意图像所需透视次数较少,使医患双方放射线暴露更低。
虽然背侧切线位和腕管位透视可以发现正侧位透视所不能发现的穿出桡骨远端背侧皮质的螺钉,但是正侧位透视在评价复位程度、接骨板位置、桡骨高度、掌倾角、尺偏角及近端螺钉长度等方面是背侧切线位和腕管位透视无法替代的。所以,无论是背侧切线位透视还是腕管位透视,都是在正侧位透视的基础上用以发现其所不能发现的穿出桡骨远端背侧皮质的螺钉。
本研究的不足之处在于样本量较少,于同一组患者行两种透视方法,未能分组分别行两种透视方法的研究,证据级别不高。
4 结论
应用掌侧入路锁定接骨板固定DRF 时,背侧切线位透视法和腕管位透视法均能发现正侧位透视所不能发现的穿出背侧皮质的螺钉,且检出率无显著差异,但腕管位透视法较背侧切线位透视法获取满意图像所需透视次数更少,有效降低了医患双方放射线暴露剂量。因此,推荐使用掌侧入路锁定接骨板固定DRF 时,在正侧位透视的基础上使用腕管位透视法,从而避免螺钉穿出背侧皮质,避免桡骨远端背侧疼痛、腱鞘炎或背侧伸肌腱断裂等情况的发生。
【利益冲突】所有作者均声明不存在利益冲突
