腹膜透析置管手术改进及临床效果观察
2022-05-30沈艳
沈艳

【摘要】目的:探讨观察腹膜透析置管手术改进及临床效果。方法:2019年1月—2021年5月,选取40例行腹膜透析置管手术患者进行研究,随机分为两组,对照组应用传统手术,观察组应用改进手术。获取两组术后并发症、白细胞介素-6(IL-6)、超敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α),并进行比较。结果:观察组术后并发症率5.00%小于对照组35.00%,比值有差异(P<0.05)。手术1d后观察组炎症指标水平低于对照组,比值有差异(P<0.05)。结论:改进腹膜透析置管手术,可提升手术安全性,改善预后情况,减轻术后炎症水平,应用价值显著,值得推广。
【关键词】腹膜透析置管手术;传统手术;改进手术;术后并发症率;炎症指标水平
Improvement of peritoneal dialysis catheterization and observation of its clinical effect
SHEN Yan
Chongzhou second hospital, Chongzhou, Sichuan 611230, China
【Abstract】Objective: To investigate and observe the improvement and clinical effect of peritoneal dialysis catheterization. Methods: From January 2020 to May 2021, 40 patients undergoing peritoneal dialysis catheterization were selected for research and randomly divided into two groups. The control group was treated with traditional surgery, and the observation group was treated with improved surgery. Postoperative complications, interleukin-6 (IL-6), high-sensitivity C-reactive protein (hs-CRP), and tumor necrosis factor-α (TNF-α) were obtained and compared between the two groups. Results: The postoperative complication rate of the observation group was 5.00% lower than that of the control group, 35.00%, and the ratio was different(P<0.05). After 1 day of operation, the levels of inflammatory indexes in the observation group were lower than those in the control group, and the ratio was different(P<0.05). Conclusion: Improving peritoneal dialysis catheterization can improve the safety of surgery, improve the prognosis, and reduce the level of postoperative inflammation. It has significant application value and is worthy of promotion.
【Key Words】Peritoneal dialysis catheterization; Traditional surgery; iImproved surgery; Postoperative complication rates; Levels of inflammatory markers
腹膜透析属于肾功能衰竭患者的主要替代治疗方案之一,可帮助患者清除多余水分及毒素,维持机体正常功能[1]。想要保证腹膜透析治疗的有效性,需提前构建通畅腹膜透析导管通路。成功且理想的腹膜透析導管置入术可保障患者顺利进行腹膜透析治疗,可降低透析相关并发症,可提升透析质量水平,改善患者的整体治疗效果[2]。既往临床多应用传统手术达到腹膜透析治疗的目的,但存在术后并发症较多的问题。为改善这一情况,临床提出改进手术,在保障手术效果的基础上,提升手术安全性。本文以2019年1月—2021年5月收治的40例腹膜透析置管手术患者为对象,探讨改进手术的效果,报道内容如下。
1 资料与方法
1.1 临床资料
以行腹膜透析置管手术患者40例为此次研究对象,时间2019年1月—2021年5月,随机将患者分为两组。对照组20例,男12例,女8例,年龄23~83岁,平均年龄(53.27±6.38)岁,高血压肾病 7 例、糖尿病肾病 7 例,慢性肾功能衰竭6例。观察组20例,男11例,女9例,年龄24~83岁,平均年龄(53.50±6.39)岁,高血压肾病 8 例,糖尿病肾病7例,慢性肾功能衰竭5例。
纳入标准:①患者完善各项检查,确诊尿毒症,确定进行腹膜透析治疗;②患者均进行腹膜透析置管手术,具备相应手术指征;③患者可理解手术原因及研究意义,愿意全程配合本次研究。
排除标准:①存在既往腹部手术史或是腹部透析置管手术史患者;②有既往腹部感染史或是手术前已经发生严重全身感染患者;③巨大多囊肾患者;④随访时间少于6月患者;⑤合并其他严重原发病并在随访期间死亡患者。
1.2 方法
患者行手术治疗前,常规遵医嘱禁食禁饮,维持良好作息与睡眠,保证经历充足;结合手术要求,为患者提供持续导尿或是指导患者术前充分排空膀胱;积极评估其心理状态并将进行心理疏导,消除患者的不必要紧张情绪;术中所置入导管属于双Cuff Tenckhoff标准直管。确定患者做好手术准备,且可充分配合后准备手术。
对照组应用传统手术,局部浸润麻醉,1%利多卡因为麻醉药物。选取肚脐下2cm作为置管点,朝左边或朝右边开2cm,做好相应标记点。麻醉起效且满意后,将标记置管点作为此次手术切口中点,纵行切开,切口3~4cm。将皮肤及皮下组织切开,钝性分离患者的皮下组织并进入腹直肌前鞘,将腹直肌前鞘纵行切开3~4cm,钝性分离患者腹直肌并到达腹横筋膜。钳夹患者腹膜筋膜,确定未钳夹肠管后。在腹膜上切开0.5cm小孔,在距离切口边缘0.5~1.0cm处行荷包缝合。应用小圆针进行缝合,缝线是7号线,要求针距控制在0.5cm,荷包缝合时应确认未缝住肠管。双荷包的直径控制在1.6mm与2.0cm。暂时不将缝线收紧,通过导丝将PD管腹内段末端置入膀胱直肠窝或Douglas窝。将导丝拔出,在内Cuff下缘将缝线收紧打结,注入500mL腹膜透析液,透析液引流,确定引流通畅后进行充分引流,对腹直肌前鞘进行间断性缝合。缝合期间需在腹直肌中包埋固定内Cuff,顺着PD管自然走行,在皮下组织内朝外30°左右制作一道弧形皮下隧道,引导PD管从皮下隧道、人体皮肤穿出,PD管外Cuff和出口的距离控制在2~3cm,和外接管进行有效连接,确定连接完好后将皮肤、皮下组织有效缝合。
观察组应用改进手术,手术改进内容如下,(1)切口定位:置管点以耻骨联合上缘朝上9~13cm、正中旁开2cm。以左侧旁正中部位作为切口首选位置,以右侧旁正中为切口第二选择位置,保证PD管的腹内段末端始终处于膀胱直肠窝或Douglas窝。(2)导管置入点:既往多将旁正中肚脐下的2~3cm部位、腹部正中切口的肚脐下2~3cm部位作为腹膜透析导管置入点。改进后将耻骨联合上缘部位的9~13cm,大多数选择左侧正中线旁开2cm左右,标记切口位置。(3)内Cuff处理:应用荷包线进行收紧、打结处理后,再使用4号线1根于荷包线下环绕人体腹膜、腹直肌后鞘两周,之后将4号线收紧并进行打结处理,预防腹透析液渗漏。(4)PD管外出口处理:经皮下隧道至皮肤将PD管穿出之前,于外出口下方将皮肤、浅层皮下组织切开,PD管穿出后,在外出口上方以及PD管上方进行1针缝合,令外出口方向始终朝向脚端。
1.3 观察指标
(1)两组患者的术后并发症,包含切口感染、腹透液渗漏、引流不畅三项。(2)两组患者的炎症指标水平,炎症指标有白细胞介素-6(IL-6)、超敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α)三项,在手术前、手术1d后分别检测一次。
1.4 统计学方法

采用SPSS 22.0统计学软件进行数据分析。计数资料采用(%)表示,进行χ2检验,计量资料采用(χ±s) 表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 患者术后并发症统计
观察组术后有1例患者发生并发症,对照组术后有7例患者发生并发症,以术后并发症率为比较指标,观察组小于对照组,比值有差异(P<0.05),见表1。
2.2 患者炎症指标水平统计
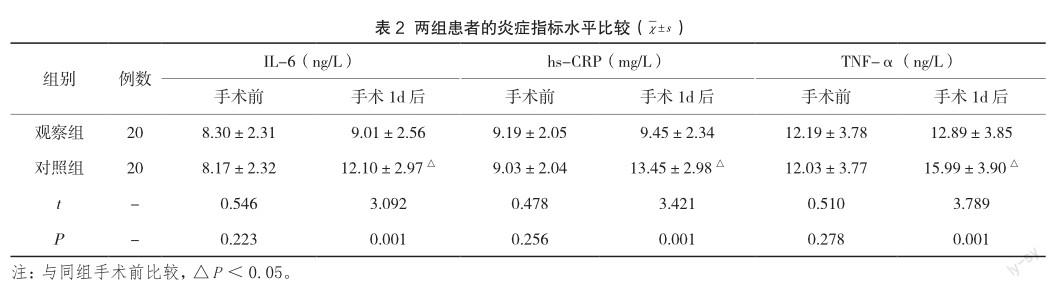
统计两组患者手术前、手术1d后的炎症指标水平,以IL-6、hs-CRP、TNF-α为比较指标,手术前两组比较,比值无差异(P>0.05);手术1d后观察组低于对照组,比值有差异(P<0.05),见表2。

3 讨论
伴随着医疗水平的升高,尿毒症患者的生存时间延长,生存率升高,但实际肾脏替代治疗效果并未达到预期效果[3]。腹膜透析是尿毒症患者的临床治疗方案之一,但想要顺利完成该项治疗,则需顺利完成腹膜透析置管手术,且保证导管在透析过程中发挥其实际价值,达到肾脏替代治疗目的[4]。既往临床采用传统方法进行腹膜透析置管时,以肚脐下2cm作为置管点,左边、右边均可作为切口选择部位。但改进手术更倾向于以耻骨联合上缘朝上9~13cm部位、左侧旁正中部位为手术切口,这一操作充分考虑到多数人属于右用力型,选择左侧部位为切口可促使腹膜透析液换液操作顺利进行[5]。且人体右侧腹部存在阑尾组织,若阑尾存在炎症,则有较高概率发生大网膜包裹现象[6]。人体升结肠自下而上蠕动,更容易导致导管移位,诱发引流不畅[7]。切口部位的改良,无疑可有有效降低患者的术后引流不畅以及切口感染等并发症发生率[8]。再者,以该部位为手术切口,腹膜透析导管在人体腹腔中可从上至下走行,不容易被大网膜包饶。若患者有肠胀气和结肠扩张等现象,透析导管不容易被自身重力、弹性影响,所以不会和回肠表面进行太大摩擦,不容易导致导管移位。且该部位和人体升结肠具有一定距离,结肠蠕动方向不会轻易影响腹膜透析导管。改良内Cuff处理操作后,可更好的进行腹膜透析导管固定,可最大程度上降低导管滑动率,减少导管周围液体渗漏现象,可有效预防腹透液渗漏这一并发症[9]。再者,改进内Cuff处理方案后,还可促进腹直肌表面粘连愈合,减少对肌肉组织造成的影响,对导管固定、切口部位愈合有更积极的作用[10]。患者多伴有全身慢性微炎症反应,该反应是导致患者发展至终末期肾病、令患者死亡的主要原因。所以在腹膜透析置管手术实施期间,需尽可能减轻手术对人体组织造成的创伤,预防全身炎症反应加重,避免疾病受到炎症反应刺激加重,保障患者的生命安全。本文研究结果显示,观察组术后并发症率5.00%小于对照组35.00%,观察组手术1d后L-6、hs-CRP、TNF-α水平低于对照组,可见改进腹膜透析置管手术后,患者的手术安全性明显升高,手术对人体造成的损伤更轻微,患者全身炎症反应变化不大,可获得更好的手术效果与预后结局。
综上可知,腹膜透析置管手术改进可降低并發症发生率,可减轻手术导致的炎症反应,值得临床推广应用。
参考文献
[1] 卢红华,肖丽萍,梁洁娴,等.改良设计后腹膜透析连接管路系统在腹膜透析防错位接触污染中的应用效果[J].中国当代医药,2019,26(32):239-241,244.
[2] 张锁建,章旭,曹娟,等.改良的腹膜透析导管固定方法在腹透置管术中的应用[J].临床肾脏病杂志,2021,21(3):210-214.
[3] 黄坚成,边学燕,包斯增,等.改良经皮穿刺腹膜透析置管术在紧急起始腹膜透析中的应用[J].中国血液净化,2020,19(10):653-655,668.
[4] 薛毅,吴美林,林梦蕾,等.改良式腹带在腹膜透析导管体外双固定中的临床应用[J].右江医学,2019,47(10): 757-760.
[5] 罗杰,张云芳,曾德望,等.改良肋缘下入路行腹横肌平面阻滞联合腹直肌鞘阻滞用于腹膜透析置管术的临床观察[J].中国医师进修杂志,2021,44(5):434-439.
[6] 周倩倩.改良腹膜透析术在先天性心脏病患儿急性肾功能衰竭的临床应用[J].国际感染病学(电子版),2020, 9(2):68-69.
[7] 吴玮,朱虹,陈佳兮,等.腹腔镜法置管与手术切开法置管对尿毒症腹膜透析患者导管相关并发症及微炎症状态的影响[J].中国基层医药,2020,27(5):572-576.
[8] 罗景华,郑天,陈佳,等.改良持续性腹膜透析治疗超早产儿顽固性高乳酸血症一例[J].中华新生儿科杂志(中英文),2019,34(3):222-223.
[9] 崔琳.改良腹膜透析置管对婴幼儿先天性心脏病术后BUN、SCr的影响[J].中国医药指南,2019,17(3):44-45.
[10] 林凡,张雪丽,章建娜,等.改良导管定位法对58例行腹膜透析置管术患者的应用价值[J].中华危重症医学杂志(电子版),2019,12(4):270-272.
