传统手术与腹腔镜手术治疗小儿腹股沟斜疝的效果比较
2016-11-30黄文倩
黄文倩
【摘要】 目的:对比分析传统手术与腹腔镜手术治疗小儿腹股沟斜疝的临床效果。方法:选取近期来笔者所在医院采取手术方式进行治疗的小儿腹股沟斜疝患者100例,采取随机原则将其分为传统组与腹腔镜组,每组50例。传统组采取传统手术治疗,腹腔镜组行腹腔镜手术治疗,比较两组患者的治疗效果。结果:腹腔镜组手术切口显著小于传统组,手术时间显著短于传统组,术中出血量显著少于传统组,术后自主活动时间显著早于传统组,住院治疗时间显著短于传统组,术中隐形疝发现例数显著多于传统组,组间比较差异均有统计学意义(P<0.05)。腹腔镜组的阴囊肿胀、腹胀、睾丸异位、精索粘连、睾丸萎缩、继发鞘膜积液等手术并发症发生率,显著低于传统组,差异有统计学意义(P<0.05)。腹腔镜组术后疝复发率显著低于传统组,差异有统计学意义(P<0.05)。结论:与传统手术相比,微型腹腔镜手术治疗小儿腹股沟斜疝能取得更加理想的效果,且降低了二次手术风险,具有较高的临床应用价值。
【关键词】 传统手术; 腹腔镜手术; 小儿腹股沟斜疝; 临床效果
中图分类号 R726.5 文献标识码 B 文章编号 1674-6805(2016)26-0131-03
doi:10.14033/j.cnki.cfmr.2016.26.074
在胚胎发育过程中,睾丸在引带导引下通过腹股沟管向阴囊下降,在此下降过程中腹膜向外形成一个突起称腹膜鞘状突,睾丸伴随着鞘状突逐渐降至阴囊内,在正常发育情况下,出生前鞘状突逐渐封闭,唯附着在睾丸上的那部分鞘状突未闭则形成睾丸固有鞘膜,该鞘膜与腹膜不相连。但有研究表明约超过80%的婴儿出生时鞘状突未闭,而在出生后6个月内关闭,而有疝的临床表现者数值则远低于此。只有当腹腔脏器(小肠管、盲肠、阑尾、大网膜;女性患儿则还可能是卵巢、输卵管)被挤入未闭的鞘状突时,才形成疝。因此鞘状突未闭是小儿腹股沟斜疝发生的原因,而各种因素所致的腹内压增高则是小儿腹股沟斜疝发生的诱因。小儿腹股沟斜疝的发生率为0.8%~4.4%,为小儿外科最常见的疾病之一,男性多于女性(男女比例为15∶1),右侧多于左侧,单侧多于双侧(双侧发病率约占15%)未成熟儿双侧发病占17.7%~19.0%,女孩双侧发病率占40%~57%,常发生在1岁以内,在未成熟儿中发病率更高,可达16%~25%。男性患儿发生率高于女性。因腹股沟疝很少有自愈的可能,且嵌顿疝发生率较高,尤其是小婴儿及早产儿,所以腹股沟疝一经确诊,应尽早手术,以免腹腔脏器进入疝囊后不能还纳而停留在疝囊内发生嵌顿性腹股沟斜疝,导致嵌顿的肠管缺血,发生肠坏死、肠穿孔、弥漫性腹膜炎甚至败血症等严重后果。临床对于小儿腹股沟斜疝的治疗主要采取的是手术方式,随着腔镜技术的发展,腹腔镜手术疗法被引入到小儿腹股沟斜疝的治疗中来[1-2]。传统方式及腹腔镜手术两种术式在小儿腹股沟斜疝的临床治疗中均取得了一定的临床治疗效果,因此,目前临床上对于传统手术疗法与腹腔镜手微创手术治疗小儿腹股沟斜疝的临床应用存在争议。笔者以下对比分析了传统手术与腹腔镜微创手术治疗小儿腹股沟斜疝的临床效果,以期为小儿腹股沟斜疝的治疗提供参考,现报告如下。
1 资料与方法
1.1 一般资料
选取2015年1月1日-12月31日在笔者所在医院采取手术方式进行治疗的小儿腹股沟斜疝患者100例,所有患儿在入组前均对本次研究内容知情,且其家长均同意,在此基础上,采取随机原则将其分为传统组和腹腔镜组,每组50例。传统组:男41例,女9例,年龄8个月~10岁,平均(3.32±2.11)岁;单侧疝气42例,双侧疝气8例。腹腔镜组:男43例,女7例,年龄10个月~10岁,平均(3.46±2.24)岁;单侧疝气44例,双侧疝气6例。两组患儿性别、年龄和病情方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 传统组 采取传统手术进行治疗,患儿在麻醉状态下,对于单侧疝患儿在其患侧的腹股沟区做大小为1.0~1.5 cm沿皮纹走行的横切口进行手术,对于双侧疝患儿来说,则在双侧腹股沟区各做一个1.0~1.5 cm沿皮纹走行的横切口。手术方式:取患侧腹股沟区顺皮纹横切开1.0~1.5 cm,切开皮肤、皮下组织,探查并提出疝囊,切开疝囊观察液体色量、疝内容性质及血供情况。剪开腹外斜肌腱膜,内容物血供正常者还纳入腹腔,横断疝囊后予以高位结扎,内容物坏死者切除,小肠坏死行肠切除肠吻合术,结肠坏死行造瘘术;男性患儿观察睾丸血供情况,血供正常者将其牵至阴囊底部,切除坏死部位。缝合腹外斜肌腱膜间断;确保外环口仅能容纳指尖进入,逐层缝合关闭切口。
1.2.2 腹腔镜组 行腹腔镜手术进行治疗,患儿取平卧位,臀部稍垫高,气管插管复合麻醉,取沿肚脐下缘弧形切口,长0.5~0.8 cm。切开皮肤。气腹针经切口置入腹腔内。CO2气体形成气腹,根据患儿年龄选择气腹压力为8~11 mm Hg。置入直径3.0 mm或5.0 mm Trocar,置入腔镜探查腹腔双侧内环口,腹腔镜探查腹腔及双侧内环口,观察疝囊内容物、内环口形状、粘连及局部水肿情况、肠管扩张情况、疝囊颈增厚情况,查看对侧是否有隐匿性疝,观察腹腔内渗液色、量以及疝内容物血供。阑尾嵌顿受损者直接切除;若肠管血运异常,向肠管表面喷洒温盐水,并经腹壁穿刺肠系膜注入1%的利多卡因5~10 ml,30 min后若肠管色泽血供无明显好转扩大脐部切口,提出肠管,小肠坏死行肠切除肠吻合术,结肠坏死行造瘘术;重新建立人工气腹,在腹腔镜直视下,选择9号针头带7号丝线自内环口上方腹壁同一穿刺点穿刺至腹膜外,穿破腹膜进入腹腔,将丝线拉出,退针,将线头自Trocar孔中牵出,打结后拉入腹腔,收紧腹壁穿刺孔处丝线,直视下确保内环口结扎正确,挤出疝囊内气体,收紧丝线于皮下打结。对怀疑睾丸坏死的男性患儿在阴囊底部作小切口,观察睾丸情况,坏死者予以切除。放出CO2气体,退出Trocar,4-0可吸收线皮内缝合脐部切口。手术结束。
1.3 统计学处理
采用SPSS 12.0统计学软件包对本次研究相关数据进行处理与分析,计量资料用(x±s)表示,采用t检验,计数资料用率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
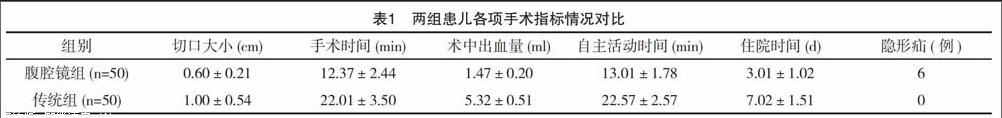
2.1 两组患儿各项手术指标情况对比
腹腔镜组手术切口显著小于传统组,手术时间显著短于传统组,术中出血量显著少于传统组,术后自主活动时间显著早于传统组,住院治疗时间显著短于传统组,术中隐形疝发现例数显著多于传统组,组间比较差异均有统计学意义(P<0.05),见表1。
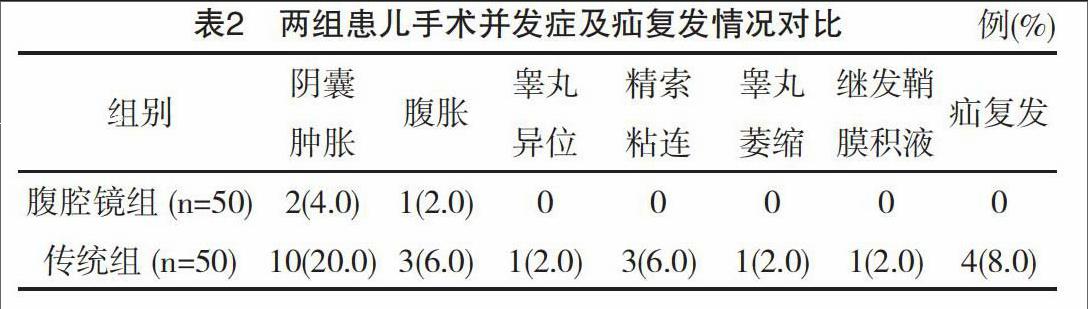
2.2 两组患儿手术并发症级疝复发情况对比
腹腔镜组的阴囊肿胀、腹胀、睾丸异位、精索粘连、睾丸萎缩、继发鞘膜积液等手术并发症发生率为6.0%(3/50),显著低于传统组的38.0%(19/50),差异有统计学意义(P<0.05)。腹腔镜组术后疝复发率显著低于传统组,差异有统计学意义(P<0.05),见表2。
3 讨论
小儿腹股沟斜疝是儿童的一种常见病,其高发于男性婴幼儿。患儿一旦发病就会对其健康成长造成严重危害,因此,对于小儿腹股沟斜疝患者需在早期及时采取积极有效的临床治疗手段进行治疗。目前临床上对于小儿腹股沟斜疝的治疗主要采取的方式就是手术[3-4]。传统手术在小儿腹股沟斜疝的治疗中应用的时间较长,一般采取的是疝囊高位结扎方式。但是该手术方式在临床治疗过程中逐渐表现出了一些不足,首先该手术方式对患儿的创伤较大,不利于患儿的术后恢复,且大量的实践还发现,该手术方式治疗的患儿易发生阴囊肿胀、腹胀、继发鞘膜积液等并发症,且患儿术后易复发[5]。随着腹腔镜手术概念的兴起,小儿腹股沟斜疝治疗中引入了腹腔镜技术,该手术方式所具有的微创性,极大的降低了手术对患儿的创伤,利于患儿术后的快速恢复,且能够显著降低患儿术后的各项并发症发生率[6]。该手术方式与传统手术相比,还有一个非常显著的优势,那就是对双侧疝的诊断,在腹腔镜下可检查对侧内环口,一旦发现对侧内环口未闭,则可以同时行高位结扎术,将其关闭,从而避免了还需进行二次手术的风险[7]。
综上所述,与传统手术相比,微创腹腔镜手术治疗小儿腹股沟斜疝能取得更加理想的效果,且降低了二次手术风险,具有较高的临床应用价值。
参考文献
[1]刘衍民,李宇洲,李成昌.微型腹腔镜小儿疝高位结扎术及临床应用价值[J].中国现代手术学杂志,2000,4(4):251-252.
[2]徐守森,高建军,李国涛,等.腹腔镜与开放性小儿疝手术的效果比较[J].潍坊医学院学报,2006,28(2):131-132.
[3] Lee D Y,Baik Y H,Kwak B S,et al.A purse-string suture at the level of internal inguinal ring,taking only the peritoneum leaving the distal sac:is it enough for inguinal hernia in pediatric patients?[J].Hernia,2015,19(4):607-610.
[4]朱云祥,叶启发,倪庆,等.疝环充填式无张力疝修补术术后疼痛的防治体会[J].实用临床医药杂志,2007,11(7):112.
[5] Shen W,Ji H,Lu G,et al.A modified single-port technique for the minimally invasive treatment of pediatric inguinal hernias with high ligation of the vaginal process:the initial experience[J].European Journal of Pediatrics,2010,169(10):1207-1212.
[6] Grushka J R,Laberge J M,Puligandla P,et al.Effect of hospital case volume on outcome in congenital diaphragmatic hernia:the experience of the Canadian Pediatric Surgery Network[J].Journal of Pediatric Surgery,2009,44(5):873-876.
[7]周光辉,常青锋,单星燃.微型腹腔镜与传统手术在治疗小儿疝气中的临床疗效观察[J].中外妇儿健康,2011,19(8):141-142.
