脊柱脊髓手术中运动诱发电位波幅消失或下降的原因分析
2021-11-29朱玲王超宋新苗刘凤欣朱琳
朱玲 王超 宋新苗 刘凤欣 朱琳
多模式联合电生理监测技术在脊柱脊髓手术中应用日趋广泛及成熟,其中体感诱发电位(SEP)能反映脊髓后索感觉传导上行通路的完整性,运动诱发电位(MEP)则反映脊髓前索运动传导下行通路的完整性,二者同时监测可提减少脊髓损伤发生率[1]。国内对各种指标监测的相关文献有很多,笔者发现有些患者术中SEP波形分化一直很好,术中会因各种原因出现MEP波幅降低或消失。针对此种现象的出现,我们收集49例患者病例,术中SEP波形分化良好且持续存在,单纯出现MEP波幅降低或消失,对原因进行分析,以进行术后运动功能损伤的评估。
1 资料与方法
1.1 一般资料 2017年6月至2018年5月就诊于河北医科大学第三医院脊柱骨科、小儿骨科及神经外科行脊柱侧弯手术和椎管占位切除手术的患者49例,均术中进行神经电生理监测,其中男29 例,女20例;年龄8~75岁,平均年龄(51.64±2.58)岁。所有监测病例已排除有癫痫病史、安装心脏起搏器、体内金属置入物等运动诱发电位禁忌证的患者。
1.2 监测方法
1.2.1 神经电生理监测:仪器美国尼高力Endeaver CR IOM16 通道神经电生理监测仪,使用SEP、MEP、Free-run EMG、TOF 联合监测系统。
1.2.2 SEP监测:使用针电极,根据国际脑电图10/20 系统中C3’和C4’(C3和C4后2 cm处)作为上肢监测记录位置,Fz为参考电极。使用表面电极作为激电极,刺激上肢正中神经,放置于腕褶部上方2 cm处。下肢则以Cz′(Cz后2 cm处)作为记录位置,Fz 为参考电极,使用表面电极刺激下肢胫后神经,放置于跟腱与内踝之间。伸指总肌位置处接地电极。参数设置:刺激频率:2.1~4.7 Hz;刺激强度:恒流刺激上肢15~20 mA,下肢 20~30 mA;刺激间期:300 μs;信号平均叠加次数100~200次;滤波范围 30~500 Hz。术中SEP实时连续监测。
1.2.3 MEP监测:使用针电极,根据国际脑电图10/20系统中C3和C4作为刺激电极。使用双针电极置入肌腹中作记录电极,记录肌肉包括三角肌、肱二头肌、拇短展肌、股内侧肌、胫前肌、腓肠肌、肛门括约肌、踇展肌。根据病情及手术方式,选择手术部位以上的一块肌肉作为对照,手术部位以下可能损伤到的神经根所支配的多组肌肉作为监测。参数设置:刺激强度:恒压刺激200~340 V;刺激间期:500 μs;刺激方式:多脉冲刺激模式。术中间隔30~60 min监测一次。
1.2.4 自由肌电监测:监测被检肌肉的自发肌电情况,手术全程实时连续监测。
1.2.5 TOF监测:采用美国尼高力Endeaver CR IOM16 通道神经电生理监测仪监测程序记录TOF值。
1.3 监测异常的标准 脊柱脊髓手术中多模式电生理监测手段已日趋成熟,比较常见的组合为SEP+MEP+自由肌电+TOF。麻醉完成后,TOF值>0.5,设置MEP基线。观察MEP波形变化,MEP波幅下降>50%或消失为异常。,其中SEP监测时警告值:潜伏期增加>10%或波幅减少>50%时[2]。本研究是在术中监测SEP平稳状态下分析相应MEP波幅下降或消失的原因。如果要做到MEP术中有波形出现,术前对患者进行简单的肌力测试,被检肌肌力均在>2级,才能去除因肌力低下而导致未见MEP波形分化的原因[3]。
2 结果
2.1 静脉麻醉时间过长或机体对药物代谢差异导致MEP波幅下降 入选的49例患者中因随着麻醉时间的延长出现MEP波幅下降的有27例,一般采用七氟烷吸入诱导麻醉,丙泊酚和瑞芬太尼联合静脉麻醉。其中24例为脊柱侧弯手术出现MEP波幅下降,考虑由于手术时间较长(>6 h)导致静脉麻醉蓄积。见图1,表1、2。

图1 各被检肌随着手术时间延长MEP波幅降低趋势图;折线是平均值,阴影部分是95%可信区间
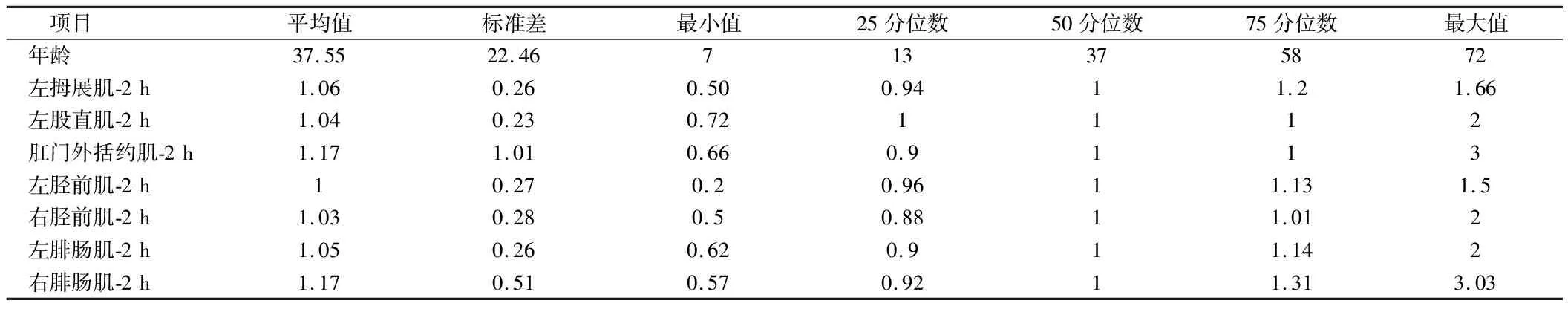
表1 被检肌2 hMEP波幅统计 μV
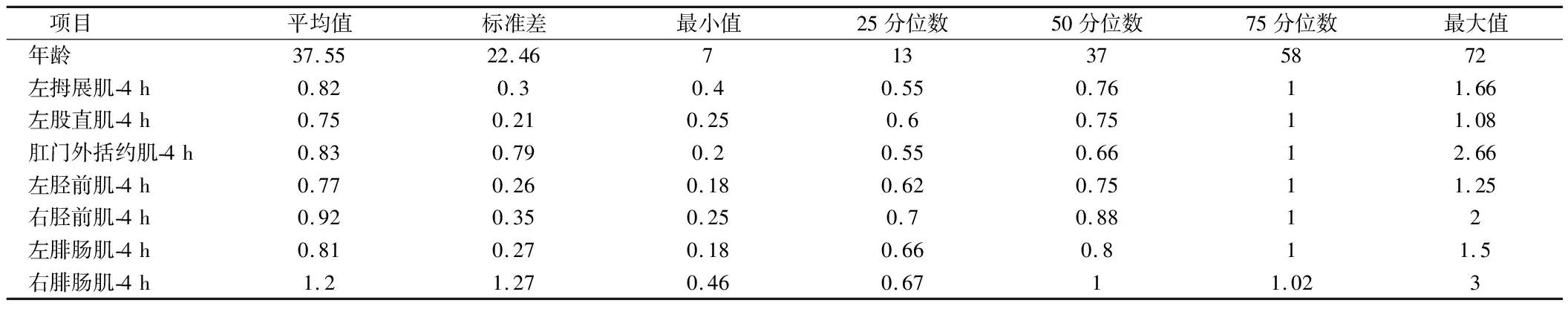
表2 被检肌4 h MEP波幅统计 μV
2.2 手术中使用肌松药物导致MEP波幅下降 其中14例因术中再次使用肌松药后出现MEP明显下降与消失。停用肌松药20~60 min后,MEP波幅渐升高。见图2。
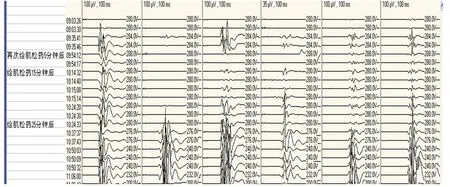
图2 给肌松药后多数被检肌MEP波形减低或消失,半小时左右MEP波形恢复直至手术结束;MEP监测肌肉依次为:左拇短展肌、右股直肌、左胫前肌、右腓肠肌、左踇展肌、右踇展肌
2.3 手术中加入吸入麻醉导致MEP波幅下降 术中血压突然升高3例,吸入麻醉药加量到1.5~2.5 MAC后,此时出现MEP波幅降低但尚未超过50%,在血压平稳后吸入麻醉保持在0.5 MAC,MEP波幅又逐渐恢复至正常。
2.4 术中血容量降低导致MEP波幅下降 本研究中有2例患者MEP出现波幅下降,分析原因为术中短时间内大量出血导致,快速的输血和补液导致皮肤、肌肉温度暂时降低,从而影响了MEP的监测。补血及升高体温后波幅渐恢复,术后未见运动神经受损表现。
2.5 与“短暂性截瘫有关”导致MEP波幅下降 有3例患者在术中摘取肿物中突然出现MEP波幅消失,停用静脉麻醉药20 min后仍然没有恢复,至手术结束时MEP波幅仍未恢复,但是上肢对照肌肉拇短展肌EMP波幅存在。对于此种现象的出现,我们考虑是由于“短暂性截瘫”的原因导致。
3 讨论
手术过程中麻醉对中枢神经系统有抑制增大作用。有研究结果表明,麻醉药对MEP的抑制作用在长时间麻醉下逐渐增大,导致MEP波幅下降[4]。27例随麻醉时间延长MEP波幅下降者,其中有5例为60岁以上患者,MEP波幅的降低原因考虑与老年人的生理、病理改变导致麻醉用药的药代动力学和药效学的变化有关,由于老年人肝肾功能减退导致药物的清除半衰期、作用时间相对延长,同样剂量的全身麻醉药作用于老年人显得麻醉过深,所以老年人手术静脉麻醉药物剂量要相对小一些,才能保证MEP波形分化良好。静脉麻醉药丙泊酚麻醉苏醒迅速安全,持续输注后无蓄积,对循环有抑制且与剂量相关。有研究认为丙泊酚对MEP的影响很小,阿片类药物对MEP监测几乎没有影响[5]。麻醉药可以影响运动传导通路的各个部分,包括皮质运动神经元、皮质脊髓束、锥体纤维与脊髓神经元间的突触联系,前角运动神经元及神经肌肉接头,从而引起MEP波幅的降低。丙泊酚和瑞芬太尼都是超短效的镇静镇痛麻醉药,药效强,起效快,作用消失快,可控性强,协同作用好,保持丙泊酚血药浓度恒定而改变阿片类镇痛剂的输注速率。因此如果有条件可以在脑电双频指数(bispectral index scale,BIS)指导下监测静脉麻醉用药剂量,并且观察镇静深度和神经肌肉阻滞程度对MEP的影响。BIS可代表中枢镇静水平,研究发现BIS值在40~60麻醉深度满足麻醉要求,并且MEP波形分化不受静脉麻醉影响[6]。
TOF中的T1处于45%~55%基础值是较为理想的肌松水平[7]。全身麻醉过程中使用神经肌肉阻滞药物通常对MEP的影响较大,不会直接影响SEP,它能直接阻滞神经肌肉接头,对神经兴奋产生反应的肌细胞数量减少,引起MEP波幅的降低[8]。到目前为止,在术中电生理监测中维持何种肌松程度最为合适仍存在争议,监测过程中给多大剂量肌松药不会影响神经电生理监测亦未定论。多数学者认为吸入麻醉药只会影响SEP,但有研究发现0.8MAC七氟烷能明显抑制MEP,吸入麻醉药的剂量最好维持在<0.7MAC,且下肢比上肢对吸入麻醉药的敏感性更高[9]。七氟醚对MEP的抑制作用随着剂量的增加而增强,我们在监测过程中的经验是,七氟醚一般控制在≤0.5MAC,对MEP影响较小或无影响。Tobias等[10]的研究结果表明,低体温可影响MEP的监测,所以术中监测一定注意患者体温,这是在监测过程中容易忽略的问题,要引起重视。“短暂性截瘫”也称“瞬时运动缺陷”,是脊髓肿瘤手术后由于脊髓损伤出现短暂性截瘫,目前研究表明短暂性截瘫可能是由不稳定的解剖内膜引起的阻塞脊髓或腿部的血液供应引起[11]。肿瘤切除过程中脊髓损伤的机制可选择性地涉及脊柱的腹侧节段线。硬膜外MEP振幅半定量代表功能性快速传导皮质脊髓束的数量纤维。保存一定量的初始完整皮质脊髓束的快速传导轴突是相关的从术中恢复运动功能减损[12,13]。患者在出院(手术1个月后)肌力达到1~2+级。对于短暂性截瘫,出现的概率非常低,对此研究比较少,所以在手术关键步骤时对MEP波幅突然降低或消失要引起足够的重视,并及时反馈给临床医师。
脊柱脊髓手术中会出现不同的意外情况,我们仅对SEP分化良好前提下对MEP波幅出现下降或消失的问题进行总结和归纳。为保证神经电生理监测的顺利进行,要求外科手术医师、神经电生理监测医师和麻醉医师紧密合作,在监测过程中有诸多因素影响,例如麻醉药物,麻醉深度及时间,手术术式、患者血压和体温等。在临床工作中,我们会遇到各种不同的难题,需要不断总结经验和提升手段,才能到达术中电生理监测的目的。
