分析紧急宫颈环扎术纠正因宫颈机能不全所致难免流产及早产的效果
2021-09-30刘兰兰李梅郑琦
刘兰兰,李梅,郑琦
(赣州市妇幼保健院,江西 赣州 341000)
宫颈机能不全多因子宫颈口松弛、闭锁不全导致,患者宫颈含纤维组织及弹性纤维较少,或在宫颈内口纤维组织断裂后,峡部括约肌能力逐步降低,进一步加重病理性扩张及松弛程度。宫颈是女性生殖系统重要组织器官,子宫颈健康状态对女性生理健康、幸福指数及生活质量有积极意义[1-2]。研究显示,宫颈机能不全可造成妊娠中晚期重复性流产,反复流产率高达15%,且多表现为无征兆性流产,多次流产后不利于身心健康及家庭生活和谐[3]。宫颈环扎术采用缝线方式关闭子宫颈且无需切开宫颈阴道黏膜,手术创伤性小,有研究显示环扎后孕产率可提升至90%以上[4]。但临床对于该手术在宫颈机能不全患者中的疗效存在争议,主要集中在拆线时间、手术时机选择方面[5]。也有多项报道表明,紧急宫颈环扎术可有效固定扩张宫颈,延长孕龄时间并降低中晚期流产及早产发生率,且宫内感染发生率低,新生儿存活率高[6-7]。基于此,本研究旨在探讨紧急宫颈环扎术纠正因宫颈机能不全所致难免流产及早产的效果,现报道如下。
1 资料与方法
1.1 临床资料 选取本院2017年3月至2019年12月收治的宫颈机能不全患者60例,按入院先后顺序分为参照组与研究组,各30例。参照组年龄23~34岁,平均年龄(26.85±2.16)岁;体质量52~71 kg,平均(59.76±3.65)kg;孕次2~5次,平均孕次(2.85±0.32)次。研究组年龄24~35岁,平均年龄(26.91±2.14)岁;体质量54~73 kg,平均(59.83±3.68)kg;孕次2~5次,平均孕次(2.91±0.34)次。两组临床资料比较差异无统计学意义,具有可比性。
1.2 纳入及排除标准 纳入标准:孕周<30周;胎盘前置状态,伴有阴道点滴出血;阴道镜检提示宫颈内口扩张1~6 cm,胎囊突出;患者家属知情并签署知情同意书。排除标准:合并胎膜早破者;流产史或早产史者;严重内外科合并症者;合并难治性阴道炎、阴道严重感染者。
1.3 方法 参照组采用宫缩剂药物保胎治疗。给予硫酸镁葡萄糖液静脉滴注,25%硫酸镁16 mL+5%葡萄糖溶液100 mL,30 min内滴注完毕,后给予1.5~2.0 g/h静脉滴注维持,于宫颈短缩、宫口扩张症状消失后暂停用药,医嘱患者增加卧床休息时间。研究组在参照组基础上采用紧急宫颈环扎术治疗。所有患者均行超声检查,明确出血、炎症及宫颈扩张情况,确定胎儿情况良好且无急性后实施紧急宫颈环扎手术,对术前存在羊膜囊楔入或脱出宫颈管者,实施臀部抬高头部降低位予以纠正。术前给予硫酸镁葡萄糖注射液静脉滴注促进子宫放松,取患者膀胱结石位,行硬膜外连休麻醉,保持患者头低臀高位,行外阴、宫颈口全面消毒后,于无菌环境下将羊膜囊脱出者推至宫颈内,采用10号丝线经由宫颈5点位置进针,1点位置出针,套入丝线或扎环带后收紧缝线,以内口容一指尖为宜并于后穹窿打结,尾线流长2 cm。术后于阴道放置条状碘伏纱布,4 h后取出。送回病房后给予硫酸镁静滴维持,1.5~2.0 g/h,依照宫缩情况酌情调整用药剂量,连续用药3 d。导尿管留置时间不超过24 h,术后定期常规予以抗生素药物预防感染,每天进行会阴部清洁,密切关注患者阴道出血情况及体温变化,加强阴道分泌物观察,及时采取对应抗炎处理。宫颈缝线至分娩前,如出现胎膜早破情况或明显感染,需拆除缝线。术后1周内保持头低臀高位卧养,1周后可进行适度活动,避免久站或负重,无宫缩、引导出血或溢液后,观察1~2 d方可出院。
1.4 观察指标 比较两组环扎时孕周、孕龄延长时间、新生儿体质量、并发症发生率、流产及早产率。Apgar评分包含对新生儿皮肤颜色、心率、足底反射、肌张力、呼吸5个方面的评定,各项0~2分,总分10分,8~10分为正常,4~7分为轻度窒息,0~3分为重度窒息,评分高低与新生儿健康情况呈正相关[8]。
1.5 统计学方法 采用SPSS 20.0统计学软件进行数据处理,计量资料以“x±s”表示,行t检验,计数资料以[n(%)]表示,行χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组环扎时孕周期、孕龄延长时间、新生儿体质量、Apgar评分比较 两组环扎时孕周期、孕龄延长时间、新生儿体质量、Apgar评分比较差异均有统计学意义(P<0.05),见表1。
表1 两组环扎时孕周期、孕龄延长时间、新生儿体质量、Apgar评分比较(±s)
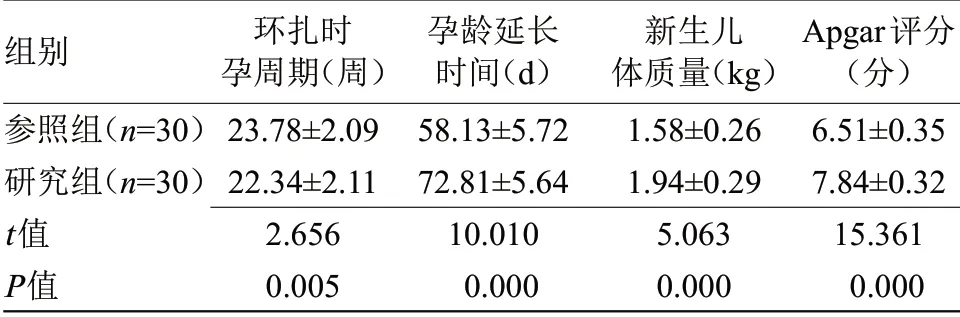
表1 两组环扎时孕周期、孕龄延长时间、新生儿体质量、Apgar评分比较(±s)
注:Apgar,新生儿评分
组别参照组(n=30)研究组(n=30)t值P值环扎时孕周期(周)23.78±2.09 22.34±2.11 2.656 0.005孕龄延长时间(d)58.13±5.72 72.81±5.64 10.010 0.000新生儿体质量(kg)1.58±0.26 1.94±0.29 5.063 0.000 Apgar评分(分)6.51±0.35 7.84±0.32 15.361 0.000
2.2 两组并发症发生率、流产及早产率比较 参照组发生高胆红素血症3例,低钠血症4例,呼吸窘迫综合征4例,并发症发生率为36.67%(11/30);研究组发生高胆红素血症、低钠血症各1例,呼吸窘迫综合征2例,并发症发生率为13.33%(4/30),差异有统计学意义(χ2=4.356,P<0.05)。参照组发生流产6例,早产16例,流产及早产发生率为73.33%(22/30);研究组发生流产4例,早产10例,流产及早产发生率为46.67%(14/30),差异有统计学意义(χ2=4.444,P<0.05)。
3 讨论
宫缩剂药物分为钙通道阻滞剂、β受体阻滞剂、钙离子拮抗剂等类型,葡萄糖硫酸镁为钙离子拮抗剂药物类型,可通过影响乙酰胆碱释放而抑制子宫平滑肌收缩,以达到治疗早产的目的[9]。宫颈内口环扎术是当前临床用于早期即明确宫颈机能不全患者的常用手术治疗方法,多数患者可实现足月保胎[10]。而紧急宫颈环扎手术者孕早期即伴有先兆流产特征,宫口扩张至1~2 cm且胎膜未破,该类手术治疗效果具有不确定性,保胎成功率相对较低,难免性流产及早产率相对较高[11-12]。本研究结果显示,研究组环扎时孕周期早于参照组,紧急宫颈环扎术治疗后孕龄延长时间长于参照组,且新生儿体质量及Apgar评分均高于参照组,提示确诊后早期及时开展宫颈环扎治疗,利于维持妊娠,胎儿宫内生存时间延长后,对改善新生儿结局具有重要意义。研究组高胆红素血症、低钠血症、呼吸窘迫综合征等并发症发生率更低,且流产及早产率低于参照组,提示紧急宫颈环扎可降低手术风险,改善妊娠结局[13]。
近年来,随着宫颈环扎术在临床中应用越来越广泛,是治疗宫颈机能不全的主要手段[14]。采用宫颈环扎术治疗可最大程度恢复宫颈结构并提升宫颈承受能力,从而延缓产妇子宫下段及宫颈口的过度松弛,达到延长孕周并降低早产率、流产率的目的[15]。而临床依照宫颈机能不全确诊时机的不同,将宫颈环扎术分为预防性宫颈环扎、治疗性宫颈环扎、紧急性宫颈环扎、救援性宫颈环扎几大类,且不同类型的宫颈环扎手术在拆线时机方面存在一定差异性[16-17]。同时,宫颈环扎术后感染、阴道出血等并发症的发生,亦可影响妊娠结局[18]。另研究指出,预防性、应激性、紧急性、救援性宫颈环扎术治疗后孕周、早产率及活产率存在显著差异,且术后拆线时机不同亦可造成治疗结局差异[19-20]。由此可见,虽然该手术治疗具有一定临床价值,但相关风险因素较多。
综上所述,目前宫颈机能发病率呈上升趋势,为进一步确保孕产妇安全及新生儿健康,临床应同时加强对于宫颈机能不全的早期诊断力度,并严格把握宫颈环扎术手术指征,尽可能减少实施紧急性宫颈环扎术,通过提升宫颈机能不全早期诊断准确率,积极开展预防性宫颈环扎治疗,可从根本上改善孕产妇妊娠结局。
