腹腔镜辅助腰大池-腹腔分流术治疗交通性脑积水疗效分析
2021-09-15龚良钱忠心孙伟叶树铭刘向阳赵鸿郑佳佳赵建华朱骏
龚良,钱忠心,孙伟,叶树铭,刘向阳,赵鸿,郑佳佳,赵建华,朱骏
交通性脑积水是神经外科常见疾病,目前治疗交通性脑积水的主要手术方式是侧脑室-腹腔分流术[1],但该术式存在较高的并发症发生率(分流管堵管、感染等),文献报道高达13%~30%。腰大池-腹腔分流术近年来临床应用日渐增多,与侧脑室-腹腔分流术相比,虽然其具有分流路径短、避免脑部损伤等优点[2],但在临床应用中也同样发现存在较多的缺陷,包括术后引流管腹腔端放置不够精准而导致引流管末端被大网膜包裹堵塞,非直视下置管容易损伤腹腔脏器以及腹壁的血管、神经和肌肉组织;腹部相关并发症的发生率约为14%[3],影响疗效和患者预后。随着腹腔镜技术和设备的进步,腹腔镜应用于腹腔-腰大池分流术取得了较好的效果。本研究对浦东新区浦南医院2018年1月—2020年3月采用腹腔镜辅助进行腰大池分流术治疗的30例交通性脑积水患者的临床资料进行回顾分析。现报告如下。
1 资料与方法
1.1 一般资料 共纳入60例交通性脑积水患者,应用电脑随机表格法随机分为腹腔镜手术组(腹腔镜组)和传统手术组。(1)腹腔镜组:30例,男21例,女9例;年龄15~75岁,平均43.2岁;(2)传统手术组:30例,其中男23例,女7例;年龄18~70岁,平均42.4岁。60例患者均表现为头痛及步态不稳、尿失禁、智力低下等症状;头颅CT、MRI检查均有脑室系统不同程度的扩大,包括:(1)侧脑室、三脑室呈圆钝形改变,Evan’s指数>0.3;(2)侧脑室额角、枕角等室周区在CT上显示低密度水肿影或在MRI T2WI上显示为高信号水肿影;(3)侧脑室颞角呈不同程度扩大[4]。入组标准:(1)符合交通性脑积水诊断标准;(2)自愿同意参加本临床研究,并签署知情同意书者;(3)年龄15~75岁。排除标准:(1)梗阻性脑积水,颅内压大于25 cm水柱;(2)行腰椎固定手术;(3)腰穿脑脊液放液试验/腰大池置管脑脊液持续引流无效;(4)不能配合治疗;(5)有严重心肺疾病,凝血功能障碍,体质极度虚弱者。所有患者术前均排除手术禁忌证。两组患者的年龄、性别、脑积水严重程度等的差异均无统计学意义(均P>0.05)。本临床研究严格遵守医院伦理委员会的审批流程,参与研究的患者均为自愿参加研究并签署知情同意书。
1.2 方法
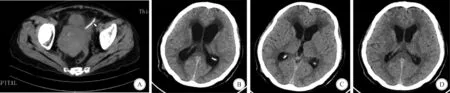
1.2.1 腹腔镜组 采用腹腔镜辅助腰大池-腹腔分流术。采用KARL STORZ腹腔镜系统,腰大池-腹腔分流管用SOPHYSA腰大池-腹腔可调压抗磁分流器及其组件。术前0.5~1 h给予Ⅱ代头孢菌素预防感染。采用全身麻醉,患者右侧卧位,屈膝屈髋,选择腰3-4或腰4-5间隙为穿刺部位,平行于脊柱切开皮肤及皮下组织约0.5~1 cm,专用穿刺针穿刺腰大池(图1A);成功后,向头端置入腰大池引流管10~15 cm,夹管备用。髂前上棘做3~5 cm横切口,将分流管经皮下隧道引导至髂棘切口处并连接抗虹吸装置。CO2建立气腹,压力8.00~10.00 mmHg,在脐内做0.5 cm切口,置入腹腔镜,在腹腔镜监视下,根据患者腹腔内具体情况个性化将分流管经左侧或右侧下腹部置于道格拉斯腔,腹腔内留置长度为20 cm(图1B-D)。腹腔镜探视腹腔分流管确认远端有脑脊液流出后,逐步撤出腹腔镜、排气、关腹,手术完成。
1.2.2 传统手术组 采用常规腰大池-腹腔分流术。
1.3 术后随访及手术效果评估 患者术后随访3个月,常规复查颅脑CT、MRI及腹部CT(图2)。对比两组患者的分流管腹腔端置管准确率、分流管腹腔端置入时间,以及分流管堵塞、感染等并发症的发生率;并对比分析两组患者的远期生活质量评分(Karnofsky评分)(表1)。

A:腰池穿刺成功; B、C、D:腹腔镜辅助精确置管图1 腹腔镜辅助腰大池-腹腔分流术中所见
A:腹腔CT示引流管准确位于道格拉斯窝; B:术后2周头颅CT; C:术后3个月头颅CT; D:术后3个月头颅CT,术后CT示脑积水较术前明显缓解图2 腹腔镜组患者术后影像学检查

表1 远期生活质量评分(Karnofasy评分)
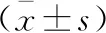
2 结 果
2.1 两组的手术指标及疗效比较 腹腔镜组患者分流管腹腔端置入时间为(20±1.5)min,明显少于传统手术组的(35±5.5)min(P<0.001)。两组患者的脑积水缓解有效率均为100%,差异无统计学意义。腹腔镜组的术后腹部CT分流管腹腔端置管准确率明显高于传统手术组,术后Kamofsky评分明显高于传统手术组,差异均有统计学意义(P<0.05)。见表2。
2.2 两组术后并发症比较 传统手术组感染发生率为13.3%,明显高于腹腔镜组3.3%(P=0.032)。腹腔镜组未发生分流管堵塞,常规手术组发生率16.7%,两组比较差异有统计学意义(P<0.005)。见表2。
表2 两组的手术指标、疗效及并发症比较
3 讨 论
交通性脑积水的主要病因为脑脊液分泌过多或吸收不良及排泄障碍,临床上可表现为慢性性颅内压升高、智力低下、肌张力增高、小便失禁等症状,严重影响患者生存质量。常规腰大池-腹腔分流术的腹部常用术式是剖腹(剑突下或反麦氏点做3~5 cm切口),逐层分离腹壁组织至腹膜腔,创伤相对较大,置管不够精准,并且容易损伤腹腔脏器,引起的腹腔炎性反应也比较大;术后易出现分流管远端堵塞、腹部感染及消化道症状等并发症[5],影响患者的预后。
腹腔镜辅助下脑室-腹腔分流术与传统开腹手术相比具有以下优点:(1)时间短、创伤小,传统开腹手术因需要逐层分离腹横肌、腹直肌,不但手术切口较大,时间较长,而且出血也偏多,术后发生炎性腹腔粘连的可能性比较大,这也是造成分流管腹腔端的堵塞的重要原因。腹腔镜手术切口小、创伤小、无须拆线,术后患者恢复较快,腹壁戳孔减少了对腹壁肌肉的分离步骤,从而减轻了对于腹壁血管和神经的损伤,术后出现腹壁切口感染、脂肪液化、切口疝、腹壁肌肉瘢痕化、腹壁感觉异常等并发症的可能性大为降低。Shao等认为手术时间的缩短也会减少术后感染的发生[6]。本研究腹腔镜组患者的分流管腹腔段置入时间为(20±1.5)min,明显短于传统手术组患者的(35±5.5)min(P<0.001),这种创伤小、时间短的手术操作可能是减少术后感染的重要原因之一。(2)人工气腹使腹腔解剖结构显露充分[7],手术操作方便,分流管易于放置和固定,对于肥胖患者,暴露腹腔困难较大,腹腔镜下操作简便易行;对于腹腔有慢性粘连的患者,腹腔镜下可有效避开粘连部位,从而减少并发症发生率[8]。(3)腹腔镜下手术在电视屏幕直视下操作,有效避免了传统开腹手术的盲目性,可以将分流管末端精准放置在道格拉斯陷窝,不易被大网膜包裹,而且应用腹腔镜代替了人手操作,避免传统手术中对分流装置的反复触碰,减少了污染机会,降低了感染发生率。李鸣鸿等[9]认为,分流管远端置入盆腔内,避开大网膜;同时,积极清除管腔内蛋白凝块、坏死组织可以减少分流管腹腔端堵塞的发生率;本研究腹腔镜组患者的分流管腹腔端置管准确率(100%)明显高于传统手术组(73.3%),感染发生率(3.3%)明显低于传统手术组(13.3%),差异有统计学意义(P=0.032)。(4)对于曾行分流手术腹腔端阻塞的患者,可以在腹腔镜下明确阻塞原因,将腹腔端分流管从包裹的大网膜中分离出来,确定通畅后重新放置,并可在术中切除大网膜假性囊肿[10]或部分大网膜,有效避免再次阻塞的发生。(5)分流管在腹腔内的留置长度可以在腹腔镜观察下适度调整[11-12],避免了分流管过长在腹腔内盘绕屈曲导致分流不畅。
本研究认为,应用腹腔镜辅助腰大池-腹腔分流手术治疗交通性脑积水患者时,在术前、术中及术后需要注意一些细节:(1)术前对于腰椎情况必须严格评估,行腰椎X光线片及腰椎MRI检查,了解椎间盘突出及间隙韧带钙化程度[13-14];对存在韧带钙化的患者可行椎旁穿刺置管。(2)术前腰大池持续引流3 d或连续每天腰穿释放脑脊液3次后,观察患者的临床症状及体征有无好转,以及好转程度,评估脑脊液分流术后的效果[15-16]。(3)术前严格评估患者腹部情况,行腹部B超和盆腔CT检查排除相关疾患,尤其是回盲部及盆腔的严重感染和肿瘤。(4)术中腰椎穿刺成功后必须测量脑脊液压力,设置分流管阀门压力较术中所测压力值高10~20 mmHg或阀门最大值,并连接抗虹吸装置;术后根据患者症状以及脑室的影像学改变由高到低调节阀门压力[17-18],可有效减少过度分流的发生率;本组患者中未发生过度引流者。(5)术中行腰椎穿刺时操作需细致轻柔,避免进针过快过深,造成椎管内静脉丛出血,而增加术后分流管堵塞的发生率。(6)腹腔镜下辅助置管时先在镜下仔细探查腹腔内有无术前影像学检查未发现的隐匿性病灶,选择最合适的部位精确置管。本组患者中有1例老年患者置管时发现盆腔左侧有慢性炎性粘连,临时调整置管位置于右侧道格拉斯窝,术后随访效果良好。(7)由于目前标准的腰大池-腹腔分流系统设计为小口径导管(内径0.7 mm),每10 cm长度将会有10 mm H2O阻力,因此,腹腔端的长度应保持在20 cm左右,避免分流管过长在腹腔形成迂曲,容易引起分流不畅;为防止术后可能引起阀门扭转及移位(如MRI所致磁力影响),阀门加固突出端必须用缝线固定在邻近组织,且阀门皮下植入深度最多不超过1 cm,以保证体外调压和设置。(8)术后鼓励患者尽早下床活动,促进肠腔排气,避免腹压升高[19],避免因腹压升高而影响脑脊液引流效果。(9)有学者[19-20]提出,在行腹腔镜辅助脑室-腹腔分流术的过程中,二氧化碳气腹会对颅内压产生一定的影响;本组患者在人工气腹建立后即通过呼吸机监测呼气末二氧化碳浓度,进行适度过度通气,以避免颅内压升高所导致的临床危象[20]。
综上所述,本研究结果显示,采用腹腔镜下腰大池-腹腔分流术治疗交通性脑积水患者的手术操作时间明显缩短,手术切口小,腹腔端置管准确率显著升高,术后Kamofsky评分明显提高,腹部感染和分流管阻塞等并发症的发生率明显降低,各项指标均明显优于传统手术组(P<0.05~0.001)。在腹腔镜的辅助下置入分流管腹腔端,具有创伤小、可视化操作、精准置管等优点,能够有效缩短手术时间,减少并发症发生率和感染率,提高分流手术的疗效,值得在临床推广应用。
