术中脑血管造影辅助下原位松夹技术在脑动脉瘤夹闭术中的应用
2021-09-15宋炳伟何佳伟甄勇何亮申林海闫可
宋炳伟,何佳伟,甄勇,何亮,申林海,闫可
脑动脉瘤夹闭术仍然是目前治疗颅内动脉瘤的主要方法之一,但对于一些血管解剖以及瘤颈显露困难的动脉瘤,在夹闭过程中因无法直视观察动脉瘤,使得动脉瘤首次夹闭后会有动脉瘤残留、瘤周血管闭塞及载瘤动脉狭窄等问题,需要术中及时对动脉瘤夹进行调整,防止术后动脉瘤复发破裂出血及脑缺血事件的发生[1-4]。术中为了及时发现夹闭后存在的问题,相继采用了一些监测方法,如荧光造影、DSA、神经内镜、多普勒超声及电生理检测等,其中以术中荧光造影和DSA最为常用、准确,DSA为“金标准”。据文献报道,术中荧光造影和DSA监测下动脉瘤夹的调整率分别为4%~12%和6%~17%[5]。苏北人民医院2016年3月—2020年7月,采用术中DSA监测191例脑动脉瘤患者动脉瘤夹闭后的即刻效果;对其中发生载瘤动脉狭窄的22例患者,应用原位松夹技术进行动脉瘤夹调整,取得了满意的效果。现分析报告如下。
1 资料与方法
1.1 一般资料 22例发生载瘤动脉狭窄的患者中,男8例,女14例;年龄35~77 岁,平均( 56.7 ±10.2)岁。患者主要临床表现为突发剧烈头痛、头晕、恶心、呕吐及轻度意识障碍;术前Hunt-Hess分级:Ⅰ级3例,Ⅱ级11例,Ⅲ级8例;动脉瘤大小平均为(7.7±4.0)mm。均经CT血管成像(CTA)证实为颅内动脉瘤破裂致蛛网膜下腔出血,并均在复合手术室内行开颅动脉瘤夹闭术。纳入标准:(1)术前经CTA或DSA证实为动脉瘤性蛛网膜下腔出血;(2)Hunt-Hess分级Ⅰ-Ⅲ级;(3)术中DSA证实动脉瘤夹闭后存在载瘤动脉狭窄;(4)应用原位松夹技术调整动脉瘤夹;(5)夹闭动脉瘤时应用临时阻断夹阻断载瘤动脉近端。排除标准:(1)术中DSA证实动脉瘤夹闭后瘤颈残留、瘤周血管闭塞以及载瘤动脉狭窄合并动脉瘤残留;(2)夹层或假性动脉瘤;(3)未行术中DSA检查。
1.2 方法 患者全身麻醉下,取仰卧位,头偏向一侧,标准翼点入路或眶上外侧入路开颅。右侧股动脉穿刺放置5F动脉鞘,行全脑血管造影,明确动脉瘤位置和数量;同时行三维旋转DSA,进一步了解动脉瘤与周围组织的关系,模拟手术入路和制定夹闭预案。移除造影机,显微镜下分离载瘤动脉近端,临时阻断夹阻断载瘤动脉近端后仔细分离动脉瘤瘤颈,夹闭动脉瘤,常规给予罂粟碱脑棉片湿敷。再次行三维旋转DSA,并在切线位行二维造影。若发现载瘤动脉狭窄,则优先采用原位松夹技术调整动脉瘤夹,若未达满意效果则改为移动动脉瘤夹的方法进行调整,反复目标血管造影,直至夹闭满意。如果应用多枚动脉瘤夹夹闭动脉瘤,则需利用图像融合技术将动脉瘤夹融入三维DSA图像中,明确目标动脉瘤夹后再采用原位松夹技术进行调整(图1)。原位松夹技术要点:一手持动脉瘤持夹钳,另一手持吸引器,吸引器在动脉瘤周围辅助吸引动脉瘤周围血性脑脊液,充分显露动脉瘤;在无临时阻断夹阻断载瘤动脉近心端的情况下,缓慢松弛动脉瘤夹约50%,使动脉瘤夹能轻轻“夹住”动脉瘤颈,保持动脉瘤夹不移动,然后缓慢释放动脉瘤夹,再次夹闭动脉瘤。若效果不理想,则加大松弛程度至70%~90%,重复上述动作一次。在此过程中若发生动脉瘤破裂出血,则用吸引器吸住破口或者在破口处放置一枚动脉瘤夹;但要保证此动脉瘤夹与要调整的动脉瘤夹有一定的间隙,否则会影响调整效果;不能用临时阻断夹阻断载瘤动脉。
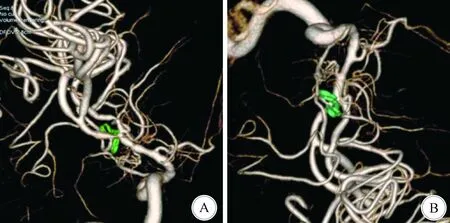
A:在三维空间内观察动脉瘤夹与载瘤动脉的关系,明确责任动脉瘤夹; B:模拟手术视角下责任动脉瘤夹的位置,便于术中寻找调整责任动脉瘤夹图1 动脉瘤夹融入3D-DSA结果
2 结 果
2.1 动脉瘤夹闭术疗效 在复合手术室治疗的191例患者229枚动脉瘤中,均用术中DSA监测夹闭效果;其中有32例患者联合术中电生理监测夹闭后效果。首次夹闭后有170枚动脉瘤(74.2%)完全夹闭,24枚动脉瘤(10.5%)瘤颈残留, 7枚动脉瘤(3.1%)瘤周血管闭塞,6枚动脉瘤(2.6%)瘤颈残留合并载瘤动脉狭窄,22枚动脉瘤(9.6%)单纯载瘤动脉狭窄。在22枚单纯载瘤动脉狭窄中,有4枚联合术中电生理监测夹闭后效果,前交通动脉瘤9枚(40.9%),后交通动脉瘤2枚(9.1%),大脑中动脉瘤11枚(50%),无后循环动脉瘤。首次夹闭动脉瘤后载瘤动脉轻度狭窄12例(54.5%),中重度狭窄10例(45.5%)。
2.2 原位松夹技术调整动脉瘤夹的效果 在12例轻度狭窄患者中,采用原位松夹技术调整1次者10例(83.3%)、2次2例(16.7%),未达满意效果1例(8.3%),平均调整1.4次/动脉瘤。在10例中重度狭窄患者中,调整1次者3例(30.0%)、2次6例(60.0%)、3次1例(10.0%),未达满意效果2例(20.0%),平均调整1.8次/动脉瘤。原位松夹技术的总体有效率为86.4%。患者术后无出现载瘤动脉狭窄、闭塞造成的缺血事件,均无神经功能恶化;亦无术中DSA相关并发症发生。
2.3 典型病例 患者男,36岁,因“突发头痛伴恶心呕吐2 d”于2020年7月入院;既往有高血压病史3年。查体:意识清楚,言语清晰,Hunt-Hess分级Ⅱ级;双侧瞳孔等大、等圆,直径3 mm,对光反射灵敏;颈抵抗,四肢肌力、肌张力正常,生理反射存在,双侧Babinski征(-)。术前头颅CT检查示蛛网膜下腔出血(图2A),CTA示大脑中动脉动脉瘤(图2B)。在复合手术室行动脉瘤夹闭术。采用左侧标准翼点入路开颅,开颅完成后右侧股动脉穿刺放置5F动脉鞘,行全脑血管造影,同时行三维旋转DSA,进一步了解动脉瘤与周围组织、血管的关系(图2C)。移除造影机,显微镜下分离M1,临时阻断夹阻断M1后仔细分离动脉瘤瘤颈,用T710和T700两枚动脉瘤夹沿闭合线夹闭动脉瘤[5]。动脉瘤夹闭后行脑血管造影发现颞干狭窄(图2D),利用原位松夹技术(图2E)进行调整1次,行脑血管造影证实血管狭窄消失(图2F)。术后1周复查头部CT未见颅内相关区域梗死(图2G);患者康复出院。
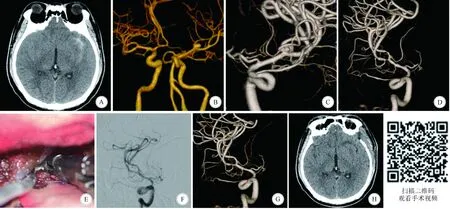
A、B:术前CT及CTA示,左侧大脑中动脉分叉处动脉瘤破裂出血; C:术中3D-DSA示左侧大脑中动脉分叉处动脉瘤,与术前CTA一致; D:动脉瘤夹闭后术中3D-DSA显示颞干中重度狭窄; E:术中采用原位松夹技术进行动脉瘤夹调整; F、G:术中动脉瘤夹调整后脑血管造影显示颞干狭窄明显改善; H:术后头颅CT未见脑梗死图2 典型病例的影像学检查及术中动脉瘤夹调整
3 讨 论
夹闭动脉瘤的重要原则是在不影响原有血流模式的情况下将动脉瘤瘤颈完全夹闭,最佳的夹闭方式是沿闭合线夹闭,恢复原有的血管解剖状态[5-7]。对于一些窄颈、形态规则的动脉瘤通过单动脉瘤夹单纯夹闭的方式便可达到上述目的;但是对一些宽颈、瘤颈形态不规则、大的及巨大的复杂动脉瘤,通过单动脉瘤夹单纯夹闭的方法无法达到上述目的,需要采用串联夹闭和多瘤夹组合夹闭方法[8]。组合夹闭方法主要有[9-12]:(1)交叉夹闭,即用单纯夹闭的方法夹闭瘤颈后,再用有窗动脉瘤夹跨前一枚动脉瘤夹夹闭残留瘤颈,达到完全闭合动脉瘤瘤颈的目的;(2)滑动夹闭,即在单纯夹闭的基础上再在第一个动脉瘤瘤夹上面、下面或者背面放置另外动脉瘤夹;(3)对面夹闭,即两枚动脉瘤夹的叶片尖端相对;(4)混合夹闭,即同时应用交叉、滑动夹闭或对面夹闭的方法。采用各种技术方法夹闭动脉瘤的目的是避免出现动脉瘤残留、穿支闭塞、载瘤动脉狭窄等问题,但并不能完全避免。
有研究显示,动脉瘤夹闭术后瘤周血管损伤率为1.6%~21%,载瘤动脉瘤狭窄率为3.0%~8.0%,载瘤动脉闭塞发生率为2.2%~5.1%[13],瘤颈残留率为2.0%~8.0%[1,6,14-15]。本组患者的穿支血管闭塞率为3.1%,单纯载瘤动脉狭窄率为9.6%,瘤颈残留率10.5%,瘤颈残留合并载瘤动脉狭窄率为2.6%;略高于文献报道。之所以高是因为术中均采用3D-DSA进行监测,发现夹闭意外的精确性高于其他监测方法[4,16-17];另外经常采用术中DSA监测夹闭效果会弱化显微镜下对夹闭效果的判断[18]。夹闭术后残留动脉瘤的年出血率为1.9%,高于未破裂动脉瘤的年出血率[17,19-20],重要血管狭窄或闭塞而引起脑梗死的发生率为2.5%[13]。因此,当发现夹闭存在问题时则须调整动脉瘤夹,避免不良事件的发生。动脉瘤夹调整对术者来讲是一个极大的挑战,需要丰富的临床经验。动脉瘤夹闭后存在的问题不同,所采用的动脉瘤夹调整方法也不同。(1)瘤颈残留,若残留位于视角上方,可采用滑动方法,在第一个瘤夹下面放置一枚动脉瘤夹,一般为迷你动脉瘤夹;若位于视角下方则需采用交叉夹闭方法进行调整;若瘤颈残留较多,有足够的手术空间,也可采用对面夹闭的方法。另外用左手持夹进行调整夹闭,有时会取得意想不到的效果。(2)分支血管闭塞,瘤夹调整一般不复杂,松解分支血管,用吸引器牵拉分支血管,增加分支血管与动脉瘤瘤颈之间间隙,重新放置动脉瘤夹;有时为了保证重要分支血管的通畅,也可适当残留动脉瘤瘤颈。避免此类问题的关键是及时发现分支血管闭塞,有时单纯靠显微镜下肉眼观察很难发现,需要借助一些辅助手段,如术中电生理监测、术中超声、荧光造影及术中DSA检查[2,15]。本组7例动脉瘤周围血管闭塞患者中,有6例患者是通过术中DSA发现的,1例患者是术中电生理监测发现的,经调整动脉瘤夹后血流均恢复。(3)载瘤动脉狭窄,在动脉瘤夹调整中占比较高,近42.9%[21];对于此问题通常的做法是采用平行、滑动瘤夹调整,或者紧靠第一枚瘤夹放置另一枚瘤夹,然后再把第一枚瘤夹取下;但此方法容易出现瘤颈残留,需要经验丰富的术者才能做到“恰如其分”;术者做法是先采用原位松夹技术进行调整,此方法操作简单、快速,即使缺少经验的年轻术者也能很快掌握此技术,若不能达到满意效果,再采用通常的做法进行调整。
原位松夹技术应用的前提条件是首次夹闭动脉瘤时载瘤动脉近心端临时阻断,临时阻断的载瘤动脉血管壁的张力会降低,夹闭动脉瘤时更容易造成狭窄。此技术利用的是原有血流动力学模式中载瘤动脉血管壁的自然张力;在自然张力的作用下,载瘤动脉血管壁会与半松弛状态下的动脉瘤夹叶片发生相对滑动,达到自行调整动脉瘤夹的目的。此方法简单易行,不会造成其他的副损伤,更不会造成瘤颈残留。本研究用此技术调整了22枚动脉瘤,有效率为86.4%,未发现调整后有穿支血管损伤、动脉瘤瘤颈残留、撕裂的患者。即使重度狭窄的患者也可以用此技术进行调整,但是需要加大动脉瘤夹得松弛程度,甚至完全松开,有时也需要重复操作。本组10例中重度狭窄患者采用原位松夹技术调整动脉瘤夹,也取得了良好的效果,其中8例患者调整满意,平均调整次数为1.8次。
综上所述,原位松夹技术安全、简单,学习曲线低,易于被年轻术者掌握。此技术安全有效地解决了动脉瘤夹闭术后载瘤动脉狭窄的难题,降低了术后缺血并发症的发生率,值得临床推广应用。
