体重指数与肛瘘术后相关并发症的关联性分析
2021-04-19杜宁超廖木春陈小岚
杜 昆,杜宁超,徐 敏,马 翔,廖木春,陈小岚
(1.汕头大学医学院,广东 汕头 515041;2.深圳市第二人民医院肛肠外科,广东 深圳 518035)
肛瘘是一条连接肛管直肠与肛周皮肤的异常管道,男性常见,多由位于肛门括约肌间隙的肛腺感染后向肛周扩散引起,通常表现为肛周持续或间断地肿痛及流脓,严重影响患者日常生活[1-2]。肛瘘的治疗原则是彻底清除内口及其相连的瘘管组织,同时尽可能保护肛门括约肌功能,手术仍然是目前肛瘘的主要治疗手段,肛瘘复发、伤口出血、伤口愈合不良、再次手术等是肛瘘术后的常见并发症[3-4]。寻找增加肛瘘术后并发症风险的危险因素并进一步采取措施有助于改善患者的预后。肥胖作为一种常见的慢性代谢性疾病,可导致心脑血管疾病、内分泌失调等健康问题,既往关于体重指数(body mass index,BMI)与肛瘘术后并发症关系的研究较少且存在争议,有研究[5-7]显示BMI 增加是肛瘘手术失败及术后复发的危险因素,而另一部分研究[8-10]则显示BMI增加与肛瘘术后并发症之间无显著关联性,因此本文采用回顾性队列研究的方法进一步探究BMI 与肛瘘患者术后相关并发症的关系。
1 资料与方法
1.1 研究对象
连续性纳入2019 年1 月1 日—10 月31 日在深圳市第二人民医院手术治疗的肛瘘患者。纳入标准:(1)年龄18~70 周岁;(2)第一诊断为肛瘘;(3)手术治疗。排除标准:(1)既往6 个月内已行肛瘘手术治疗;(2)溃疡性结肠炎及克罗恩病;(3)结核病;(4)恶性肿瘤;(5)重大心脑血管及血液系统疾病;(6)住院及门诊病历资料缺失;(7)孕妇;(8)肛瘘内口不明确;(9)术后未能完成随访。
1.2 手术方式
患者取截石位,以外口为中心做梭形切口,沿瘘管壁仔细剥离,潜行解剖性切除从外口至内口的全部瘘管,尽量避免损伤正常组织,保留内外口间肛缘部分皮桥。处理外口距肛缘较远的肛瘘时,可分段切开瘘管并清除其周围坏死炎性组织,间隔保留皮桥。根据具体情况对瘘管累及的括约肌部分进行挂线,不同的括约肌部分采取分层挂线的方式以利充分引流。手术具体方式可根据瘘管的长短、走行、弯曲和分支情况而定。个别患者如术后创面过大,在保证创面引流充分的前提下对切缘进行袋状缝合。术后进行常规抗感染、坐浴、换药及伤口理疗等处理。
1.3 术后随访
随访主要由手术医师进行,主要包括询问患者术后是否仍然存在肛周肿痛、流脓等症状,进行专科检查,观察术后伤口的恢复情况,了解是否存在愈合不良或假性愈合等,必要时行影像学检查,定期创面换药直至愈合,队列中止观察时间为出现结局指标或直到术后6 个月。结局指标为术后随访6 个月内相关并发症情况,包括以下项目中的一项或多项:(1)复发,定义为术后3~6个月内存在肛周肿痛、流脓等肛瘘症状及相关体格检查或影像学检查发现瘘管持续存在或再次出现[2,11-12];(2)伤口出血,包括术后伤口活动性出血难以自止[4];(3)伤口愈合不良(伤口持续不愈合或愈合缓慢、假性愈合等情况)[4];(4)再次手术。
1.4 数据收集
数据由住院及门诊病历获得,主要包括:(1)患者的一般情况,如年龄、性别、吸烟史、饮酒史等;(2)结合临床经验与既往报道收集可能存在的混杂因素,如肛瘘类型、瘘管位置、瘘管数量、是否挂线、病史持续时间、既往肛瘘手术史等[4,13,15];(3)结局指标情况。肛瘘类型分为单纯性及复杂性肛瘘。复杂性肛瘘指累及超过肛门外括约肌30%以上的经肛门括约肌肛瘘、肛门括约肌上及肛门括约肌外肛瘘,单纯性肛瘘指累及肛门括约肌少于30%的肛门括约肌间型及经肛门括约肌型肛瘘[14]。瘘管位置根据截石位分为前(11~1点)、后(5~7点)、左(2~4点)、右(8~10点)[15]。
1.5 统计学分析
2 结果
2.1 研究人群基线特征
根据纳入标准搜索住院病历系统共计538例,排除重复记录19 例、近6 个月已行肛瘘手术13 例、合并结核1 例、合并恶性肿瘤14 例、合并严重心脑血管疾病2 例、门诊病历资料缺失12例、内口不明确6 例、未完成随访14 例,最终纳入统计分析共457 例。患者平均年龄(36.2±9.2)岁, 男 性396 例(86.65% ), 肛 瘘 复 发51 例(11.16%),术后创面出血11 例(2.41%),伤口愈合不良51 例(11.16%),再次手术32 例(7.00%),合并后共计出现术后相关并发症79 例(17.29%)。研究人群基线特征见表1。

表1 研究人群基线特征
2.2 肛瘘术后相关并发症危险因素分析
单因素Logistic 回归分析显示BMI、性别、肛瘘手术史、饮酒史、多条瘘管、复杂性肛瘘与术后并发症相关(P<0.05),见表2。将上述协变量纳入多因素Logistic回归模型进行分析显示复杂性肛瘘、肛瘘手术史与BMI 是本组患者肛瘘术后相关并发症的危险因素(P<0.05),见表3。

表2 肛瘘术后相关并发症的单因素分析
2.3 敏感性分析与平滑曲线拟合
分别构建3 个Logistic 回归模型进行敏感性分析:(1)未调整模型,未调整其他混杂因素;(2)部分调整模型,调整筛选出的混杂因素包括性别、饮酒史、瘘管数量、肛瘘类型、肛瘘手术史等;(3)完全调整模型,调整收集到的所有混杂因素包括年龄、性别、瘘管数量、肛瘘类型、肛瘘手术史、挂线引流、饮酒史、吸烟史、糖尿病、病史持续时间、瘘管位置等。结果均显示BMI 增加为肛瘘术后相关并发症的危险因素,在调整收集到的所有混杂因素后,BMI每增加1 kg/m2,术后发生相关并发症的风险增加15%。与低BMI(15.57 ~23.24 kg/m2) 相 比, 高BMI(25.89~34.72 kg/m2,OR=2.91,95%CI 1.40~6.03)、中BMI(23.32~25.88 kg/m2,OR=2.44,95%CI 1.14~5.20)术后并发症的风险增加,见表4。将低、中、高BMI作为连续性变量进行回归分析得到趋势性检验P值,3个模型中的效应值分别为(OR=1.20,95%CI 1.09~1.32)、(OR=1.16,95%CI 1.05~1.28)、(OR=1.15,95%CI 1.04~1.28)。趋势性检验显示在3 个模型中随着BMI 等级增加,术后并发症风险增加的趋势显著(趋势性检验P 值分别为0.0001、0.0028 及0.0056)。平滑曲线拟合结果显示BMI 与发生肛瘘术后相关并发症的风险基本呈线性关系,未发现存在阈值效应或饱和效应,见图1,实线代表体重指数与肛瘘术后并发症之间相拟合的平滑曲线;虚线条带表示95%置信区间。
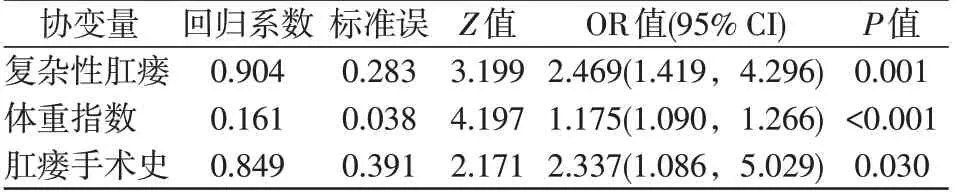
表3 肛瘘术后相关并发症的多因素分析

表4 不同回归模型中体重指数与肛瘘术后相关并发症的关系
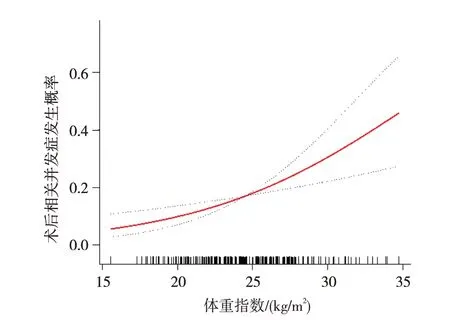
图1 体重指数与肛瘘术后发生相关并发症风险的平滑拟合曲线
2.4 分层分析
在不同亚组中调整除该亚组变量外的其他所有变量作为混杂因素后分析BMI 与术后并发症之间的关系,结果表示为OR值与95%置信区间,同时在亚组间均进行交互作用检验。结果如图2 所示,除在女性患者这一亚组外,其余所有亚组中BMI 均为肛瘘术后并发症的危险因素(OR 值均>1),各亚组间未发现存在交互作用。
3 讨论
超重及肥胖是心血管疾病、内分泌疾病、恶性肿瘤和骨关节系统疾病等发病和死亡的重要危险因素,在全球范围内每年造成近300 万人死亡,已成为世界范围内的公共健康问题[16]。本研究表明在调整年龄、性别、瘘管数量、肛瘘类型、肛瘘手术史、挂线引流、饮酒史、吸烟史、糖尿病、病史持续时间、瘘管位置等混杂因素后,BMI 与肛瘘复发、伤口出血、伤口愈合不良、再次手术等肛瘘术后并发症有显著关联性,BMI 增加是肛瘘术后相关并发症的危险因素(OR=1.15,95%CI 1.06~1.24),BMI 每增加1 kg/m2,术后相关并发症的风险增加15%。这与Boenicke等[7]的研究结果一致,其研究发现BMI 增加是肛瘘手术治疗失败的危险因素(OR=1.23,95%CI 1.03~1.46)。Schwandner等[5]也取得了相似的结果,发现肥胖患者(BMI≥30)与非肥胖患者(BMI<30)相比肛瘘手术成功率有显著差异(14% vs 28%;P<0.01),肥胖被认为是手术失败的危险因素(HR=3.35,P<0.02)。Mei等[13]的荟萃分析也显示出肥胖与肛瘘术后复发之间可能存在关系(RR=1.24,95%CI 0.95~1.63)。但BMI 增加肛瘘术后发生并发症风险的机制尚不明确,原因可能为:(1)肛瘘多由于括约肌间隙的肛腺感染后向肛周播散引起,术后创面需得到充分引流,待引流彻底后才能真正开始愈合,在愈合过程中引流不畅或新发感染均会导致此过程立即停止,随后再次形成瘘管纤维壁组织[17],而肥胖患者由于脂肪层较厚,术后易产生死腔、脂肪液化等问题增加感染的风险,进一步导致术后相关并发症;(2)已有研究表明瘘管形成可能与人体对细菌细胞壁产生的肽聚糖的免疫反应有关,细胞壁脂多糖可以激活宿主炎性细胞因子的产生,而肥胖也可促进人体中炎性因子如肿瘤坏死因子、白细胞介素-6、白细胞介素-1β等的表达从而参与瘘管的形成[3,18]。

图2 体重指数与肛瘘术后相关并发症的分层分析与交互作用检验
然而Van Onkelen 等[8]研究发现肥胖不是手术失败的预测因素,肥胖与非肥胖患者的手术失败率差异无统计学意义(35% vs 40%;P=0.943)。Yano 等[9]研究中发现肥胖并不会影响患者术后的复发(HR=1.04,95%CI 0.98~1.10)。Zimmerman等[10]的研究也表明BMI 与肛瘘手术失败的风险之间无明显关联性。可能的原因在于患者基线指标、手术方式及术后随访时间存在差异,并且多数研究中只给出了单因素分析结果,未调整其他混杂因素导致其结果存在局限性。
本研究中患者在限定一段时间内连续性纳入从而减少选择偏倚。术后相关并发症的记录来自住院病历及门诊病历资料从而减少观察偏倚。给出了在调整混杂因素后的作用结果,同时行亚组分析与交互作用检验,运用广义相加模型做平滑曲线拟合,在不同角度分析了BMI 与术后并发症关系,并加入了敏感性分析,增强了证据力度,最终得出BMI 增加是肛瘘术后相关并发症的危险因素。对此危险因素的清楚认识有助于外科医生及时采取相应措施,帮助肛瘘患者更好地进行术前及术后的管理。
本研究存在以下局限性。首先,作为单中心研究,其结果在普适性上不如多中心研究。其次,随访时间较短,且由于数据缺失无法评估患者术后肛门排便功能情况。最后,由于这是一项回顾性研究,因此可能还存在其他混杂因素等未被纳入统计分析而导致结果存在偏向性。未来需要设计良好的多中心、前瞻性研究以探讨在不同基线指标患者中长期随访后BMI 与肛瘘术后相关并发症的关系,并且需要进一步揭示其在分子生物学层面的机制。
