双侧肺叶移植治疗成人支气管扩张并感染一例
2020-12-17赵高峰李丰科王跃斌丁志丹欧阳松云刘峰辉吴进福黄明君常思远陈静瑜
赵高峰,赵 凯 ,李丰科 ,王跃斌 ,丁志丹 ,欧阳松云,刘峰辉,王 勇,金 峰,曹 彬,吴进福,李 军,黄明君 ,冯 敏,常 薇,常思远,刘 刚,陈静瑜
1)郑州大学第一附属医院胸外科 郑州 450052 2)郑州大学第一附属医院呼吸睡眠科 郑州 450052 3)郑州大学第一附属医院麻醉科 郑州 450052 4)郑州大学第一附属医院体外循环科 郑州 450052 5)郑州大学第一附属医院SICU 郑州 450052 6)南京医科大学附属无锡市人民医院胸外科 江苏无锡 214023
目前,肺移植是公认的治疗多种终末期肺疾病的唯一有效方法[1]。然而,供肺资源短缺严重制约了肺移植的发展,为解决这一难题,已提出并临床实践的对应策略有:边缘供肺肺移植、心死亡供体肺移植、体外肺灌注(EVLP)体外肺修复肺移植、解剖和非解剖性肺减容肺移植、肺叶移植[2-3]。对于身材矮小或者有限制性肺疾病的小胸腔患者来说,肺叶移植已成为扩大其供肺来源的重要方式之一[2-8]。现对郑州大学第一附属医院完成的华中地区首例双侧肺叶移植治疗成人支气管扩张并感染的资料进行总结,并结合相关文献复习,报道如下。
1 临床资料
1.1一般资料患者女性,38岁,身高150 cm,体重30 kg,BMI为13.33 kg/m2。患者自29 a前开始间断出现咳嗽、咳白色黏痰,偶伴发热、咳黄脓痰,偶有双下肢水肿、心慌、心悸,经抗感染及止咳化痰等治疗后可缓解。3 a前出现自发性气胸,2 a内共发作5次。近8个月来,胸闷症状逐渐加重,伴咳嗽、咳黄色黏痰,痰液黏稠不易咳出;伴发热、寒战、畏寒,体温最高39.2 ℃;无咯血、盗汗、胸痛;伴有双下肢水肿、心慌、心悸、食欲降低、夜间阵发性呼吸困难;间断给予抗感染、止咳化痰、平喘、无创呼吸机应用等治疗。本次住院前3 d上述症状加重,端坐呼吸,精神差,睡眠差,大便次数增多,4~5次/d,大便不成形,近3 a来体重下降明显,降低20 kg。
入院后给予吸氧、解痉、化痰、联合抗感染(哌拉西林钠/他唑巴坦钠+依替米星+伊曲康唑口服液+罗红霉素胶囊)等对症支持治疗。完善相关检查。血常规:白细胞计数22.97×109个/L,中性粒细胞百分数87.1%;红细胞沉降率48.00 mm/h,C-反应蛋白35.22 mg/L,降钙素原0.084 μg/L。T-SPOT:抗原A 88,抗原B 69。血气指标(吸氧3 L/min):pH值7.41,二氧化碳分压55.0 mmHg(1 mmHg=0.133 kPa),氧分压80.0 mmHg。痰培养发现烟曲霉、铜绿假单胞菌阳性。胸部及肺动脉CT(图1):肺动脉CTA未见确切栓塞征象;双肺多发支气管扩张合并感染;双肺肺气肿并肺大疱;双侧胸膜局限性增厚;纵隔内淋巴结肿大。彩超:右侧颈内静脉扩张,三尖瓣少量反流,肺动脉高压(中度,估测肺动脉压55 mmHg),左室舒张功能下降(EF约60%);肝胆胰脾、门静脉系统未见明显异常;双肾弥漫性回声改变;双侧下肢血管未见明显异常。头颅MRI:脑实质MRI平扫未见明显异常;双侧筛窦、蝶窦、上颌窦炎症。患者不能脱氧,未进行6 min步行试验。结合病史及入院检查,诊断为:呼吸衰竭,双侧支气管扩张并感染,双侧肺大疱,慢性肺源性心脏病,中度肺动脉高压。
1.2手术方式根据患者入院诊断,加之患者反复咳嗽、咳痰,病情加重>3次/a,且病情日渐加重,判定为有明确肺移植手术适应证。手术经患者及家属知情同意,拟行全麻及V-V ECMO支持下同种异体序贯式双侧肺叶移植(右肺中上叶+左肺上叶)。
供者资料及供肺修整术:男性,18岁,身高170 cm,体重60 kg,脑死亡患者,既往无肺部疾病及外伤史。供肺获取步骤参照《中国肺移植供肺获取与保护技术规范》[9]。供肺膨胀良好,无明显漏气渗血,双下肺部分实变。顺序离断右主支气管、右侧左房袖、右肺动脉主干,而后仔细分离、切除右肺下叶。类似步骤修整左肺,切除左肺下叶。
受体移植过程:静脉复合全麻,经口气管内双腔插管,颈内静脉穿刺置管,置入肺动脉压力导管,测肺动脉压65 mmHg;双侧股静脉分别穿刺置管,建立V-V ECMO。采用蚌式切口[10],双侧第5肋间入胸,结扎并离断双侧乳内动脉,横断胸骨,依次分离切闭右下肺静脉、右上肺静脉、右肺尖前段动脉,游离出右肺动脉主干,近端无损伤血管钳钳夹后,远端离断。距离隆突约2 cm处切开右主支气管,远端离断,近端消毒,移除病肺。胸腔内置入灌注已整修的右肺中上叶,按右主支气管、右肺动脉、右侧左房袖顺序依次吻合。右肺通气,扩张良好,与胸腔大小匹配,顺次开放右肺动脉、静脉。胸腔温蒸馏水冲洗,无漏气。左侧移植步骤同右侧。术毕改单腔气管插管,ECMO辅助下安全返回ICU。
1.3结果手术共历时395 min,右肺冷却血时间260 min,左肺冷却血时间490 min;术后复查血气(气管插管FiO2达40%):pH值7.36,二氧化碳分压41.0 mmHg,氧分压175.0 mmHg。术后胸片纤维支气管镜示双侧吻合口良好(图1)。术后根据供、受者痰培养、血培养结果,选用合适抗生素,并常规应用抗病毒、抗真菌药物预防感染。患者于术后第1天撤出V-V ECMO,第2天拔出气管插管,但拔管后患者出现CO2潴留,遂再次行气管插管。围术期内患者病情稳定,规律随访中。
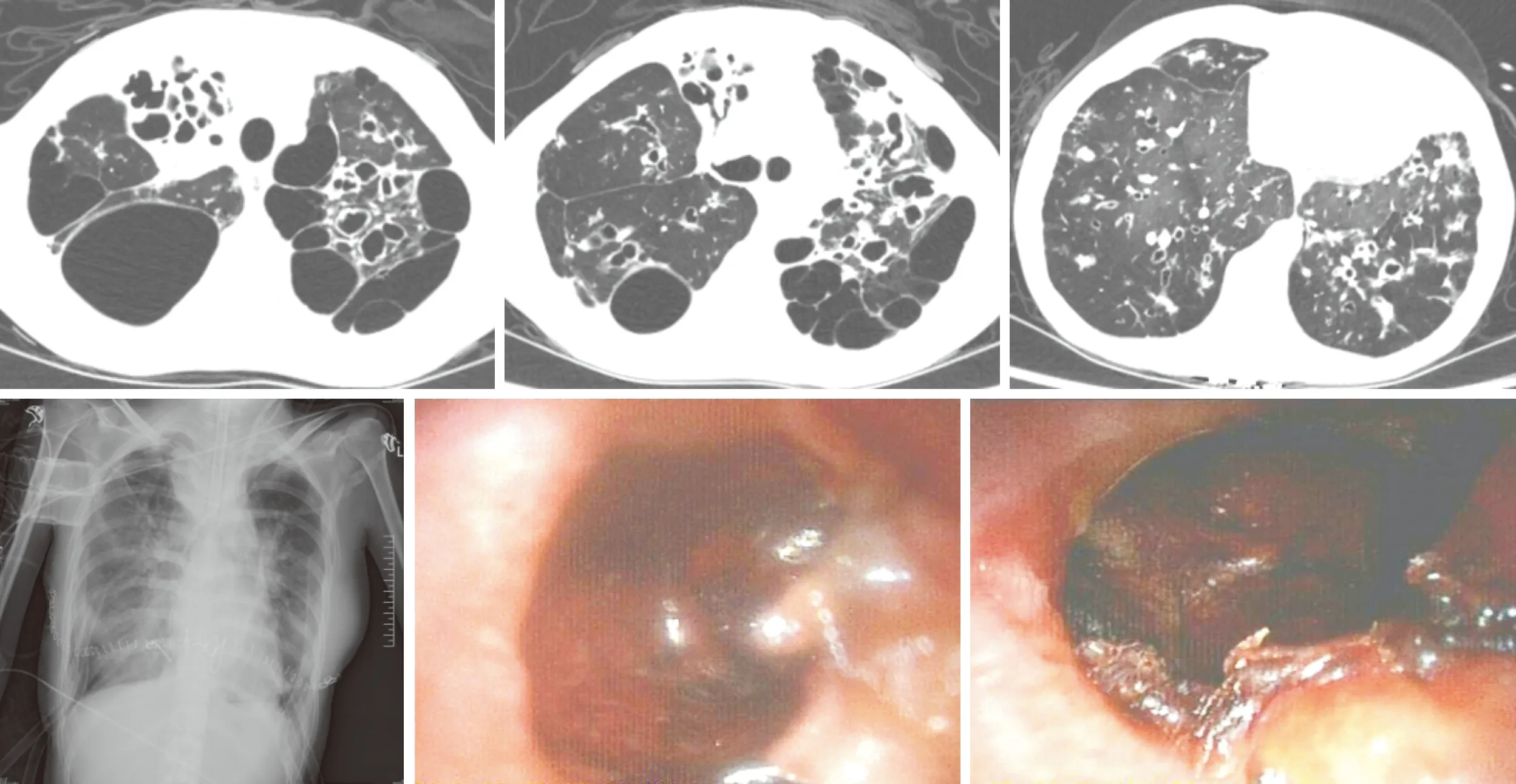
上:术前胸部CT;下左:术后第1天床旁胸片;下中:右主支气管吻合口;下右:左主支气管吻合口
2 讨论
1994年,Bisson等报[11]道了首例尸体肺叶移植,此后不论尸体肺叶移植[2-3,6]还是活体肺叶移植[12-15]都得到了快速发展。
对于肺叶移植,需要仔细评估供受者身高[7]、胸腔大小及预测肺活量[3,16]等之间的差异。因为供肺过大可能导致肺不张和支气管结构变形而造成气道分泌物清除受阻;太小则会导致供肺过度膨胀、血流动力学障碍而降低受者活动耐受性[17]。术前胸腔匹配情况的评估对于选择左侧或者右侧、上叶或者下叶或者中下叶肺移植起决定性作用。有研究者[4,18]认为下叶肺血管和支气管解剖更清楚,血管变异较少,且能保留较长的血管和支气管袖段,所以建议尽可能多采取下叶移植。然而,也有研究者[6,19]更倾向于切除肺下叶进行上叶移植。因为在移植前进行肺叶切除,肺血管没有血流而不会扩张,所以肺下叶切除更容易和更安全;另外,切除肺上叶通常会导致移植后大部分肺组织位于肺门下方,从而会在胸顶遗留一较大的潜在空隙。Slama等[5]认为若供受体总肺活量差异在20%以内,可以通过周围非解剖性肺楔形切除或右侧中叶切除、左侧舌叶切除缩减供肺体积;若差异在20%~60%,则需要单侧或者双侧肺叶移植。总的来说,具体切除哪一肺叶或移植哪一肺叶取决于供受体胸腔、肺活量等匹配程度、移植物状况以及移植团队的经验。
Shigemura等[6]曾提及肺叶移植的部分手术适应证包括:受者肺分配评分(LAS)大于70分;身高小于约157 cm或胸片测量(从胸顶到膈肌)小于15 cm的小胸腔受者;胸腔不对称者(如肺叶切除术后或胸廓畸形)。另外,供体伴有局部肺不张或者获取时受到医源性损伤等,也可选择单侧或者双侧肺叶移植。随着肺叶移植的发展,其手术适应证也越来越广泛,将不再局限于上述范围,尤其对于活体肺叶移植,适用范围更广[15,20]。
目前普遍认为肺叶切除术应在供肺修整时即移植前完成[4,18]。一方面,此操作可与受体肺切除同时进行而节约总手术时间;另一方面,移植前肺门容易暴露、视野更加清晰,虽然供肺血管因无血流扩张而在一定程度上增加了游离的难度,但总的来说,体外肺叶切除比在小胸腔受者体内操作简单许多[21]。对于恢复血流灌注的移植肺来说,移植后再进行肺叶切除会造成更多的损伤。需要注意的是肺叶移植会造成血管床减少,从而大大增加首先移植侧肺叶的再灌注水肿风险。针对这一问题,有人建议应用体外循环(CPB)或者ECMO,尤其是对于肺动脉高压患者或者边缘供肺的情况,以避免或者减轻首先移植侧肺水肿的发生或严重程度。复习文献可知,肺叶移植患者CPB或ECMO的应用率从56%到100%不等[4,21-23]。对于一侧肺移植、一侧肺叶移植的患者,是否应用辅助设备依据具体情况而定。
相比标准肺移植,肺叶移植需更加关注支气管残端和吻合口的处理。如非必要,供肺尽可能不保留支气管残端,如选择叶支气管或中间干支气管与主支气管端端吻合、或叶支气管间端端吻合[13],并且常规适当保留支气管周围组织可一定程度上保证吻合口的血运。如遇本案例中类似情况,可用供体带蒂、有血运的心包组织加固包埋支气管残端。Mahesh等[8]在对比小胸腔受者肺叶移植和儿童供体肺移植支气管吻合口并发症发生率的研究中发现,后者支气管吻合口并发症发生率明显高于前者(20.0%vs6.6%),且后者支气管大小不匹配率高达73.0%。因此建议利用支气管伸缩吻合技术处理支气管大小不匹配情况[24]。
本例因供肺与受者胸腔不匹配,且供肺双下叶合并部分实变,故选择右侧中上叶、左侧上叶的双侧肺叶移植。对于供体两下叶支气管残端,术中利用周围结缔组织充分包埋,尽可能地减少了支气管残端缺血、感染等的发生,降低了继发支气管残端瘘的风险。最后,需指出的是肺叶移植吻合口的处理需要丰富的临床经验,并且围术期的管理要求更为严格。
