冠心病病人PCI术后严重出血并发症的危险因素探讨
2020-09-02王晓冬许春平
王晓冬,许春平,曾 波
经皮冠状动脉介入术(PCI)是治疗冠心病的有效手段,具有创伤小、恢复快、效果确切和操作简便等优势[1]。但作为有创治疗手段,术中操作不当、生理差异及解剖差异均可能导致各种并发症的发生[2]。出血是PCI后常见的并发症之一,发生率高达30.0%~37.2%[3-4]。严重出血轻则影响手术效果,重则威胁生命安全,且治疗难度较大[5]。此外,严重出血还被证实是PCI后病人不良预后的独立危险因素[6]。因此,早期识别PCI后严重出血发生的危险因素,并进行术前评估对改善预后具有积极意义。本研究回顾性分析994例行PCI治疗的冠心病病人临床资料,探讨病人人口学特征、治疗药物与术后严重出血并发症发生的关系。
1 资料与方法
1.1 研究对象 选取2014年8月—2018年6月在我院行PCI治疗的冠心病病人994例,其中男665例,女329例,年龄46~79(63.83±10.52)岁。均采用标准技术行PCI,以Seldinger法穿刺,经桡动脉或股动脉入路,采用Song插管法插管。术前分别给予阿司匹林与氯吡格雷各300 mg口服治疗。术中给予肝素100 U/kg静脉注射,手术时间每延长60 min追加1 000U肝素。术后给予阿司匹林100mg/d,氯吡格雷75 mg/d,必要时给予替罗非班治疗,同时根据病人情况对症治疗。
1.2 研究方法
1.2.1 出血定义 符合以下1项及以上标准即可判定为严重出血[7]:眼内、颅内、腹膜后等重要脏器组织出血;穿刺点血肿伴假性动脉瘤形成;显性出血者血红蛋白降幅≥30 g/L,或无显性出血者降幅≥40 g/L;红细胞或全血输注量≥2 U。
1.2.2 观察指标 按出血定义将病人分为出血组与未出血组,提取病人人口学资料与治疗药物使用情况进行分析。人口学资料包括性别、年龄、体质指数(BMI)、左室射血分数、吸烟史、稳定型心绞痛、不稳定型心绞痛、非ST段抬高性心肌梗死、ST段抬高性心肌梗死、陈旧性心肌梗死、高血压、糖尿病、消化道疾病、既往PCI史、心血管疾病家族史等;治疗药物使用情况包括术前应用抗凝药物、术前负荷剂量抗血小板、术后单用低分子肝素、ⅡbⅢa受体拮抗剂、应用血管紧张素转换酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARB)、应用β受体阻滞剂、ACEI或ARB与β受体阻滞剂合用情况等。
1.3 统计学处理 采用SPSS 18.0统计软件进行数据分析。计数资料两组间比较采用χ2检验,将组间差异有统计学意义的指标进行Logistic多因素回归分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组人口学资料比较 994例病人中,PCI后发生严重出血并发症病人91例为出血组,发生率为9.15%,余903例未出血病人为未出血组。两组病人性别、年龄、非ST段抬高性心肌梗死、高血压、消化道疾病、既往PCI史等资料比较差异有统计学意义(P<0.05)。详见表1。

表1 两组病人人口学资料比较 单位: 例(%)
2.2 两组病人治疗药物使用情况 两组病人ⅡbⅢa受体拮抗剂使用率比较差异有统计学意义(P<0.05)。详见表2。
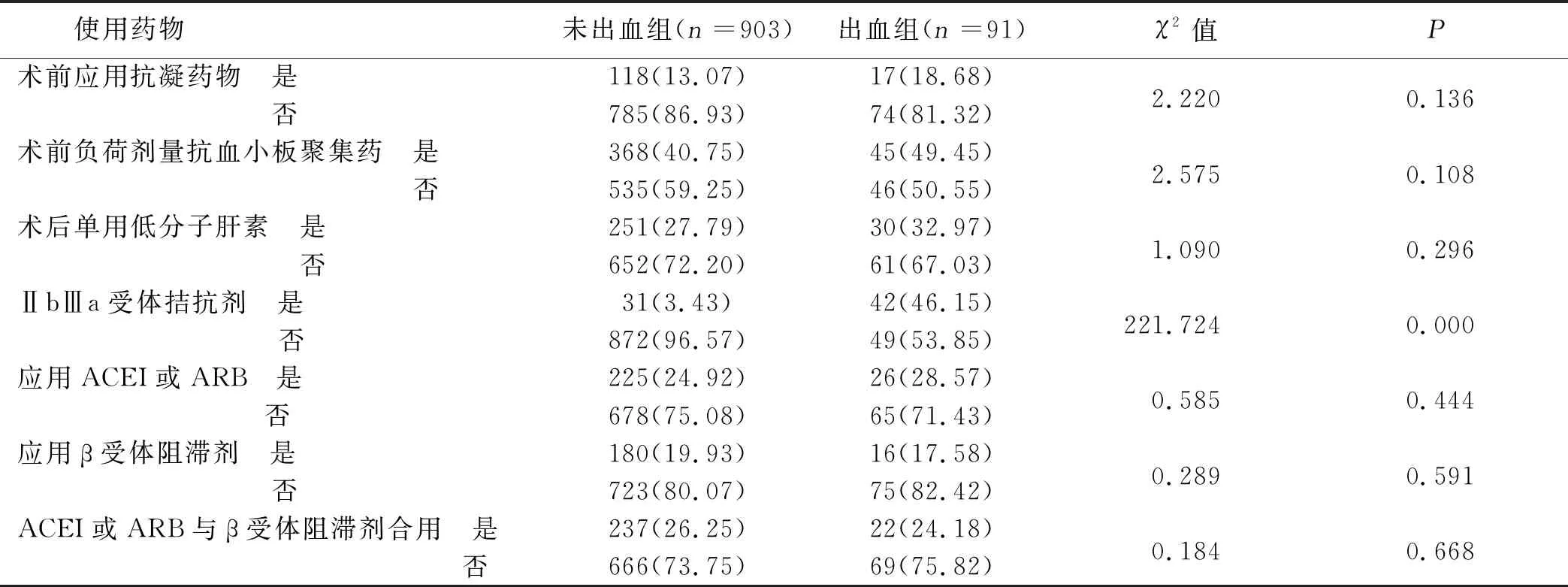
表2 两组病人治疗药物使用情况 单位:例(%)
2.3 影响冠心病病人PCI术后严重出血并发症的多因素分析 将人口学资料和治疗药物组间比较差异有统计学意义的因素分别赋值作为自变量、以是否发生严重出血作为因变量,进行多因素分析,结果发现女性、年龄≥65岁、合并消化道疾病、既往PCI史、ⅡbⅢa受体拮抗剂是影响冠心病病人PCI术后严重出血并发症发生的独立危险因素(P<0.05)。详见表4。

表4 影响冠心病病人PCI术后严重出血并发症的多因素Logistic回归分析
3 讨 论
PCI后严重出血是导致不良预后的重要原因。既往文献报道发生率为1.1%~10.2%[8-9]。本研究994例病人中有91例病人发生严重出血,发生率为9.15%,处于较高水平。严重出血发生率与各研究选取的严重出血定义有关,本研究采用的是针对PCI后病人的REPLACE-2定义,针对性较强,定义较为准确。如何在预防出血与血栓形成间寻找平衡,有赖于术前评估严重出血风险。早期识别严重出血危险因素并给予个性化的治疗措施有利于降低PCI后严重出血风险。
ⅡbⅢa受体拮抗剂是可逆性非肽类血小板受体拮抗剂,选择性高、作用迅速。该药物主要通过与血小板GPⅡbⅢa受体竞争性结合,起到抑制血栓形成、延长出血时间的作用[10]。ⅡbⅢa受体拮抗剂的使用是本研究中危险度最高的影响因素。已有研究证实ⅡbⅢa受体拮抗剂可导致出血倾向增大[11];耿涛等[12]研究也发现,替罗非班可延长活化部分凝血酶原时间,进而引起出血事件增多。以上证据表明ⅡbⅢa受体拮抗剂可导致出血风险增高,临床应用ⅡbⅢa受体拮抗剂时应充分权衡利弊,尽量避免出血事件的发生。有研究发现女性病人使用ⅡbⅢa受体拮抗剂时出血风险高于男性病人[13],因此,对于女性病人应尤其重视风险评估。
既往PCI史是本研究中危险度后第二位的独立危险因素,PCI后病人需长期服用抗血小板聚集药物,可能对血小板功能产生抑制作用。再次手术时负荷剂量的抗血小板聚集药和抗凝药物进一步加强抑制作用,导致出血风险增高[14]。此外,再次在相同部位穿刺易导致穿刺部位血肿和渗血的发生,因此,对于合并既往PCI史的病人,首选应避免在相同部位反复穿刺,其次应严格控制术前、术中抗凝和抗血小板聚集药物的量。
本研究发现,女性与年龄≥65岁均是冠心病病人PCI后严重出血发生的独立危险因素,女性病人较男性病人严重出血风险增高2.192倍,这可能与制动时女性病人配合度较差有关,导致假性动脉瘤或血管出血的发生[15]。Du等[16]研究也发现,女性病人出血风险较男性病人高,认为女性病人肌肉较为松弛是导致血管出血风险增高的主要原因。因此,对于女性病人应做好压迫止血和制动,也可选择经桡动脉入路避免外周血管并发症的发生。年龄≥65岁是本研究中危险度最低的独立危险因素。高龄病人血管脆性较大,且多合并局部血管病变,导致出血风险增大;同时,高龄病人机体代谢能力差,抗凝药物可能蓄积在体内进而引起严重出血[17]。
合并消化道疾病也是影响PCI术后严重出血的独立危险因素,较其他病人出血风险增高2.469倍。合并消化道疾病的病人,自身胃黏膜及血管条件较差。抗凝药物与抗血小板聚集药物的长期应用进一步加重胃黏膜和胃黏膜保护屏障损伤,导致出血风险增大。Jolly等[18]研究发现,每天服用阿司匹林100 mg,连续服用3个月后消化道出血风险增高1.917倍,6个月后增高2.313倍。还有研究发现,氯吡格雷等抗血小板聚集药物也可导致消化道出血风险增高[19]。本研究中此类病人严重出血多发生在术后8~19个月,表明与抗血小板聚集及抗凝药物的长期作用有关。对于合并消化道疾病的病人,应谨慎使用抗血小板聚集及抗凝药物,并加强实验室指标的监测,防止严重出血的发生。
综上所述,临床上对于合并女性、高龄、合并消化道疾病、既往PCI史、ⅡbⅢa受体拮抗剂等因素的病人应加强干预,防止PCI术后发生严重出血并发症。
