胰岛素无针弥散注射给药技术用于糖尿病病人治疗的效果观察
2020-09-02马春明程宇甫郭晓芬王桂英高雁鸿田沛文陈海丽贾秀卿薛少青
马春明,程宇甫,郭晓芬,王桂英,高雁鸿,田沛文,陈海丽,贾秀卿,薛少青
2017年我国糖尿病病人约1.14亿人,约占全球糖尿病人数25%,位居全球第一[1],据估计2030年仅2型糖尿病病人将达到1.3亿人[2]。但我国糖尿病现状为治疗率及血糖控制达标率均只有1/3左右。国内外研究已表明胰岛素作为强效降糖药物,通过注射胰岛素使血糖控制达标,可减少糖尿病急性或慢性并发症的发生发展,进而减少心血管不良事件发生[3-4]。因病人害怕胰岛素注射针头及针头重复使用均可导致胰岛素不能充分发挥降糖作用,导致病人血糖控制不达标。2015年中华医学会糖尿病学分会(CDS)年会以及《中国糖尿病药物注射技术指南2016版》中指出,使用胰岛素无针弥散注射给药技术(暨使用无针注射器注射胰岛素)血糖控制效果明显优于传统胰岛素笔[5],之后国内外学者开始进行相关研究,比较无针注射器与传统胰岛素笔注射胰岛素对糖尿病病人血糖控制的影响,进行Mate分析[6-7]发现此类研究样本量较少,周期较短,最多为54例,最少为15例,共466例,最短3 d,最长3月[8-9]。因此,对研究结果可信性有所影响,尚需大样本研究进行证据支持。本研究采用大样本、长周期、随机交叉自身对照研究方法,研究胰岛素无针弥散给药技术与传统胰岛素笔注射胰岛素对糖尿病病人治疗效果的有效性及安全性。
1 资料与方法
1.1 观察对象 收集大同市第五人民医院内分泌科2017年6月—2018年8月门诊及住院需要注射胰岛素的糖尿病病人200例,受试者入选标准:①符合1999世界卫生组织(WHO)糖尿病诊断标准病人;②1型或2型糖尿病、成人隐匿性自身免疫型糖尿病病人均可,妊娠性糖尿病除外;③有胰岛素治疗适应证;④年龄、性别不限;⑤本人同意参加本试验,并签署知情同意书。受试者排除标准:①糖尿病急性并发症病人;②无胰岛素治疗适应证的糖尿病病人;③病情危重、意识不清、试验期间可能出现生命危险者;④不能按时随访者;⑤病人及监护人均不能操作胰岛素笔、无针注射器;⑥研究者认为患有不宜参加本临床试验疾病的病人;⑦病人目前注射部位皮肤已有红斑、硬结或皮下脂肪萎缩。试验过程中受试者剔除标准:①未按要求完成相关辅助检查项目;②失访者;③受试者要求退出临床试验者;④研究者认为不宜继续参加本临床试验研究者。
1.2 试验方法 本试验采用随机交叉自身对照研究,采用北京快舒尔医疗技术有限公司生产的无针注射器(QS-M型无针注射器)和目前临床上广泛应用的胰岛素笔(包括诺和笔、优伴笔、甘舒霖笔、秀霖笔)进行对照研究,前期准备10 d,分组后试验时间为70 d,其中分2个周期,每个周期30 d,洗脱期10 d,所有受试对象进入试验前10 d先给予糖尿病健康教育,指导规范饮食及运动,并调整血糖,不论应用那种胰岛素笔注射胰岛素,连续3 d血糖监测基本满意后,即3.9 mmol/L≤空腹血糖(FBG)≤7.8 mmol/L,7.8 mmol/L≤餐后2 h血糖(2 hPBG)≤11.1 mmol/L,无低血糖发生之后,方可入组。每位病人住院期间均在经过统一培训的专业护士指导下参与研究,指导病人规范使用胰岛素无针注射器及胰岛素笔注射胰岛素,所有入组病人研究过程中使用的胰岛素类型及剂量不能更换,与研究开始时保持一致。入组后采用随机交叉前后对照的方法进行。流程详见图1。
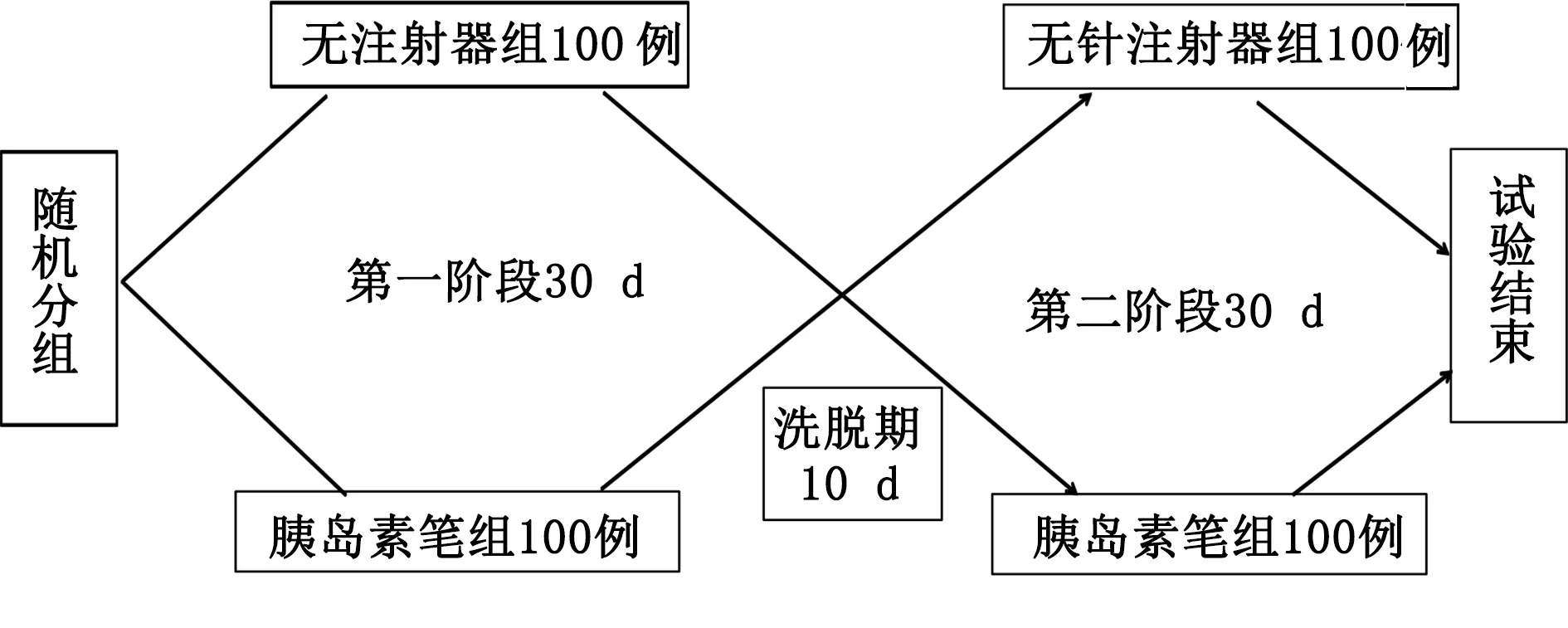
图1 随机交叉试验流程图
1.3 分组资料 收集大同市第五人民医院内分泌科2017年6月—2018年8月门诊及住院符合入组条件的200例糖尿病病人,随机选择接受无针注射器注射胰岛素或传统胰岛素笔注射胰岛素,分为无针注射器组、传统胰岛素笔注射组,200例病人中2型糖尿病病人170例,1型糖尿病病人28例;成人隐匿性自身免疫型糖尿病病人2例;男100例,女100例;年龄(50.6±9.5)岁;糖尿病病程(10.6±1.5)年;体质指数(BMI)为(23.70±1.65)kg/m2。病人随机选择接受胰岛素无针注射治疗或胰岛素笔注射胰岛素治疗顺序。本研究方案经大同市第五人民医院伦理委员会批准,所有病人入组前均签署知情同意书。
1.4 检测指标 试验结束时进行统计学分析。
1.4.1 降糖效果指标 试验第1天及试验开始后每3 d监测空腹、3餐后2 h指尖血糖,每个周期结束前后检查糖化白蛋白(GA),其中血糖监测统一采用BIONIME GM300 瑞特血糖监测系统测定指尖血糖,GA采用酶法检测。
1.4.2 注射部位不良反应程度评价 住院期间每次注射后由护士指导病人观察和记录注射区域皮肤情况,包括:注射部位的疼痛、渗液、红肿、硬节、出血5个指标。出院后由指定护士预约返院复诊及上门、电话随访,以各组不良反应发生率作为评价指标。其中疼痛情况:采用视觉模拟(VAS)评分法进行评估,总分10分,4分及其以上表示疼痛,4分以下表示不疼痛。残留药物:注射后,病人注射部位表面有潮湿,或注射后注射器针尖有胰岛素漏出等情况即为有残留药物。
1.4.3 胰岛素注射工具满意度调查 采用中国胰岛素治疗满意度量表中文版(Insulin Treatment Satisfaction Questionnaire,ITSQ)中第五维度中涉及对胰岛素注射方式及其疗效的满意度调查内容进行问卷评分,评分越高,代表满意度越高。

2 结 果
2.1 降糖效果评定结果 分别评定FBG、三餐后2 h血糖(2 hPBG)及GA指标。200例受试者自身先后接受快舒尔无针注射器及胰岛素笔两种方法注射胰岛素,病人FBG、2 hPBG及GA比较差异有统计学意义,使用无针注射器病人FBG、2 hPBG、GA更低(P<0.01)。详见表1。
表1 两组病人血糖指标比较(±s)
2.2 局部皮肤反应 病人注射后局部皮肤不良反应情况,200例受试者自身先后接受快舒尔无针注射器注射及胰岛素笔注射胰岛素,使用无针注射器组病人疼痛、皮肤硬结、药物残留发生率明显低于使用胰岛素笔组病人,差异具有统计学意义(P<0.01),但皮肤红肿及出血发生率与胰岛素笔病人相当,差异无统计学意义(P>0.05)。详见表2。
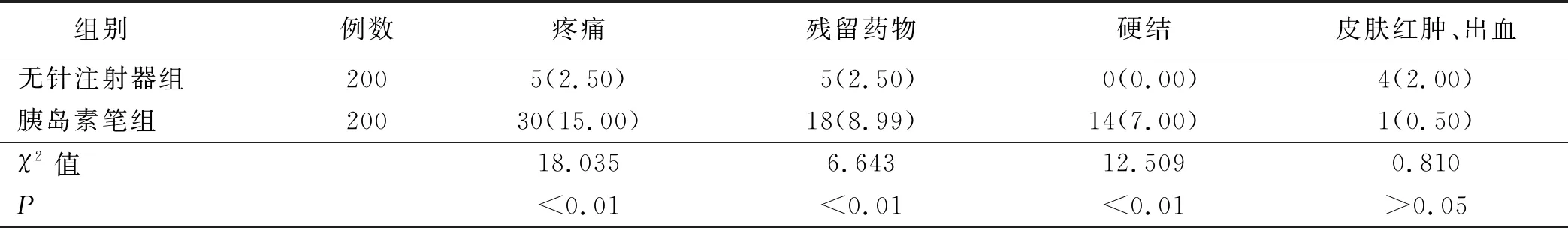
表2 两组病人皮肤局部反应情况比较 单位: 例(%)
2.3 对胰岛素注射方式满意度调查结果 采用胰岛素无针注射器组满意度为(74.2±18.4)分,胰岛素笔组注射满意度为(55.4±15.9)分,两组比较差异有统计学意义(P<0.01)。
3 讨 论
胰岛素作为重要的降糖药物,是1型糖尿病及病程较长、口服药物无效后2型糖尿病病人的首选,但是正确的注射方法、合适的注射装置将直接影响胰岛素作用效果,影响降糖效果[10]。目前使用胰岛素笔皮下注射胰岛素是糖尿病病人使用胰岛素的主要方式,2008年—2009年开展的全球糖尿病病人胰岛素注射技术调查发现,大部分病人因对胰岛素注射针头产生恐惧而不愿意启用[11-13]或长期坚持使用胰岛素病人注射部位轮换不规范,注射笔用针头重复使用率高,注射手法错误导致出血、交叉感染、疼痛,脂肪萎缩、增生、硬结等[14-15],从而导致血糖波动性较大,血糖控制不达标。世界上第一支无针注射器是由法国人和英国人共同设计发的[16-17],早期被用来注射DNA及蛋白疫苗注射液等[18],目前已应用到麻醉给药[19]及动物实验给药[20]等方面。1992年在美国获批专用于注射胰岛素。无针注射器在我国出现时间相对较短,但其发展速度较快,2012年我国自主研发的快舒尔胰岛素无针注射器上市,可以一次取药多次注射,这在国际上属于领先技术[21]。无针弥散注射给药技术是无针注射器利用高压喷射原理将药物以快速高压射流方式喷出,穿透皮肤,均匀分布在皮下[22-23]。因为没有针头,药液进入皮下深度有限,对神经末梢的刺激小,疼痛感不明显。从而消除病人对针头的恐惧,减少硬结及脂肪增生的问题,提高病人注射体验,减轻病人长期注射带来的痛苦,提高治疗的依从性及满意度[24-25]。本试验观察到病人应用无针注射器皮肤疼痛、残留药物发生率、硬结发生率明显低于应用传统胰岛素笔病人,有4例病人应用无针注射器注射后皮肤出现红肿或出血,其发生率与胰岛素笔注射组相当,分析原因可能为病人使用时按压不当,或用后未用棉棒按压所致,同时也观察到4例病人属于体形消瘦,皮下脂肪较薄类型,这也与国内部分文献报道皮下脂肪较薄病人使用无针注射器容易出现皮下红肿或淤斑相一致。
《中国糖尿病药物注射技术指南2016版》中推荐无针注射器可作为糖尿病病人长期注射胰岛素常用的注射装置[26],早期国内对无针注射器权威研究有北京大学人民医院郭立新教授、重庆医科大学附属医院李启富教授研究,均发现无针注射对餐后血糖控制明显优于传统有针注射[27],国外研究同样发现使用无针注射器病人餐后1 h内血糖明显低于传统有针注射,从而整体降低餐后血糖,因此,推荐无针注射器用于餐后高血糖病人[28-29],尤其是肥胖、胰岛素抵抗病人[30]。国内及国外学者进行药动学研究发现,无针注射器明显降低餐后高血糖可能原因为无针注射可使胰岛素吸收时间缩短,达峰提前、峰值增高、血糖下降幅度明显、降糖效果更强,使胰岛素分泌的模式更接近于生理性模式[31-32],另外,使用无针注射器注射胰岛素可使胰岛素抗体产生较少,从而更好地控制餐后高血糖。随着研究的不断深入发现使用无针注射器后病人空腹血糖及餐后血糖控制以及低血糖发生率均优于传统胰岛素笔注射治疗者[33]。本研究观察到应用无针注射器后病人的FBG及2 hPBG明显低于使用胰岛素笔病人。《中国血糖监测临床应用指南2015版》指出GA对于血糖变化较糖化血红蛋白(HbA1c)更加敏感,是评价病人2~3周糖代谢控制情况的良好指标,不受时点血糖的影响,对于住院治疗的病人,可能比HbA1c更具有临床参考价值。本研究观察周期为30 d,GA明显较HbA1c合适反映病人30 d血糖水平,应用无针注射器后病人GA水平明显低于使用传统胰岛素笔病人。同样多项研究发现无针注射和有针注射相比,在同样控制血糖达标情况下可减少胰岛素使用量20%~30%[34-35]。在费用方面因无针注射器使用可接近10 000次,一天按4次注射计算,至少可使用6年左右,其间可节省注射针头及胰岛素费用,3年的费用仅为有针注射器的一半,长期总体费用低于应用传统胰岛素笔注射方法。
1型糖尿病及病程较长的2型糖尿病病人胰岛素功能明显减退后需要长期注射胰岛素,有的甚至需要每天3~4次强化注射,给病人生活带来许多不便及痛苦,甚至导致病人情绪抑郁,生活质量下降。但临床大多医师只注意其血糖的控制,较少关注病人对治疗方案的满意度。治疗满意度是指病人对目前的治疗方案及治疗结果的自我感受和主观评价[36]。目前国内外对糖尿病病人综合性治疗满意度调查的研究相对较多[37-38],但专业评价糖尿病病人胰岛素治疗满意度研究较少。目前国内对糖尿病病人胰岛素治疗满意度研究应用最多的为中文版胰岛素治疗满意度量表(Insulin Treatment Satisfaction Questionnaire,ITSQ),研究发现我国糖尿病病人胰岛素治疗满意度评分较低,并且病人对胰岛素注射方式及其疗效最不满意。国内注射胰岛素大多还应用传统胰岛素笔,该方式是有创操作,导致疼痛,病人拒绝使用。随着无针注射的出现,其良好的降糖效果及无创性逐渐被糖尿病病人所接受,应用无针注射器可改善病人抑郁情绪,提高生活质量[39]。但较少有研究去直接评价应用无针注射器注射胰岛素后病人的满意度评分,本研究应用胰岛素治疗满意度量表中第五维度所涉及胰岛素注射方式及其疗效的满意程度问卷进行评分,调查病人应用无针注射器与传统胰岛素笔注射胰岛素后满意度评分,研究发现使用无针注射器注射胰岛素病人满意度评分明显高于用胰岛素笔注射病人。
综上所述,对于1型糖尿病、2型糖尿病需要长期使用胰岛素控制血糖及有恐针的病人,建议使用胰岛素无针注射方式,改善注射体验,提高病人依从性,从而确保血糖控制达标,减少皮肤不良反应,提高胰岛素注射满意度,减少糖尿病并发症的发生发展,降低个人及国家经济负担。
