3%高渗盐水联合甘露醇治疗中等面积脑梗死的临床观察
2019-08-28孙海滨包华
孙海滨 包华
脑梗死是全世界常见病、多发病,是人类三大死亡原因之一。我国脑卒中流行现状:发病率为120~180/10 万人;每年新发病例大于200 万;死亡率为80~130/10 万人。全国脑卒中患者为600~700万,幸存者50%~70%遗留残疾,其中中等面积脑梗死致残率较高,也是临床医生常遇到的棘手问题。对于脑梗死的治疗,相关指南均有明确证据及推荐,本研究主要讨论中等面积脑梗死患者,脑水肿加重神经功能缺损的对症治疗。目前对于中等面积脑梗死所致脑水肿颅内压升高常规用甘露醇脱水,但不良反应较多。近些年研究发现,高渗盐水对颅内高压也有很好的治疗效果[1,2]。为了观察3%高渗盐水联合甘露醇在中等面积脑梗死治疗中的作用,我们从2017年1月~2019年1月对入住我院的中等面积脑梗死患者分别采用3%高渗盐水联合甘露醇和单独使用甘露醇进行脱水,并比较其治疗效果,现报道如下。
1 材料与方法
1.1 一般资料 选取2017年1月~2019年1月入住我院的100 例中等面积脑梗死患者,所有病例均符合脑梗死的诊断标准,均经CT 或MRI 扫描确诊。中等面积脑梗死定义为脑叶的1/2~1/3 梗死区,脑干的1/2 梗死区(因小脑症状与评分差异较大,故未选入组)。所有患者意识清醒,男61 例,平均年龄(61.4±6.9)岁,女39 例,平均年龄(58.9±7.1)岁,均排除严重心、肝、肾功能不全者。将100 例患者随机分为两组,其中实验组50 例,男33 例,女17例;对照组50 例,男28 例,女22 例。
1.2 治疗方法 实验组应用3%高渗盐水每天一次,联合甘露醇半量q8h 静点,连用7d;对照组应用半量甘露醇q8h 静点,连用7d。两组患者均进行相应的常规治疗,包括保持呼吸道通畅,应用阿司匹林、他汀及神经保护药物,预防感染等。两组所使用的甘露醇均为20%甘露醇溶液,半量即为125ml 静脉滴注,30~40min 内滴完;3%高渗盐水,每次静点100ml,半小时内静点完毕。
1.3 检测指标 ①电解质及肾功能检查:分别于治疗前及首次注射后1d、3d、7d、10d 检测电解质浓度及肾功能。②神经功能评价:采用美国国立卫生院神经功能缺损评分,即NIHSS 评分,于入院后1d、3d、7d、10d 分别评估。
1.4 统计学方法 采用SPSS 13.0 统计软件进行数据分析,计量资料用±s表示,采用t检验进行比较,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组神经功能评分比较 100 例患者住院治疗期间,均未脱离试验观察。实验组有2 例合并肺感染、1 例出现药物过敏、1 例出现哮喘发作,对症治疗后好转。对照组出现2 例进展性卒中,经治疗后好转。上述两组患者,均未出现严重并发症。NIHSS 评分发现,与治疗前比较,治疗第7 天及第10 天,两组的神经功能均有明显改善,差异有统计学意义(P<0.05),其中实验组评分优于对照组,两组间差异有统计学意义(P<0.05),见表1。这提示3%高渗盐水联合甘露醇对神经功能的改善优于单独应用甘露醇。
2.2 两组肾功能和电解质变化情况比较 连续观察两种治疗方法对电解质及肾功能的影响。结果发现治疗期间对照组的血Na+、Cl-、K+、Ca2+浓度均有下降趋势。而实验组Na+、Cl-下降不明显,K+、Ca2+有下降趋势,于第7 天对比两组离子,其中Na+、Cl-有显著变化(P<0.05),K+、Ca2+均有下降,但两组差异无统计学意义(P>0.05)。而于第10 天,已经停用甘露醇及高渗盐水后,再次对比两组化验结果,基本恢复到发病前水平,故第1 天与第10 天对比,差异无统计学意义(P>0.05)。肾功能方面,4d 以内无明显变化,随着治疗时间的延长(4~7d),发现两组血肌酐和尿素氮浓度有升高趋势,但多数仍在正常范围,但两组差异无统计学意义(P>0.05),见表2。治疗7d 以后,停用甘露醇及高渗盐水后,第10天再次复查化验,指标基本恢复到治疗前水平,第1 天与第10 天两组化验结果对比,差异无统计学意义(P>0.05),见表2。这说明3%高渗盐水联合甘露醇和单独应用甘露醇治疗对比,前者对钠氯影响较小,而对钙、钾及肾功影响与后者相比较,差异无统计学意义(P>0.05)。
表1 实验组与对照组神经功能评分比较(±s)
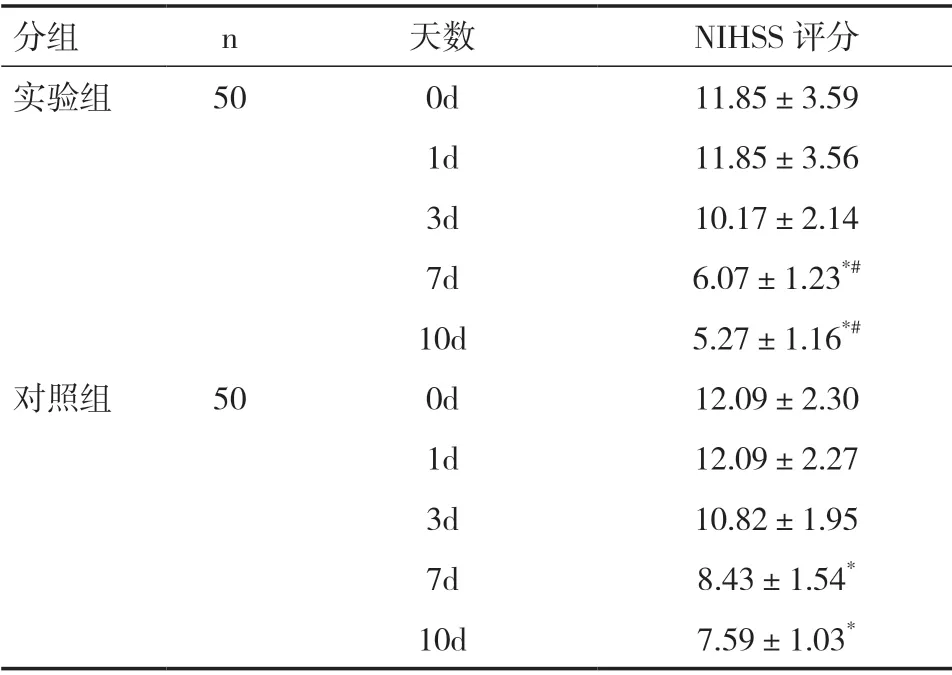
表1 实验组与对照组神经功能评分比较(±s)
注:与治疗前相比,*P<0.05;与对照组比较,#P<0.05
分组 n 天数 NIHSS 评分实验组 50 0d 11.85±3.59 1d 11.85±3.56 3d 10.17±2.14 7d 6.07±1.23*#10d 5.27±1.16*#对照组 50 0d 12.09±2.30 1d 12.09±2.27 3d 10.82±1.95 7d 8.43±1.54*10d 7.59±1.03*
表2 两组肾功能和电解质的变化情况(±s)
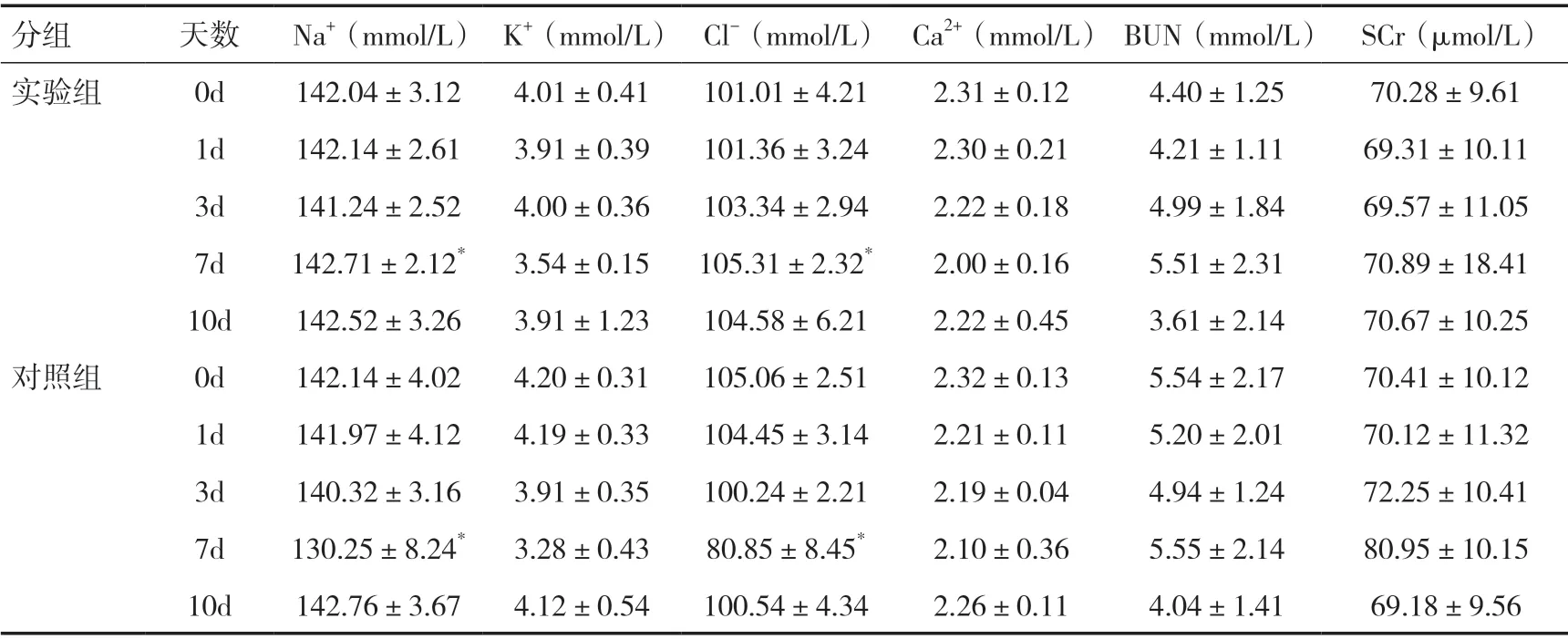
表2 两组肾功能和电解质的变化情况(±s)
注:0d 代表治疗前;1d、3d、7d、10d 分别代表治疗后不同天数;与治疗前相比,*P<0.05;我院血化验监测方法为生物化学法,Na+正常范围为137.0~147.0mmol/L、K+正常范围为3.5~5.3mmol/L、Cl-正常范围为96.0~108.0mmol/L、Ca2+正常范围为2.11~2.52mmol/L、BUN 正常范围为3.1~8.0mmol/L、SCr 正常范围为57.0 ~97.0µmol/L
分组 天数 Na+(mmol/L) K+(mmol/L) Cl-(mmol/L) Ca2+(mmol/L) BUN(mmol/L) SCr(µmol/L)实验组 0d 142.04±3.12 4.01±0.41 101.01±4.21 2.31±0.12 4.40±1.25 70.28±9.61 1d 142.14±2.61 3.91±0.39 101.36±3.24 2.30±0.21 4.21±1.11 69.31±10.11 3d 141.24±2.52 4.00±0.36 103.34±2.94 2.22±0.18 4.99±1.84 69.57±11.05 7d 142.71±2.12* 3.54±0.15 105.31±2.32* 2.00±0.16 5.51±2.31 70.89±18.41 10d 142.52±3.26 3.91±1.23 104.58±6.21 2.22±0.45 3.61±2.14 70.67±10.25对照组 0d 142.14±4.02 4.20±0.31 105.06±2.51 2.32±0.13 5.54±2.17 70.41±10.12 1d 141.97±4.12 4.19±0.33 104.45±3.14 2.21±0.11 5.20±2.01 70.12±11.32 3d 140.32±3.16 3.91±0.35 100.24±2.21 2.19±0.04 4.94±1.24 72.25±10.41 7d 130.25±8.24* 3.28±0.43 80.85±8.45* 2.10±0.36 5.55±2.14 80.95±10.15 10d 142.76±3.67 4.12±0.54 100.54±4.34 2.26±0.11 4.04±1.41 69.18±9.56
3 讨论
脑梗死患者的脑细胞缺血坏死后,产生细胞水肿,为脑水肿的发病基础。水肿的脑组织压迫邻近的正常脑细胞、神经传导束及穿支血管等,可加重周围正常脑组织损害,这种逐级扩大的趋势早期未得到控制可引起严重不良后果,如进展性卒中及脑疝等。临床中减轻脑水肿的药物多用甘露醇,其是小分子单糖,在体内不被吸收及代谢,可通过在血管内形成高渗,从而产生脱水、利尿的作用[3]。甘露醇作为比较经典的脱水药物,随着应用的增多,其各种不良反应也逐渐被发现,如肾损害、反跳现象、加重心脏负荷等。近年来发现高渗盐水降颅压效果较明显,且成为热点,其机制为血脑屏障对钠、氯离子通透性低,高渗盐水进入体内后能建立有效的渗透梯度[4],从而产生脱水作用。同时不影响中心静脉压,且降压效果较甘露醇更持久[5]。高渗盐水还可以降低血液黏滞度,改善脑血流量,减少氧自由基和炎症因子的释放,发挥免疫调节作用等,对中枢起到保护作用[6]。但高渗盐水也有副作用,主要是离子紊乱,且高浓度高渗盐水刺激血管,需要中性静脉置管输液。综合临床脱水药使用中的利弊,本研究采用3%高渗盐水联合甘露醇治疗中等面积脑梗死,结果发现对于减轻脑水肿改善神经缺损症状,优于单纯使用甘露醇,且持续时间更长。同时发现离子紊乱程度,特别是钠氯离子紊乱,较单独使用甘露醇时明显得到改善,且对肾功损害也比较小。停用脱水药后,复查离子及肾功,也基本能恢复到发病前水平。两者联合应用,可更大地发挥减轻脑水肿的作用,同时相互弥补各自的副作用,且短期联合应用停药后,内环境指标可恢复正常。本研究选择3%高渗盐水,因为高于3%浓度的高渗盐水刺激血管较明显,需要深静脉穿刺输液,而3%高渗盐水静脉输液可直接选用外周血管,很少产生血管刺激症状,便于操作。本研究中选择针对中等面积脑梗死联合应用1 周,水肿高峰期在3~5d,用1 周的时间辅助度过水肿高峰期,同时可减少长期应用对离子及肾功的影响。
