醋酸泼尼松龙与α-糜蛋白酶混合液联合耳内窥镜下鼓膜穿刺术治疗分泌性中耳炎患者的疗效分析
2019-04-18周丽萍
周丽萍
河南省通许县中心医院耳鼻咽喉科 475400
分泌性中耳炎(Secretory otitis media,SOM)是导致听力下降的主要病因,且患者若未接受及时有效治疗,严重时可致不可逆性失聪发生,致使其生活质量明显下降。清除中耳积液、改善中耳通气引流为SOM治疗原则,并以耳内窥镜下鼓膜穿刺术为主要治疗手段,因穿刺后可直接清除中耳积液,且对机体损伤小,在SOM治疗中取得了显著效果[1]。此外,临床研究发现,穿刺后实施药液灌注可直接有效作用于鼓室及咽鼓管,起到消肿抗炎、清除黏液、减少渗出的目的,而灌注药物的选择在此治疗措施中尤为重要[2]。醋酸泼尼松龙为肾上腺皮质激素类药物,具有抗炎、免疫抑制、抗病毒、抗过敏等多重药理作用。α-糜蛋白酶主要用于鼻炎、中耳炎抗炎及防止局部水肿治疗,本品可有效促进分泌物及坏死组织等消化、清除,在SOM治疗中利于耳鼓室内黏稠分泌物分解,便于引流及清除中耳积液。本文选取我院84例SOM患者,分组探讨醋酸泼尼松龙与α-糜蛋白酶混合液联合耳内窥镜下鼓膜穿刺术的临床应用价值,报道如下。
1 资料与方法
1.1 一般资料 选取2015年7月—2017年9月我院84例SOM患者,按照随机数字表法分为观察组与对照组。观察组42例,男19例,女23例,年龄18~57岁,平均年龄(39.14±11.47)岁;发病位置:左耳24例,右耳18例。对照组42例,男21例,女21例,年龄18~59岁,平均年龄(40.03±11.15)岁;发病位置:左耳22例,右耳20例。两组基线资料(性别、年龄、发病位置)比较差异无统计学意义(P>0.05),研究经医院伦理委员会审核同意。
1.2 入组标准 纳入标准:(1)符合《耳鼻咽喉头颈外科学》中SOM诊断标准[4];(2)单耳发病,年龄≥18岁;(3)无鼓膜穿刺术禁忌证;(4)知情同意本研究。排除标准:(1)合并严重全身感染性疾病;(2)合并恶性肿瘤疾病;(3)鼻中隔严重偏曲影响通气;(4)对研究已知药物成分过敏。
1.3 方法 入院后均行内窥镜下鼓膜穿刺术,操作如下:常规消毒、表皮麻醉,将7号穿刺长针头与1ml注射器连接,主治医左手持内窥镜,准确进入间隙内;内镜下观察耳内情况,沿患耳骨膜前下方较低位置穿刺进入耳腔;缓慢回抽注射器,将带气泡液吸出,并于积液抽吸净后将针头拔出。在此基础上,两组均予以药物注入耳腔:(1)对照组注入适量氨溴索(成都百裕制药股份有限公司,国药准字H20113116)并充分冲洗;(2)观察组注入适量醋酸泼尼松龙(扬州制药有限公司,国药准字H32022728)+α-糜蛋白酶(吉林省辉南长龙生化药业股份有限公司,国药准字H22023479)混合液,轻按压耳屏数次,至咽部觉有苦味。7d后复查,未痊愈者再行同法治疗,但不可超过3次(即7d为1个疗程,最多治疗3个疗程),于3个疗程后评价临床疗效。治疗期间两组均给予抗生素治疗。
1.4 观察指标 (1)临床疗效。(2)生活质量。治疗后随访3个月,以慢性耳病调查量表(CCES)及世界卫生组织生活质量量表(WHOQOL-100)评估两组治疗前及治疗3个月后生活质量,分值越高越好[5-6]。
1.5 疗效评定标准 拟定疗效为痊愈、显效、无效,总有效率=(痊愈+显效)/总例数×100%。症状消失,电测听气导听阀≤20dB,鼓室内积液吸收,显示A型鼓室图为痊愈;症状显著改善,电测听气导听阀升高10~15dB,显示C型鼓室图或C型转A型为显效;症状无明显改善,电测听气导听阀升高<5dB,声导抗图无改变为无效[4]。
2 结果
2.1 临床疗效 观察组治疗总有效率为95.24%,高于对照组的78.57%(P<0.05),见表1。

表1 两组临床疗效比较〔n(%)〕
注:两组总有效率比较,χ2=5.126,P=0.024。
2.2 生活质量 治疗前两组CCES及WHOQOL-100评分比较差异无统计学意义(P>0.05);治疗3个月后两组CCES及WHOQOL-100评分较治疗前提高(P<0.05),且观察组高于对照组(P<0.05),见表2。
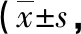
表2 两组治疗前及治疗3个月后CCES及WHOQOL-100评分比较分)
3 讨论
及早清除中耳积液、改善中耳通气引流对缓解SOM患者耳胀、耳鸣及听力减退等临床症状、降低不可逆性失聪等不良事件发生风险至关重要。而鼓膜穿刺术是清除中耳积液最有效、最快速的治疗手段,尤其随近年耳内窥镜技术在临床得以广泛应用,耳内窥镜辅助下的鼓膜穿刺术,避免了肉眼下操作的盲目性及损伤中耳结构的可能,使得穿刺准确性及安全性得以显著提升,得到临床广泛认可。
此外,临床发现,单纯行鼓膜穿刺术虽可有效清除中耳积液,但难以解决炎性病因,进而导致治疗效果不佳,且疾病复发率高,故多主张穿刺后联合耳腔注入药物治疗[7]。目前,耳内窥镜下鼓膜穿刺术后联合药物治疗的临床疗效已得到证实,但对于选择何种药物以进一步提升疗效一直是临床研究的重点课题。以往临床多采用氨溴索,本品属黏液溶解剂,可有效降低分泌物黏度,增强纤毛传输作用,促进中耳积液排出,同时其利于咽鼓管开放,可改善通气与引流。但近年临床实践发现,部分患者行氨溴索耳腔内注入治疗无法获益,进而不利于预后及生活质量改善,因此鼓膜穿刺术后注入灌洗药物面临着新的选择[8]。本文尝试以醋酸泼尼松龙与α-糜蛋白酶用于耳内窥镜下鼓膜穿刺术后治疗SOM,结果显示,其临床总有效率高于对照组(P<0.05),提示上述治疗方案较氨溴索联合鼓膜穿刺术更为有效,进而利于疾病转归。醋酸泼尼松龙作为肾上腺皮质激素,局部应用可有效增强血管张力,并降低其通透性,进而减少渗出及充血,达到抗水肿及抗炎的作用。α-糜蛋白酶具有分解肽链的作用,故可分解鼓室内黏稠分泌物,进而利于减少粘连,便于引流,促进中耳积液清除干净,联合醋酸泼尼松龙起协同作用,使疗效得以进一步提升。本文结果还显示,治疗3个月后观察组CCES及WHOQOL-100评分高于对照组(P<0.05),提示醋酸泼尼松龙与α-糜蛋白酶混合液联合耳内窥镜下鼓膜穿刺术对改善SOM患者生活质量具有积极作用。SOM听力减退、耳痛等临床症状对其日常生活活动造成明显不良影响,进而导致其生活质量显著下降,而上述联合治疗方案疗效显著,使患者中耳炎症状得以显著缓解,减轻疾病症状对其日常生活的影响,故生活质量改善更为明显。综上,醋酸泼尼松龙与α-糜蛋白酶混合液联合耳内窥镜下鼓膜穿刺术治疗SOM疗效显著,有利于改善中耳炎症状及患者生活质量。
