慢性便秘患者中医辨证治疗观察
2018-10-21北京中医药大学东直门医院100700于丽
北京中医药大学东直门医院(100700)于丽
便秘既是可见于其他疾病伴发的一个症状,又可以是单独的一个病症,病程超过6个月以上者为慢性便秘(Chronic constipation,CC)。
1 基本资料
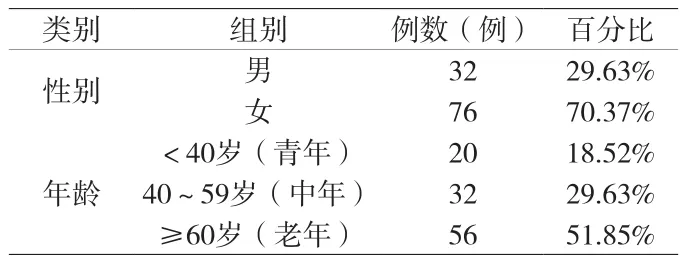
108例研究对象基本资料见附表。慢性便秘严重影响患者的生活质量,108例患者中,女性为主,发病年龄以中老年为主,男女比例1∶2.38,这与女性生理结构,如直肠阴道隔,以及女性患者经历孕产等因素有关,因此女性较男性更易发生便秘。从年龄的分布可以体现出便秘发病率随年龄的增加而升高,中老年患者占整个便秘群体的81.48%,可见年龄是便秘发病率的重要因素。
2 病因病机
自秦汉起至明清时期,各医家对便秘的认识日渐完善,历代医家对便秘病因病机的认识已十分丰富。秦汉时期,《内经》中提出导致便秘的病因主要有寒、热、湿、邪。《内经》认为,便秘与大肠、脾、胃、肾、肝、小肠密切相关。中焦脾胃气机以下为顺,若气机上逆,致糟粕停留,大便秘结。张仲景《金匮要略》认为胃热过度,制约脾之传输津液功能,致使肠道津液损耗,肠道干涩失润,引起便秘。“肾恶燥”,燥伤肾水,津液亏虚,则小便少,大便干,排出不畅。《灵枢·杂病》提出肝经病变可导致便秘,膀胱之热移小肠,热结肠道,亦可致“鬲肠不便”,大便干燥难排。古代文献中的“脾约”、“燥结”、“秘结”等均指便秘。
2.1 病因 便秘主要由于大肠蠕动功能失调,粪便在肠道内滞留过久,水分被过度吸收后粪便过于干燥、坚硬所致。108位慢性便秘患者病程较长,发生的病因多种多样,主要有以下几个方面。
2.1.1 不良生活习惯 进食过少或所进食物缺乏粗纤维和水分,对结肠运动的刺激减少,影响肠蠕动,造成便秘。饮食辛辣刺激性食物及饮酒过多,助火伤津,使肠道内津液缺乏而生便秘,又称为热秘;恣食生冷食物积结胃肠,寒凝气滞,肠道传送无力,大便排出艰难,为冷秘。久坐不活动,辅助排便的肠肌收缩力下降,造成结肠便秘。或经常未按时排便使积粪在肠道内时间过久,粪便中所含水分被吸收而变得干燥,排出困难。
2.1.2 心理障碍及精神紧张 108位患者中,32位有明显焦虑、抑郁、偏执、强迫等症状。患者因情志失和、忧愁思虑过度,致气机郁滞,大肠传导失职,糟粕内停,而成秘结,大便难以排出,又称为气秘。林征等[1]对功能性便秘,与社会、心理、行为状况调查结果显示,长期抑郁、焦虑、精神紧张等因素可影响排便机制中的神经反射,使分布在肠壁上的副交感神经作用减弱,肠道腺体分泌功能降低,引起功能性便秘。
2.1.3 消化道及肠道疾病 肠炎、痢疾等疾病,在恢复期肠黏膜敏感性减弱,腹泻后容易引起便秘。肠道狭窄,可阻碍肠内容物推进,造成便秘。结肠神经、肌肉发生病变,致排便反射障碍或肠壁平滑肌痉挛,影响排便动力,引发便秘。肛门、直肠疾病,如痔疮、肛裂、肛周脓肿、肛瘘等,患者因疼痛惧怕排便,有意识地隐忍便意,从而导致便秘。肛门、直肠病变,如直肠前膨出、耻骨直肠肌肥厚等,引起出口梗阻性便秘。
附表 患者基本资料
2.1.4 其他疾病及因素 长期慢性消耗性疾病、长期卧床、年老体衰、肥胖妊娠、妇女多产后未能充分休息等,分别致营养不良、排便肛肌无力,胃肠功能减弱、结肠反射变慢,腹腔及盆腔肌肉乏力、肛门内外括约肌松弛、大肠皮层无足够产生排便反射的感觉冲动,体内分泌大量孕激素引起胃肠道肌张力减弱、肠蠕动减慢,产后亡血伤津、肠道失润、气虚无力推送大便及提肛肌衰弱无力排便,均可导致便秘,又称为虚秘。时间久、治疗不及时,形成慢性便秘。
2.1.5 药物因素 铝抗酸剂、铁剂、阿片类药、抗抑郁药、抗帕金森病药、钙通道拮抗剂、利尿剂、抗组胺药等。
2.1.6 依赖服用泻剂及灌肠 经常服用强泻剂及灌肠等,形成依赖,造成直肠反射敏感性下降,肠功能紊乱。引起泻药性便秘或直肠性便秘。
2.2 病机 总结从古至今的便秘病因,大致有:饮食伤、情志伤、病后产后体质虚、年老体衰、外邪侵犯等,这些内因、外因使人体胃肠积热,气机阻滞,阴寒积滞,气血阴阳不足导致大肠传导功能失常。导致便秘有以下几方面:偏嗜肥甘厚腻辛辣刺激性食品,损伤脾胃,气滞肠壅,化热伤津,大便干结;恣食生冷,致阴寒凝滞,胃肠传导失司,造成便秘。忧愁思虑过度,情志刺激超出个体正常反应能力,造成阴阳失调,气机逆乱,气血运行受损,影响脏腑生理功能,肠失濡养,糟粕内停。病后体弱,年老体衰,导致气血津液亏虚,气虚则大肠传送无力,血虚则津枯肠道失润,造成推动无力及肠道失去濡润,发生便秘。外感热邪,邪热入里,致肠胃燥热,耗伤津液,引起大便干燥;外感寒邪,致阴寒内盛,凝滞肠胃而成冷秘,津液不通,大肠气机郁滞,通降不利,引起便秘。
108位慢性便秘患者分别有阴虚津亏、脾虚气陷、气阴两虚、脾胃气虚、血虚肠燥、气机凝滞、气血两虚、肺脾气虚、脾肾阳虚。主要包括:阴虚、阳虚、气虚、血虚。慢性便秘患者病机以本虚为主,病位在大肠,与脾、胃、肺、肝、肾等脏腑有关。以补脾益气、益气养阴、养血补血、行气导滞为主治疗慢性便秘。
3 辨证论治
3.1 古代医家辨证治疗便秘 中医治病是运用八纲辨证、脏腑辨证、气血津液、六经辨证,结合病因、病机进行分析,对症治疗。张仲景治疗慢性便秘是根据寒、热、虚、实不通的病机,开创了苦寒峻下、温里泻下、养阴润下、理气通下治法,为后世医家确立了治疗便秘的基本原则。孙思邈在《备急千金要方》[2]中,以温脾汤治疗脾胃虚寒、积滞内阻而导致的冷机便秘。《严氏济生方》[3]将便秘分成五秘,提出以润治燥,以滑治涩,以通治秘,以温利治寒。张景岳首创济川煎方,此方主温肾益精以润肠通便,适用于肾虚而大便秘结者,至今仍为临床广泛应用。古代医家在辨证施治,予内服药物治疗之外,还有外用方法,张仲景首创了肛门栓药润滑助便法,晋代葛洪发明了灌肠术。
3.2 现代中医治疗便秘
3.2.1 内治法 路志正[4]教授认为便秘根本原因在于脾胃,总结出以调理脾胃为核心治疗便秘六法:健脾和胃法,健脾祛湿法,健脾益气养血法,温中健脾法,疏肝健脾法,芳化湿浊法,治疗慢性便秘收效甚显。
3.2.2 中成药治疗便秘 根据临床症状进行辨证,口服合适的中成药物润肠通便。如虚证便秘可用五仁丸;气虚型便秘可用补中益气丸;血虚型便秘可用归脾丸;气血两虚型便秘可用人参归脾丸;阴虚型便秘可用六味地黄丸;阳虚型便秘可用金匮肾气丸;气阴两虚型便秘需口服生脉饮。
3.2.3 中医特色治疗便秘:①针灸:针刺天枢、脾俞、胃俞、大肠俞、足三里等穴,刺激肠道蠕动。针灸可以起到双向调节的作用,通过刺激穴位激发机体的生理调节机制,使患者脏腑阴阳达到平衡,肠道肌肉肌群平衡,也就是说收缩肌群和舒张肌群协调,而达到治疗便秘的目的。②穴位按压:取神厥穴(肚脐窝处),手指按压2~3min,如有局部的麻、胀、或明显便意感时,继续按压30s后即可排便。每日2~3次。③穴位贴敷:通过药物对穴位的刺激,达到温经通络、行气活血、调节脏腑功能,从而达到扶正祛邪,治疗慢性便秘的目的。常取神厥、气海、大肠俞等穴,将药膏置于敷料中央,敷于所选穴位处,一般12小时更换一次。④耳穴压丸:取交感、直肠、大肠、肝、脾、皮质下、内分泌、三焦穴,将王不留行籽用0.6cm×0.6cm小方块胶布固定在穴位上,按压耳穴压丸处1~2min,每日2~3次,至耳廓有发红、酸胀感。每次用一侧耳廓,双侧交替使用,三日更换一次。
3.2.4 培养良好生活习惯 健康合理的膳食,积极适量的运动,定时排便的习惯,以及保持心情舒畅,有助于慢性便秘患者缓解症状。①调整饮食:适量增加饮水量及食物中粗纤维素的含量,每日饮水1500ml,多食蔬菜、瓜果、杂粮等富含粗纤维的食物,如芹菜、红薯、玉米等,从而促进肠蠕动,利于排便。②腹部按摩:取站姿,双手叠加自腹部右侧、上部、左侧、下部,顺结肠走行方向作环形按揉30~50次,刺激肠蠕动,帮助排便。③适当运动:腹肌的锻炼有利于刺激胃肠蠕动,还可以抑制结肠肌间神经元的退化,提高排便辅助肌肉的收缩力,促进排便。每日做提肛肌锻炼:在排便后或睡前,取平卧位、坐位、或站立位做深呼吸运动,有意识的向上提升肛门,然后放松,再收缩,每日2次,每次20下;练习恰当会有腹部及肛门温热的感觉,起到协调肛门括约肌的舒缩性,利于排便。④认知疗法:重度便秘患者常有焦虑甚至抑郁等心理因素或障碍的表现,应予以认知疗法,使患者消除紧张情绪。调整心理状态,保持乐观情绪,平时宜多听柔美的音乐,心胸豁达,养成养花、养鸟、养鱼等习惯陶冶情操,积极配合治疗,良好的心态有助于建立正常的排便反射。⑤培养良好的排便习惯:每天按时排便,让机体形成一个生物钟,到时间自然会有排便感觉,有便意应立即排便,抑制排便,会减弱排便反射。晨起及餐后结肠活动最为活跃,因此慢性便秘患者宜在早晨醒来和餐后排便为佳,每次时间不应超过5分钟。
4 结果
1 0 8位慢性便秘患者显效8 7人(80.56%),有效21人(19.44%),总有效率(100%)。
5 讨论
排便是一种多系统参与,受多种因素影响的复杂的生理过程。慢性便秘是一种病因多样、病程较长、病理机制较复杂的疾病,治疗上不能只注重局部症状,应从整体出发、审证求因,进行辨证治疗。治疗慢性便秘不拘泥于通便,而要善于寻找病因,消除病因,符合中医治病求本之原则,耐心调治才能药到病除。便秘患者多虚少实,虚实夹杂,中老年人群便秘发病率较高,治疗上标本兼治、重视脾胃、调和气血,突出中医“同病异治”的特点。108位慢性便秘患者经过临床治疗,病情稳定,症状改善较多,效果良好。
