延伸护理在小儿急性感染性喉炎雾化吸入治疗中的临床效果探讨
2018-05-21田占伟
田占伟
雾化吸入疗法指以较快的速度将喉部炎性充血性水肿解除,途径为将药物吸入,进而将气道开放,促进通气量的增加,在对急性感染性喉炎进行治疗与抢救的过程中发挥着积极的作用[1]。小儿急性感染性喉炎在临床较为常见,起病急、病情发展快,通常情况下,小儿急诊就诊的原因为一定程度吸入性呼吸困难[2]。本研究探讨了进行雾化吸入治疗的小儿急性感染性喉炎实施常规护理与常规护理基础上延伸护理的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
随机选取2015年7月—2017年6月我院收治的小儿急性感染性喉炎患儿600例,纳入标准:所有患儿均经临床表现及实验室检查确诊为小儿急性感染性喉炎,均接受雾化吸入治疗,均知情同意;排除标准:将无法有效配合研究等患儿排除在外。依据护理方法将这些患儿分为常规护理组(n=300)和常规护理基础上延伸护理组(n=300)两组。延伸护理组患儿中男性280例,女性20例,年龄1~4岁,平均(1.4±0.2)岁;病程1~12 h,平均(3.4±0.5)h。在喉梗阻分度方面,263例为Ⅰ度,37例为Ⅱ度。常规护理组患儿中男性278例,女性22例,年龄1~4岁,平均(1.6±0.4)岁;病程2~12 h,平均(3.6±0.4)h。在喉梗阻分度方面,260例为Ⅰ度,40例为Ⅱ度。两组患儿的一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
常规护理组患儿接受常规护理:(1)雾化吸入前宣教。在用物准备及雾化过程中,用家长最易接受的语言方式将小儿相关疾病知识、所用药物作用、吸入装置的准确使用方法、吸雾过程中注意事项及家长配合要点等对患儿家长进行宣教,取得家长的配合,减少家长的焦虑;(2)病情观察。雾化吸入过程中护士集中操作,减少刺激,保持患儿安静,如果患儿有口唇发绀、呼吸急促等发生,则第一时间将治疗停止,必要的情况下让患儿吸氧,为患儿吸痰,向临床医生及时汇报。如果患儿有过度换气或咳嗽等发生,则将面罩拿开让患儿轻松呼吸几次,待患儿无不适感后再继续吸入。严密监测患儿体温,出现高热及时通知医生,遵医嘱给予药物降温及物理降温;(3)雾化后宣教与指导。雾化后协助家长对吸入糖皮质激素类药物的患儿口腔进行清洁,并用通俗易懂的语言告知家长目的。同时告知家长雾化吸入装置清洗、保存注意事项及病情观察要点,如病情发生变化及时就诊。如果患儿将糖皮质激素类药物吸入,则在吸入后让其用水对口腔进行清洁,或用清水漱口,从而严格避免药物残留在口腔内引发真菌性口腔炎的现象。延续护理组患儿接受在常规护理基础上延续护理,具体操作为:(1)建立微信群。包括:询问病情、答疑、健康指导等等;(2)电话跟踪随访。包括:居家护理、疾病预防、活动注意事项、饮食、病情观察等方面;(3)针对在家吸雾的患儿可入户指导操作及相关宣教。
1.3 观察指标
护理前后分别对两组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难等临床体征进行评分,患儿的体征随着评分的降低而缓解。同时,对其消失时间进行观察和记录。此外,统计两组患儿的复发情况。
1.4 疗效评定标准
如果护理后患儿的声嘶、咳嗽、呼吸困难等均在极大程度上改善或基本消失或完全消失,则评定为显效;如果护理后患儿的声嘶、咳嗽、呼吸困难等均在一定程度上减轻,则评定为好转;如果治疗后患儿的声嘶、咳嗽、呼吸困难等均没有减轻或加重,则评定为无效[3]。
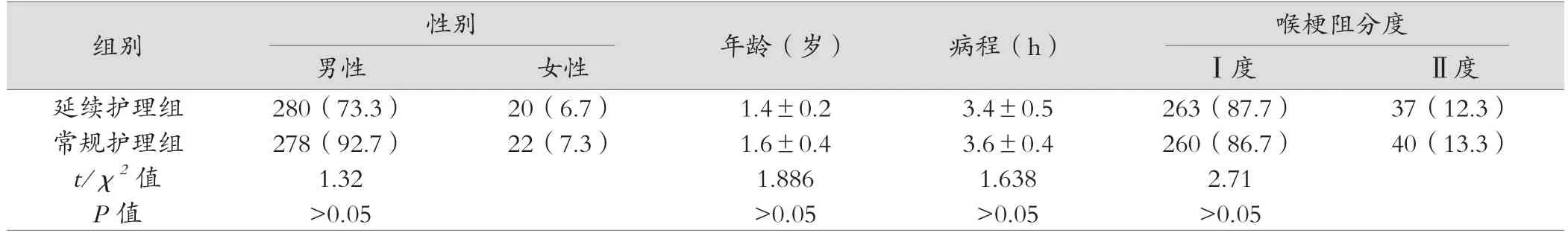
表1 两组患儿的一般资料比较
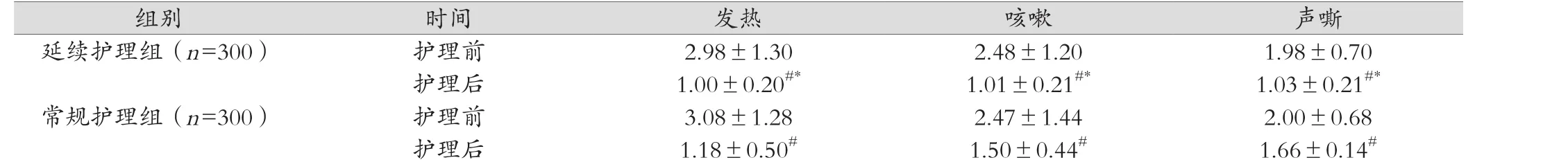
表2 两组患儿护理前后的各临床体征评分变化情况比较(分, x ±s)
续表2 两组患儿护理前后的各临床体征评分变化情况比较

续表2 两组患儿护理前后的各临床体征评分变化情况比较
注:与同组护理前比较,#P<0.05;与常规护理组比较,*P<0.05
时间 喘息 喘鸣音 呼吸困难组别延续护理组(n=300) 护理前 2.58±2.20 3.90±1.20 2.00±0.68护理后 0.88±0.16#* 0.84±0.17#* 0.66±0.10#*常规护理组(n=300) 护理前 2.78±1.88 3.67±1.34 1.98±0.78护理后 1.32±0.43# 1.26±0.28# 0.88±0.13#
表3 两组患儿的各临床体征消失时间比较
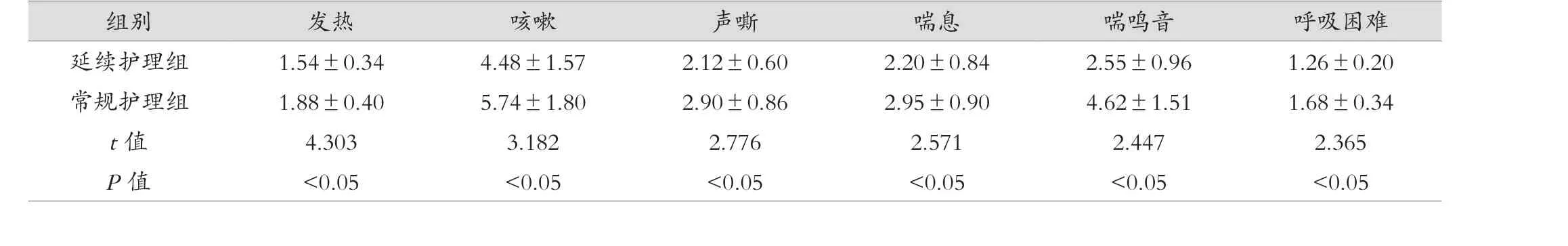
表3 两组患儿的各临床体征消失时间比较
组别 发热 咳嗽 声嘶 喘息 喘鸣音 呼吸困难延续护理组 1.54±0.34 4.48±1.57 2.12±0.60 2.20±0.84 2.55±0.96 1.26±0.20常规护理组 1.88±0.40 5.74±1.80 2.90±0.86 2.95±0.90 4.62±1.51 1.68±0.34 t值 4.303 3.182 2.776 2.571 2.447 2.365 P值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05

表4 两组患儿的临床疗效及复发情况比较[n(%)]
1.5 统计学分析
计数资料用率表示,用χ2检验;计量资料用(表示,用t检验,采用SPSS 21.0,检验水准α=0.05。
2 结果
2.1 两组患儿的一般资料比较
两组患儿的一般资料比较差异均无统计学意义(P>0.05),具体见表1。
2.2 两组患儿护理前后的各临床体征评分变化情况比较
护理前两组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分之间的差异均不显著(P>0.05),护理后和常规护理组相比,延续护理组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分均显著较低(P<0.05);和护理前相比,护理后两组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分均显著较低(P<0.05),具体见表2。
2.3 两组患儿的各临床体征消失时间比较
延续护理组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难消失时间均显著短于常规护理组(P<0.05),具体见表3。
2.4 两组患儿的临床疗效及复发情况比较
延续护理组患儿治疗的总有效率98.0%(294/300)显著高于常规护理组90.7%(272/300)(P<0.05),复发率0.7%(2/300)显著低于常规护理组4.3%(13/300)(P<0.05),具体见表4。
3 讨论
雾化吸入药物能够对黏膜血管进行收缩,将黏膜水肿消除,对支气管平滑肌进行松弛,以较快的速度将喉腔狭窄解除,具有较快的作用速度、较高的效率、极为简便的应用、较小的痛苦[4-8]。本研究结果表明,护理前两组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分之间的差异均不显著(P>0.05),护理后和常规护理组相比,延续护理组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分均显著较低(P<0.05);和护理前相比,护理后两组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难评分均显著较低(P<0.05)。延续护理组患儿的发热、咳嗽、声嘶、喘息、喘鸣音、呼吸困难消失时间均显著短于常规护理组(P<0.05)。延续护理组患儿治疗的总有效率98.0%(294/300)显著高于常规护理组90.7%(272/300)(P<0.05),复发率0.7%(2/300)显著低于常规护理组4.3%(13/300)(P<0.05),说明进行雾化吸入治疗小儿急性感染性喉炎实施延伸护理的临床效果好,值得推广。
[1] 黄丽萍. 氧气驱动雾化吸入在小儿喘憋性肺炎护理中的应用[J].数理医药学杂志,2015,28(8):1227-1228.
[2] 闵筱兰,莫祖春,范志华. 氧气驱动雾化吸入给药在PICU 的临床应用护理[J].护理实践与研究,2012,9(5):40-42.
[3] 王锦,季海娟. 氧气驱动雾化吸入治疗小儿呼吸系统疾病的临床研究[J].齐齐哈尔医学院学报,2015,36(2):204-205.
[4] 陈远山,胡传松,叶继斌. 氧气雾化器治疗慢阻肺的临床观察[J].临床论坛,2011,32(13):58-59.
[5] 潘心帝. 氧气驱动雾化吸入治疗小儿中重度急性喉炎的疗效观察[J].吉林医学,2015,36(9):1796.
[6] 徐小雅,江美芳,王永生,等. 氧气驱动雾化吸入联合无创呼吸机治疗在COPD 合并呼吸衰竭患者中的应用及护理[J].四川医学,2013,34(7):1099-1101.
[7] 孙淑贞,杨文东,李召芳. 氧气驱动雾化吸入治疗小儿支气管哮喘急性发作的临床疗效与护理对策[J].全科护理,2011,9(2):493-495.
[8] 吴湘明,冯勇军,曾春荣. 氧气驱动雾化吸入盐酸布地奈德治疗急性喉炎的疗效及安全性研究[J].检验医学与临床,2014,11(12):1644-1646.
