颅内前循环巨大动脉瘤的显微手术技巧
2017-08-31孙季冬蒋晓帆
孙季冬,饶 维,罗 鹏,林 伟,蒋晓帆
(空军军医大学第一附属医院神经外科,西安 710032;*通讯作者,E-mail:jiangxf@fmmu.edu.cn)
颅内前循环巨大动脉瘤的显微手术技巧
孙季冬,饶 维,罗 鹏,林 伟,蒋晓帆*
(空军军医大学第一附属医院神经外科,西安 710032;*通讯作者,E-mail:jiangxf@fmmu.edu.cn)
目的 探讨颅内前循环巨大动脉瘤的显微手术技巧。 方法 回顾性分析西京医院神经外科2013-09~2016-09显微手术治疗的14例颅内前循环巨大动脉瘤患者的临床资料,所有患者均为栓塞高风险病例,均行翼点入路,术中常规吲哚菁绿荧光造影监测手术效果,术后长期随访观察患者预后。 结果 14例前循环巨大动脉瘤患者均经翼点入路成功夹闭动脉瘤,格拉斯哥预后评分(GOS)良好12例(85.7%)、差1例(7.1%)、死亡1例(7.1%)。 结论 显微手术可有效夹闭颅内前循环巨大动脉瘤,对于特殊类型动脉瘤,需采用相应的特殊处理措施。
颅内动脉瘤; 巨大动脉瘤; 前循环; 显微外科手术
通常将直径超过2.5 cm的颅内动脉瘤称为巨大动脉瘤,颅内前循环巨大动脉瘤多位于颈内动脉、大脑前动脉和大脑中动脉,由于巨大动脉瘤显著的占位效应,显微手术中分离和显露瘤颈及载瘤动脉困难,且瘤体上经常有重要穿支血管的存在,其根本特性及其解剖复杂性使其成为神经外科医生最难解决的病变之一,而其不容乐观的自然转归又使得必须予以治疗。现将我们收治的14例颅内前循环巨大动脉瘤报告如下,探讨临床特征及显微手术技巧。
1 资料与方法
1.1 临床资料
收集西京医院神经外科2013-09~2016-09显微手术治疗的14例颅内前循环巨大囊状动脉瘤患者临床资料,均为介入栓塞高风险患者,其中男性6例(42.9%),女性8例(57.1%),年龄33-62岁不等,平均年龄(48.78±8.25)岁。以急性蛛网膜下隙出血(subarachnoid hemorrhage, SAH)起病者6例(42.9%),其中Hunt-Hess分级Ⅱ级3例(21.4%),Ⅲ级2例(14.3%),Ⅳ级1例(7.1%);未破裂动脉瘤8例(57.1%),其中因占位效应(包括头痛、头昏、视力视野受损、眼睑下垂、轻偏瘫)发病者6例(42.9%),缺血致头昏患者1例(7.1%),查体(因鼻窦炎行头颅CT)发现者1例(7.1%)。14例患者的具体临床资料情况见表1。
1.2 影像学检查
所有患者均行头颅CT、CTA及DSA检查,动脉瘤直径2.5-4.5 cm不等,平均直径(3.1±1.2)cm。其中颈内动脉床突段动脉瘤2例(14.3%),后交通动脉瘤2例(14.3%),大脑中动脉瘤7例(50%),前交通动脉瘤3例(21.4%)。本组病例中,合并钙化动脉瘤4例(28.6%);瘤内大量陈旧性血栓2例(14.3%),其中1例可见近载瘤动脉处新鲜血栓;多发动脉瘤1例(7.1%),为大脑中巨大动脉瘤(直径3.0 cm)合并前交通中型动脉瘤(直径0.7 cm)。
表1 颅内前循环巨大动脉瘤患者14例临床资料
Table 1 The clinical data of 14 patients with giant anterior circulation aneurysms
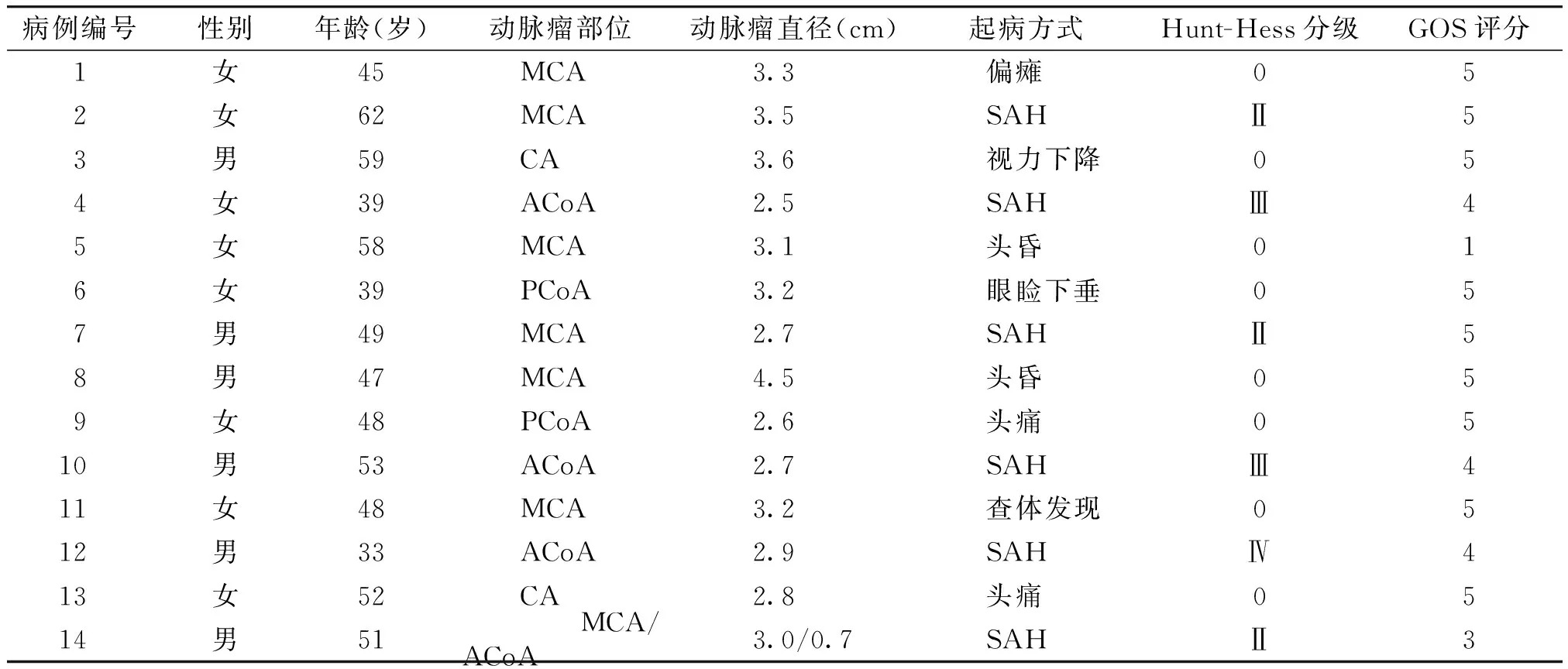
病例编号性别年龄(岁)动脉瘤部位动脉瘤直径(cm)起病方式Hunt-Hess分级GOS评分1女45 MCA 3.3 偏瘫052女62 MCA 3.5 SAHⅡ53男59 CA 3.6 视力下降054女39 ACoA 2.5 SAHⅢ45女58 MCA 3.1 头昏016女39 PCoA 3.2 眼睑下垂057男49 MCA 2.7 SAHⅡ58男47 MCA 4.5 头昏059女48 PCoA 2.6 头痛0510男53 ACoA 2.7 SAHⅢ411女48 MCA 3.2 查体发现0512男33 ACoA 2.9 SAHⅣ413女52 CA 2.8 头痛0514男51 MCA/ACoA 3.0/0.7 SAHⅡ3
CA:颈内动脉瘤;MCA:大脑中动脉瘤;ACoA:前交通动脉瘤;PCoA:后交通动脉瘤;SAH:蛛网膜下隙出血
1.3 手术方法
14例患者全部采用翼点入路,术中使用吲哚菁绿荧光血管造影确认夹闭是否完全。全部病例均采用载瘤动脉近端临时阻断技术,其中床突旁动脉瘤采用暴露同侧颈部的颈内动脉备用。临时阻断载瘤动脉供血后,如瘤体巨大影响载瘤动脉的显露,采用长针穿刺动脉瘤体抽吸瘤内血液,使瘤体张力降低后再行瘤夹塑形夹闭。若为血栓性动脉瘤,则夹闭瘤颈后切开动脉瘤体去除血栓。1例瘤壁钙化明显大脑中动脉瘤与周边粘连明显,夹闭造影显影部分,钙化部分无法切除。
1.4 术后处理及随访
手术后患者均被送入监护室密切观察生命体征,微量泵静脉注射尼莫地平预防血管痉挛,常规复查头颅CTA及DSA观察动脉瘤夹闭情况,出院后随访临床疗效(GOS评分)。
2 结果
2.1 患者结局及随访结果
随访14例,时间6-24个月,平均12.6个月,格拉斯哥预后评分(GOS)良好(4-5分)12例(85.7%)、差(2-3分)1例(7.1%)、死亡(1分)1例(7.1%)。1例右侧大脑中巨大动脉瘤合并前交通动脉瘤患者,夹闭术后再出血,行血肿清除并去骨瓣减压术,患者遗留左侧肢体偏瘫。1例因缺血致头昏而就诊的血栓性大脑中动脉瘤患者,术中切开动脉瘤体见大量陈旧性血栓,近载瘤动脉处可见新鲜血栓,术后患者出现大面积脑梗死,治疗无效死亡。
2.2 典型病例
患者,男性,47岁,主因“头昏伴走路如踩棉花感2余月”入院,外院行头颅CT示左侧颞叶巨大占位性病变,考虑肿瘤可能。入院专科查体无明显神经功能障碍。入院后行头颅DSA示左侧大脑中动脉巨大瘤体约4.1 cm×4.5 cm,近端血管受压明显变窄,远端血管未见显影(见图1)。翼点入路开颅手术夹闭治疗,术中见动脉瘤位于大脑中动脉M1-M2段,瘤体巨大无法分离周边结构,分别临时阻断载瘤动脉近、远心端,长针穿刺瘤体抽吸瘤体内血液,降低瘤体张力后夹闭瘤颈并切除瘤体。术后随访2年,患者恢复良好(GOS评分5分)。
3 讨论
就定义而言,如果颅内动脉瘤直径达到或超过2.5 cm就称为巨大动脉瘤[1,2],可见于颅内血管的任何部位[3,4],然而其分布与小动脉瘤稍有不同,据文献报道[5,6]约34%-67%的巨大颅内动脉瘤位于颈内动脉,11%-40%位于大脑前动脉和大脑中动脉,13%-56%位于椎动脉和基底动脉,即颅内前循环及后循环均常见,本文主要探讨颅内前循环巨大动脉瘤的临床特征及显微手术策略。
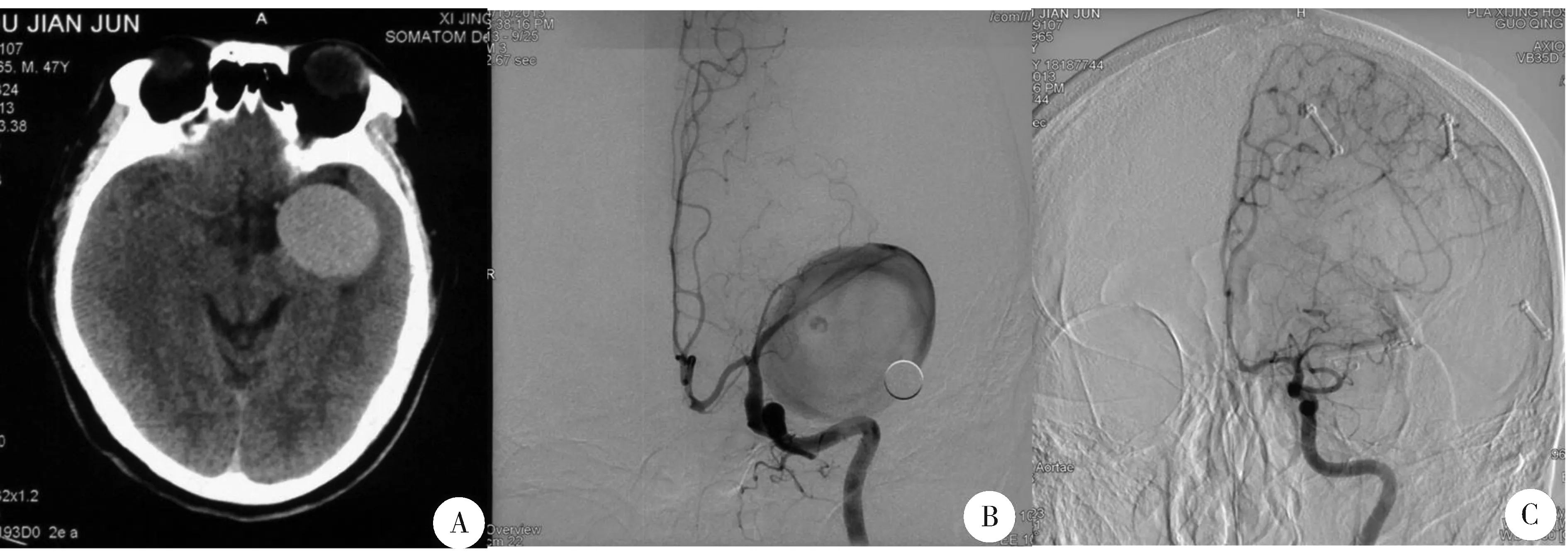
A.术前头颅CT轴位像可见左侧外侧裂区巨大占位,边缘光滑;B.术前DSA左侧颈内动脉正位像显示左侧大脑中动脉巨大动脉瘤,瘤体“盗血”致大脑中动脉远端未显影;C.术后DSA左侧颈内动脉正位像显示动脉瘤已完全消失图1 左侧大脑中巨大动脉瘤手术前后影像学资料Figure 1 Peri-operative images of the left giant middle cerebral artery
3.1 临床特征
颅内巨大动脉瘤可分为囊状动脉瘤、梭形动脉瘤及蛇形动脉瘤,常见三种临床表现,即缺血症状、进行性增长导致的占位效应及动脉瘤破裂出血[2]。颅内前循环巨大动脉瘤占位效应主要表现为头痛、视野视力缺损或眼外肌麻痹、轻偏瘫、癫痫等,部分血栓化的巨大动脉瘤有造成远端血管栓塞的危险,另外,巨大动脉瘤的年破裂率明显高于中小型动脉瘤,且一旦破裂常伴有更为严重的神经功能障碍。本组14例患者中,以SAH起病者6例(42.9%),因占位效应就诊者6例(50%),因动脉瘤巨大产生“盗血”现象致脑缺血1例(7.1%),1例(7.1%)患者因鼻窦炎检查头颅CT时发现颅内巨大动脉瘤。
3.2 影像学检查
高质量的DSA一直是影像学诊断颅内动脉瘤的“金标准”,可明确动脉瘤的位置、解剖、邻近血管、侧支循环、血流动力学及远端的脑灌注水平,还能发现多发动脉瘤,但DSA仅能显示瘤腔内的充盈情况,对瘤腔内有血栓的动脉瘤不能显示其真正大小,且有时巨大动脉瘤“盗血”现象不能很好地显示远端血管,从而造成远端血管闭塞的假象(见图1B)。头颅CT为诊断SAH的首选方法,并可以确切地显示动脉瘤的大小及有无钙化,CT脑血管成像(CTA)可精确地显示动脉瘤及其载瘤动脉,指导术中采用更有效、完善的手术方案。另外,头颅MRI的应用对于鉴别血栓性巨大动脉瘤具有重要意见[7],并可明确有无瘤周水肿[8]。
3.3 显微手术技巧
直接夹闭巨大动脉瘤,目前仍然是颅内巨大动脉瘤治疗的“金标准”,夹闭术中应能够充分显露动脉瘤起源、载瘤动脉血流及相关穿支动脉、临近的血管和周围神经结构,减少脑组织牵拉。瘤体巨大影响瘤颈或载瘤动脉近端显露时,可采用瘤体穿刺抽吸减压方式获得操作空间。术中需注意长时间的阻断应间断进行,并应将血压升至术前水平以上。夹闭瘤颈后需行吲哚菁绿荧光血管造影,必要时需要调整瘤夹至最佳位置。
对于一些特殊类型的巨大动脉瘤,除一般巨大动脉瘤常见的技术难度外,还应采取相对应的特殊处理措施:①对于床突旁巨大动脉瘤(本组有2例患者),术前常规暴露颈部颈内动脉以达到近端血管控制目的,对于磨除前床突骨质,有两种不同观点,即采用硬膜外还是硬膜内磨除前床突。硬膜外磨除前床突,完整的硬膜可减少动脉瘤在高速磨钻作业中破裂出血机会,同时硬膜外磨除快速、简便,而且避免骨粉末污染蛛网膜下腔[9];但反对者认为硬膜外磨除并不能在高速磨钻作业时提供安全保障,而且在动脉瘤侵蚀前床突时可能会出现意外[10]。本组2例患者均为硬膜内磨除前床突骨质并顺利夹闭动脉瘤,恢复良好。②颅内钙化型动脉瘤的手术处理:除一般巨大动脉瘤常见的技术难度外,还将遇到瘤壁软硬交界处薄弱的问题,且钙化瘤壁不易翻转,术中需尽量避免过度撕扯或牵拉钙化瘤壁,以免造成瘤壁或瘤颈撕裂致大出血。术前需结合CTA和DSA判断血流通道,选择角度放置瘤夹将瘤体排除在血流外即可,无需强求剪除钙化质硬瘤体。本组中有1例患者因鼻窦炎查头颅CT时发现大脑中动脉巨大钙化动脉瘤,术中钙化瘤壁明显,夹闭瘤颈完全隔离动脉瘤体于循环之外,术后复查CTA良好。③对于颅内血栓型巨大动脉瘤,因血栓机化变硬变韧而对周围组织产生压迫,术中动脉瘤体积难以缩小,瘤颈分离困难,需切开瘤壁剥离血栓方能良好地显露并夹闭瘤颈。瘤颈及瘤颈附近是否存在血栓对决定手术难易尤为重要,亦使手术导致的死亡率和致残率明显高于无血栓的动脉瘤[11]。如瘤颈部血栓存在,必须清除瘤颈部血栓后才能将其夹闭,否则反复放置和调整瘤夹的位置可能引起栓子脱落,导致严重的缺血性后果。本组有1例大脑中动脉瘤患者术中见瘤体内陈旧性血栓、瘤颈处新鲜血栓,虽切开瘤体完全清除血栓,术后仍出现大面积脑梗死致死亡。
另外,对于多发动脉瘤患者,根据术前头颅CT显示SAH位置、DSA显示动脉瘤体的不规则性,需判断并优先处理责任动脉瘤[12]。本组1例患者为大脑中巨大动脉瘤合并前交通中型动脉瘤,根据CT及DSA特点判断前交通动脉瘤为责任动脉瘤,优先夹闭前交通动脉瘤。
目前,术中微多普勒、电生理监测及神经内镜辅助技术的高速发展,对于显微手术的辅助意义非凡[13],另外,显微外科与血管内介入治疗相结合,应是今后解决颅内巨大动脉瘤的主要方向。
[1] Malhotra A, Westesson PL. Giant intracranial aneurysm[J]. Pediatr Radiol, 2008, 38(8): 915.
[2] Lonjon M, Pennes F, Sedat J,etal. Epidemiology, genetic, natural history and clinical presentation of giant cerebral aneurysms[J]. Neurochirurgie, 2015, 61(6): 361-365.
[3] Rizvi AA, Brennan JR. Giant Intracranial Aneurysm Masquerading in the sella[J]. Am J Med Sci, 2016, 351(1): 119.
[4] Dengler J, Maldaner N, Glasker S,etal. Outcome of surgical or endovascular treatment of giant intracranial aneurysms, with emphasis on age, aneurysm location, and unruptured aneuryms-a systematic review and meta-analysis[J]. Cerebrovasc Dis, 2016, 41(3-4): 187-198.
[5] Scozzafava J, Sutherland G. Giant intracranial aneurysm[J]. CMAJ, 2011, 183(9): E604.
[6] Dengler J, Heuschmann PU, Endres M,etal. The rationale and design of the giant intracranial aneurysm registry: a retrospective and prospective study[J]. Int J Stroke, 2011, 6(3): 266-270.
[7] Teng MM, Nasir Qadri SM, Luo CB,etal. MR imaging of giant intracranial aneurysm[J]. J Clin Neurosci,2003,10(4):460-464.
[8] Dengler J, Maldaner N, Bijlenga P,etal. Perianeurysmal edema in giant intracranial aneurysms in relation to aneurysm location, size, and partial thrombosis[J].J Neurosurg, 2015, 123(2): 446-452.
[9] Xu BN, Sun ZH, Romani R,etal. Microsurgical management of large and giant paraclinoid aneurysms[J]. World Neurosurg, 2010, 73(3): 137-146; discussion e117, e119.
[10] Nakao S, Kikuchi H, Takahashi N. Successful clipping of carotid-ophthalmic aneurysms through a contralateral pterional approach. Report of two cases[J]. J Neurosurg, 1981, 54(4): 532-536.
[11] Kooshkabadi A, Jankowitz B, Choi PA,etal. Thrombosis and spontaneous recanalization of a giant intracranial aneurysm: diagnostic and management pearls in a pediatric patient[J]. J Neurosurg Pediatr, 2015, 15(1): 78-81.
[12] Okuyama T, Sasamori Y, Takahashi H,etal. Study of multiple cerebral aneurysms comprised of both ruptured and unruptured aneurysm-an analysis of incidence rate with respect to site and size[J]. No Shinkei Geka, 2004, 32(2): 121-125.
[13] Durand A, Penchet G, Thines L. Intraoperative monitoring by imaging and electrophysiological techniques during giant intracranial aneurysm surgery[J].Neurochirurgie, 2016, 62(1): 14-19.
Microsurgical strategy of giant intracranial aneurysms of the anterior circulation
SUN Jidong,RAO Wei,LUO Peng,LIN Wei,JIANG Xiaofan*
(DepartmentofNeurosurgery,FirstAffiliatedHospitalofAirForceMilitaryMedicalUniversity,Xi’an710032,China;;*Correspondingauthor,E-mail:jiangxf@fmmu.edu.cn)
ObjectiveTo investigate the microsurgical technique of giant intracranial aneurysms of the anterior circulation.MethodsThe clinical data of 14 patients with giant anterior circulation aneurysms in the Department of Neurosurgery in Xijing Hospital were analyzed retrospectively from September 2013 to September 2016. All the patients showed a high risk to receive embolization. They were operated through the pterional approach and monitored routinely with intra-operative indocyanine green angiography. The prognosis was observed after surgery for a long-term follow-up.ResultsAll 14 patients were successfully clipped through the pterional approach. Of the 14 patients,12(85.7%) had good GOS score, 1(7.1%) had poor GOS score, and 1(7.1%) died.ConclusionPatients with giant intracranial aneurysms of the anterior circulation can be effectively treated with microsurgery, and the special types of aneurysms should be treated by special methods.
intracranial aneurysm; giant aneurysm; anterior circulation; microsurgery
孙季冬,男,1984-12生,硕士,主治医师,E-mail:jdsun120@163.com
2017-03-29
R739.4
A
1007-6611(2017)08-0867-04
10.13753/j.issn.1007-6611.2017.08.024
