狼疮抗凝物质与非小细胞肺癌患者血液高凝状态及病情的关系
2017-06-28王倩钟益芳周颖
王倩 钟益芳 周颖
狼疮抗凝物质与非小细胞肺癌患者血液高凝状态及病情的关系
王倩 钟益芳 周颖
目的 观察非小细胞肺癌(NSCLC)患者血浆狼疮抗凝物质(LAC)水平,探讨LAC与患者血液高凝状态及病情进度的关系。方法 测定165例NSCLC患者、44例肺良性疾病患者和40例健康体检者血浆标准化LAC比值(NLR)、D-二聚体(D-D)、抗凝血酶(AT)、纤维蛋白原(FIB)和凝血因子VIII(FVIII∶C)水平,分析NLR与其余4者的相关性以及各指标对深静脉血栓(DVT)预测的价值,观察患者DVT发生率、肺癌转移率以及1年内病死率等指标。结果 NSCLC组NLR、D-D、FIB、FVIII∶C水平明显高于正常对照组和良性对照组,AT水平低于该两组(均P<0.01)。在总体和并发DVT的NSCLC中,NLR与D-D、FIB和FVIII∶C均呈高度正相关,与AT呈高度负相关(P<0.01);NLR预测DVT的ROC曲线下面积为0.911(95%CI:0.846~0.976),均高于其余指标,其灵敏度为80.6%,特异度为79.5%。有转移组、并发DVT组和1年内死亡组NLR分别高于无转移组、无并发DVT组和1年内存活组(均P<0.01)。NLR升高组肺癌转移率、DVT发生率和1年内病死率均高于NLR正常组(均P<0.05);1年内死亡组肿瘤转移率和DVT发生率均显著高于1年内存活组(P<0.05)。结论 LAC是评价小细胞肺癌患者血液高凝状态的敏感指标,并在病情评估和预后判断均有重要意义。
非小细胞肺癌 狼疮抗凝物质 高凝状态 病情
严重血栓性并发症是恶性肿瘤患者死亡的重要原因之一[1];恶性肿瘤患者血液高凝状态随病情进展而增强,从而使患者发生血栓的风险升高[2]。肺癌是死亡率极高的恶性肿瘤,肺癌患者比其他恶性肿瘤患者更易出现凝血异常,从而发生转移和复发[3]。因此,监测肺癌患者高凝状态对于防止血栓,形成及肿瘤转移或复发具有重要意义。狼疮抗凝物质(LAC)是一种抗磷脂抗体,可导致反复形成动、静脉血栓[4],但LAC在肺癌中的临床意义并不明确。由于非小细胞肺癌(NSCLC)比例占肺癌总体患者的85%以上[4]。因此,笔者通过观察NSCLC患者LAC及其他与血液凝固相关因子的水平,初步探讨LAC与肺癌患者高凝状态和病情进度的关系,现将结果报道如下。
1 对象和方法
1.1 对象 选取2013年5月至2014年9月在本院首次住院的NSCLC患者165例,男101例,女54例,年龄43~79(58.8±12.6)岁;包括鳞癌例59例,腺癌76例,大细胞癌20例;治疗前并发深静脉血栓(DVT)者45例,有远端或淋巴结转移者66例,1年内死亡者50例。所有NSCLC患者均经病理学确诊,DVT诊断符合2012年中华医学会制定的《深部静脉血栓形成的诊断和治疗指南》的诊断标准。排除标准:肝功能检查异常者、其他急慢性原发性疾病。选取肺良性疾病患者44例作为良性疾病组,男26例,女18例,年龄39~74 (56.3±13.7)岁;包括肺炎12例,肺结核5例,慢性支气管炎10例,肺结节8例,肺气肿5例,矽肺4例。另按照年龄、性别相匹配原则选取同期健康体检者40例作为正常对照组,男23例,女17例,年龄33~72(55.1± 14.9)岁。所有对象试验前均未发现服用影响凝血功能的药物。3组间性别和年龄比较差异均有无统计学意义(均P>0.05)。
1.2 仪器与试剂 采用CA7000型全自动血凝仪(日本SYSMEX公司)及配套D-二聚体(D-D)定量、纤维蛋白原(FIB)定量、抗凝血酶(AT)试剂、乏VIII因子(FVIII:C)血浆和APTT试剂(德国Siemens公司),LAC筛查和确诊试剂(西班牙沃芬集团IL公司)。
1.3方法 3组患者均于治疗前空腹采集静脉血2.7ml,以枸橼酸三钠1:9抗凝,以离心力1 500×g离心10min,分离血浆,以CA7000型全自动血凝仪测定LAC、D-D、FIB、AT和FVIII:C水平,LAC以活化部分凝血活酶时间方式测定。同时按以下公式计算标准化LAC比值(NLR):(患者筛查/正常对照筛查)/(患者确诊/正常对照确诊)。收集NSCLC患者临床资料,计算DVT发生率、肺癌转移率及12个月内病死率等指标。
1.4 统计学处理 应用SPSS17.0统计软件,计量资料以表示,多组间比较采用方差分析,组间两两比较采用SNK检验;两组间比较采用成组t检验,计数资料组间比较采用χ2检验,相关性分析采用Pearson直线相关,各指标对DVT的预测价值分析采用ROC曲线。
2 结果
2.1 3组NLR、D-D、AT、FIB和FVIII:C水平的比较 NSCLC组NLR、D-D、FIB、FVIII:C水平均明显高于正常对照组和良性疾病组,AT水平低于该两组(均P<0.01);良性疾病组D-D水平明显高于正常对照组(P<0.01),两组间其余指标比较差异无统计学意义(P>0.05)。NSCLC患者中有DVT者各指标水平均高于无DVT者(均P<0.01),而无DVT者NLR高于良性疾病组(P<0.01),其余指标间比较差异均无统计学意义(均P>0.05)。详见表1。

表1 3组NLR、D-D、AT、FIB和FVIII:C水平的比较
2.2 NSCLC患者NLR与各指标的相关性分析 NLCSC患者NLR水平与D-D、FIB和FVIII:C水平均呈正相关(r=0.808、0.716、0.558,均P<0.01),与AT呈负相关(r=-0.695,P<0.01)。在并发DVT的NSCLC患者中,NLR与D-D、FIB和FVIII:C水平均呈正相关(r=0.882、0.736、0.758,均P<0.01),与AT呈负相关(r=-0.815,P<0.01)。在未并发DVT患者中,NLR与D-D呈正相关(r=0.275,P<0.05),与其余指标均无相关性(均P> 0.05)。
2.3 各指标对DVT的预测价值分析 以NSCLC和良性肺疾病为基础的ROC曲线显示,NLR预测DVT的ROC曲线下面积为0.911(95%CI:0.846~0.976),均高于DD、AT、FIB和FVIII:C的曲线下面积。NLR预测DVT的临界值为1.21,灵敏度为80.6%(133/165),特异度为79.5%(35/44)。详见图1、表2。
2.4 不同临床情况NSCLC患者NLR水平的比较 有转移组、并发DVT组和1年内死亡组NLR分别高于无转移组、无DVT组和1年内存活组,差异均有统计学意义(均P<0.01)。见图2。
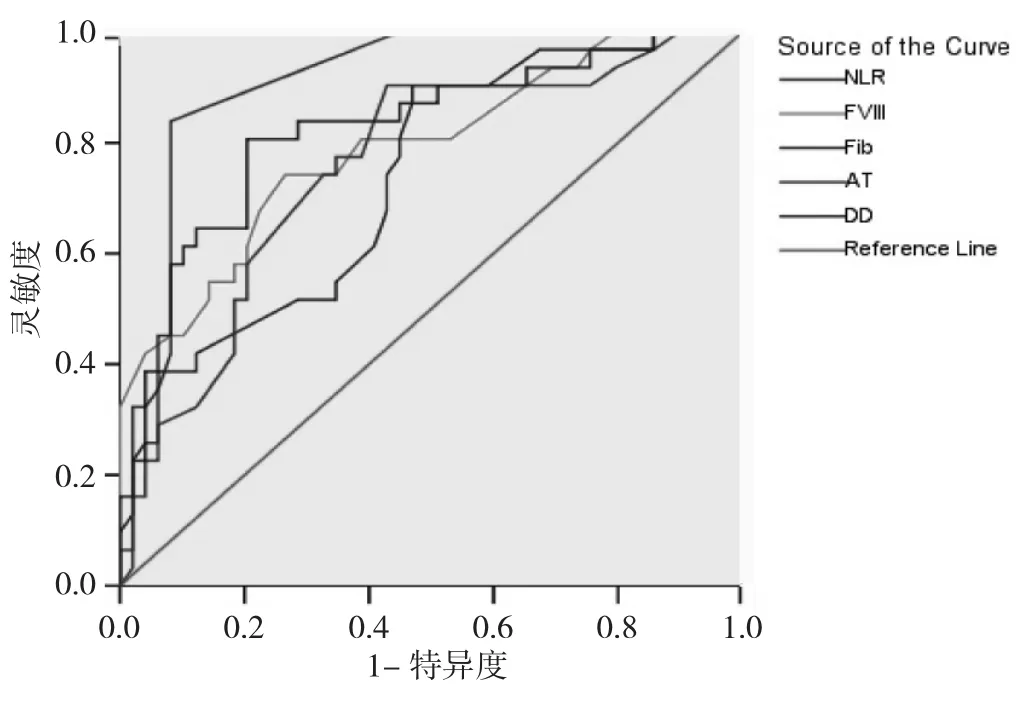
图1 各指标预测DVT的ROC曲线
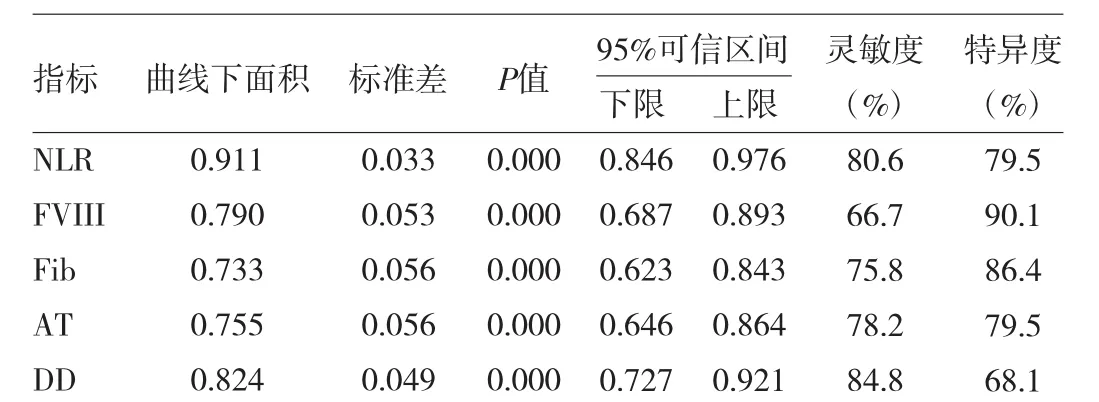
表2 各指标对DVT的预测价值分析
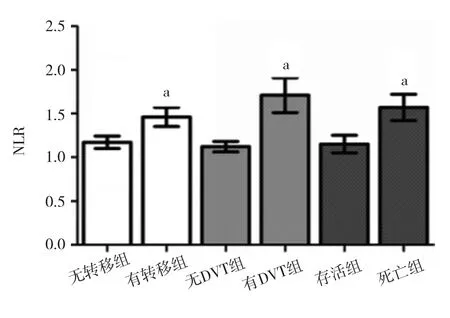
图2 不同临床情况NSCLC患者NLR水平的比较(与各对应组比较,*P<0.01)
2.5 NSCLC转移率、DVT发生率、病死率和NLR关系 NLR升高组肺癌转移率、DVT发生率和1年内病死率均明显高于NLR正常组(χ2=7.881,10.583、7.005,均P<0.05),详见表3。死亡组肺癌转移率和DVT发生率高于存活组(χ2=23.676、26.473,P<0.01),详见表4。
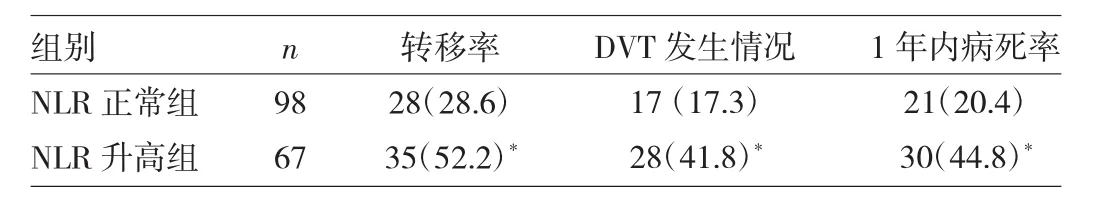
表3 NLR正常组与升高组肺癌转移率、DVT发生情况和病死率比较[例(%)]
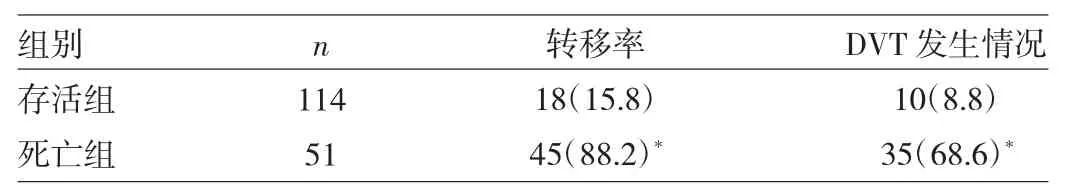
表4 1年内存活组与死亡组肺癌转移率和DVT发生情况比较[例(%)]
3 讨论
LAC在恶性肿瘤患者中有不同程度表达[5]。资料表明,磷脂酰乙醇胺(PE)能促进活化蛋白C(APC)的抗凝活性,而LAC可通过与APC竞争PE而干扰APC的抗凝作用,LAC还可导致血管内皮细胞损伤,从而使患者容易发生血栓[6]。肺癌患者因血液处于高凝状态而有利于血栓形成,而高凝状态或血栓形成既是疾病进展所致,也对病情发展有促进作用[7]。
D-D是凝血系统和纤溶激活的敏感而特异指标,是高凝状态的标志物之一[8];FIB和FVIII水平或活性增高是导致血液高凝状态的重要原因[9];而低水平AT是血液高凝状态和血栓形成的重要因素[10-11]。由于无法直接定量LAC水平,临床上一般以其可干扰需要磷脂参与的凝固试验,通过加入低滴度磷脂进行筛查、高滴度磷脂进行确诊,并采用筛查和确诊试验的凝固时间比值来表示LAC的水平,即NLR。本研究中,相对于健康体检者和良性疾病患者,D-D、FIB和FVIII:C水平均显著增高,而AT水平显著降低;这表明NSCLC患者凝血和纤溶活性明显增强,抗凝功能降低,血液处于高凝状态,具有明显的血栓前状态的表现,从而有发生血栓的风险,这与文献报道有一致性[12]。然而NLR也显著升高,并且总体上与D-D、FIB和FVIII:C水平呈高度正相关,与AT呈高度负相关;这表明NLR水平与NSCLC关系密切,而患者NLR水平增高同时伴随凝血与纤溶活性增加,抗凝活性降低,导致患者血液高凝状态程度明显升高,从而使血栓发生的危险显著增加;而血栓形成这提示NSCLC患者血液高凝状态除与肿瘤细胞释放促凝物质、炎性因子等有关外,LAC可能也起着重要作用。另外,结果显示,并发DVT的患者具有更高NLR水平同时伴更明显的凝血指标异常,而NLR与并发DVT患者各凝血指标相关性增高,在无DVT者中除与D-D外多无明显相关性,这进一步表明NLR可能与DVT形成有密切联系。因此,NSCLC患者LAC阳性提示血液呈高凝状态,可能成为促进患者血栓形成的重要原因。
恶性肿瘤凝血机制异常可表现为无症状的高凝状态、VTE(如DVT)、DIC、脑梗死等动脉血栓性事件以及出血等,其中DVT具有较高的发病率和复发率[1]。相对于其它恶性肿瘤,肺癌患者存在更明显的高凝状态,并且具有更高的复发转移和病死率,从而给治疗和预后判断带来很大困难[13]。恶性肿瘤凝血异常参与肿瘤转移机制,高凝状态或血栓形成对转移有促进作用[1,14];肺癌发生转移的患者更易发生凝血异常[15]。ROC分析曲线显示,相对于D-D、FIB、FVIII∶C和AT,NLR对DVT预测的诊断价值,并具有较高的灵敏度和特异度,这表明LAC不仅与NSCLC患者高凝状态有关,其对DVT的辅助诊断价值也高于常规的凝血指标,因而可能在肺癌患者血栓相关事件判断中具有更高价值。在本文中,相对于无转移者、无并发DVT和1年内存活患者,有转移、并发DVT和1年内死亡者NLR水平明显升高,表明肺癌是否转移、是否并发DVT和患者生存期长短与NLR水平有一定关系。而NLR升高患者其肺癌转移率、DVT发生率和1年内病死率均明显高于NLR正常的患者,更进一步表明NSCLC高水平LAC与患者较高的转移率、DVT发生率以及较短的生存期有关。血栓形成和肿瘤转移是肺癌患者死亡重要原因[16]。本文中NLR升高的患者生存期相对较短,这可能与较高的DVT发生率和肺癌转移率有关,而其可能原因是患者NLR水平升高与前述致血栓因素协同作用下,使患者呈现出更显著的高凝状态、更有利于血栓形成及肺癌转移,从而导致患者病情加剧而更容易死亡。因而LAC可作为反映NSCC患者病情的重要指标。
总之,LAC可作为评价NSCLC患者血液高凝状态的敏感指标,并对病情评估和预后判断均有重要意义。
[1] 寿玮龄,崔巍.恶性肿瘤出凝血异常机制[J].协和医学杂志,2012, 3(4):482-486.
[2]Radhakrishna G,Berridge D.Cancer-related venous thromboembolic disease:current management and areas of uncertainty[J]. Phlebology,2012,27(SUPPL2):53-60.
[3] Alok A Khorana,Gregory C Connolly.Assessing Risk of Venous Thromboembolism in the Patient With Cancer[J].Clin Oncol,2009, 27(29):4839-4847.
[4] Annan Tagalakis V,Levi D,Agulnik J S,et al.High risk of deep vein thrombosis in patients with non-small cell lung cancer:A Cohort study of493 patients[J].J Thorac Oncol,2007,2:729-734.
[5] Tincani A,Taraborelli M,Cattaneo R.Antiphospholipid antiodies and malignancies[J].Autoimmun Rev,2010,9(4):200-202.
[6] 杜志强,郝斌,曹文东,等.抗磷脂抗体促血栓形成的机制[J].中日友好医院学报,2011,25(4):244-246.
[7] 徐澄澄,付向宁.肺癌与高血凝状态的研究进展[J].中华肿瘤防治杂志,2010,17(10):790-794.
[8] Ay C,Dunkler D,Pirker R,et al.High d-dimer levels are associated with poor prognosis in cancer patients[J].Haematologia, 2012,97(8):1158-1164.
[9] Farrell D H.Fibrinogen as a novel marker of thrombotic disease [J].Clin Chem Lab Med,2012,50(11):1903-1909.
[10] Payne A B,Miller C H,Hooper W C,et al.High factor VIII,von Willebrand factor,and fibrinogen levels and risk of venous thromboembolism in blacks and whites[J].Ethn Di,2014,24(2): 169-174.
[11] 顾怡,傅启华.抗凝血酶研究进展[J].血栓与止血,2011,17(1):36-38.
[12] 李艳华,魏素菊,王俊艳,等.非小细胞肺癌患者凝血功能异常的相关因素与预后分析[J].中国肺癌杂志,2014,17(11):789-796.
[13] Tas F,Kilic L,Serilmez M,et al.Clinical and prognostic significance ofcoagulation assays in lung cancer[J].Respir Med,2013, 107(3):451-457.
[14] 邹丽芳,胡钧培.恶性肿瘤与止凝血功能[J].血栓与止血学杂志, 2008,14(2):83-85.
[15] 刘伟.血液高凝状态的研究进展[J].医学研究杂志,2007,36(4): 103-106.
[16] 刘小艳,许新华.恶性肿瘤与血液高凝状态的研究进展[J].广东医学, 2013,34(8):1295-1297.
Association of plasma lupus anticoagulant level with hypercoagulable status and disease progression in patients with non-small celllung cancer
WANG Qian,ZHONG YiFang,ZHOU Ying.Department of Laboratory,Lishui People's Hospital,Lishui 323000,China
Objective To investigate the association ofplasma lupus anticoagulant(LAC)levelwith hypercoagulable status and disease progression in patients with non-small cell lung cancer(NSCLC). Methods The plasma levels of normalized LAC ratio(NLR),D-dimer(D-D),antithrombin(AT).fibrinogen(FIB)and coagulating factor VIII were measured in 165 NSCLC patients, 44 patients with benign lung diseases,and 40 healthy volunteers.The incidence of DVT,lung cancer metastasis,and mortality within 1 year was observed.The correlation between NLR and other indicators,and the predicting value of above indicators for deep venous thrombosis (DVT)were analyzed. Results In NSCLC group,LAC,D-D,FIB and FVIII:C levels were significantly higher,AT level was significantly lower than those in healthy control group and benign lung disease group(P<0.01).In NSCLC patients,there was a positive correlation between NLR and D-D,FIB,or FVIII∶C levels,and negative correlation between NLR and ATlevel(P<0.01).The area ofROC curve ofNLR in predicting DVT was 0.911(95%CI:0.846-0.976),which was higher than that of other four indicators for DVT prediction.In metastatic cancer group,complicated DVT group,and fatal group,NLR was significantly higher than that in non-metastatic cancer,non-DVT,and survival patients within 1 year,respectively(P<0.01).The incidence of cancer metastasis,complicated DVT and mortality within 1 year was increased in patients with higher NLR(P<0.05). The incidence of metastasis and DVT in patients who died within 1 year was significantly higher than that in survival patients(P<0.05). Conclusion LAC is a sensitive indicator for assessment of hypercoagulable status,and for prediction of disease progression in patients with non-smallcelllung cancer.
Non-small cell lung cancer Lupus anticoagulantHypercoagulable state Disease condition
2016-02-02)
(本文编辑:严玮雯)
323000 丽水市人民医院检验科
王倩,E-mail:123426595@qq.com
