高浓度利多卡因喷剂在门诊胃镜检查中的应用价值
2017-06-28康定鑫朱纯纯李军
康定鑫 朱纯纯 李军
高浓度利多卡因喷剂在门诊胃镜检查中的应用价值
康定鑫 朱纯纯 李军
目的 探讨高浓度利多卡因喷剂咽喉部表面麻醉在门诊胃镜检查中的应用价值。方法 选择自愿行清醒胃镜检查和无痛胃镜检查患者各240例,按就诊顺序又随机分为3组,分别为高浓度表面麻醉组(7%利多卡因喷剂)、低浓度表面麻醉组(2%利多卡因喷剂)和对照组,每组80例。表面麻醉患者咽喉部3次,以患者出现口咽部麻木感为佳。麻醉镜检患者依次静脉注射芬太尼30μg和丙泊酚1.5mg/kg麻醉后开始插入胃镜,清醒镜检患者行常规胃镜检查。记录患者的血压、心率、脉搏血氧饱和度(SpO2)、麻醉时间、镜检时间、苏醒时间以及丙泊酚用量;评价患者表面麻醉和镜检时的呛咳反应和主观舒适度并计算累计呛咳评分;记录患者镜检时心血管应急反应、呼吸抑制及其干预措施。结果 清醒镜检患者整个镜检过程呛咳剧烈,呛咳累积评分显著增加,血压、心率显著升高,需要更多药物干预,且舒适度评分低、主观体验差,但高浓度利多卡因表面麻醉后上述情况有明显改善(P<0.05);麻醉镜检患者呛咳反应基本被抑制,主观体验舒适,但也多伴随血压、心率和SpO2显著下降等不良反应,而高浓度利多卡因表面麻醉后丙泊酚用量明显减少,麻醉时间和镜检时间均缩短,血流动力学指标更稳定、SpO2更高,胃镜插入时的呛咳反应更少(P<0.05)。低浓度表面麻醉组与对照组间上述反应均无统计学差异(均P>0.05)。结论 高浓度利多卡因喷剂咽喉部表面麻醉能减少胃镜检查操作中的不良反应,减少丙泊酚用量,具有良好的临床应用价值。
利多卡因 气雾剂 胃镜检查 表面麻醉 不良反应
门诊清醒胃镜检查时患者往往出现剧烈的恶心、呕吐和呛咳反应,不但主观体验痛苦,也严重影响医生的操作。胃镜检查时采用丙泊酚静脉麻醉可有效防止恶心和呛咳的发生,但也常引起血压下降和呼吸抑制等不良反应。有研究发现咽部表面麻醉可减少胃镜检查中的风险和不良反应[1-3],但也有研究得出不同甚至相反的结论[4-5]。笔者采用不同浓度利多卡因喷雾剂咽部表面麻醉对清醒状态和异丙酚静脉麻醉下行胃镜检查的患者,以进一步评价其安全性和实用性。
1 对象和方法
大出血、重度贫血、高血压、困难气道、急性呼吸道疾病和BMI异常(BMI≥28或≤19)等病史。将清醒检查患者根据就诊顺序随机分为高浓度表面麻醉组(A组)、低浓度表面麻醉组(B组)和对照组(C组),每组80例;将麻醉检查的240例根据就诊顺序随机分为高浓度表面麻醉组(D组)、低浓度表面麻醉组(E组)和对照组(F组),每组80例。本研究经医院伦理委员会审查通过,所有患者于术前签署胃肠镜及经静脉药物麻醉知情同意书。排除发现病变需要治疗、多发肿块需反复取样、胃镜操作困难>10min的患者共21例。最后入选的各组患者为A组76例、B组77例、C组79例、D组78例、E 组76例、F组73例。各组患者一般资料比较差异均无统计学意义(均P>0.05),详见表1。
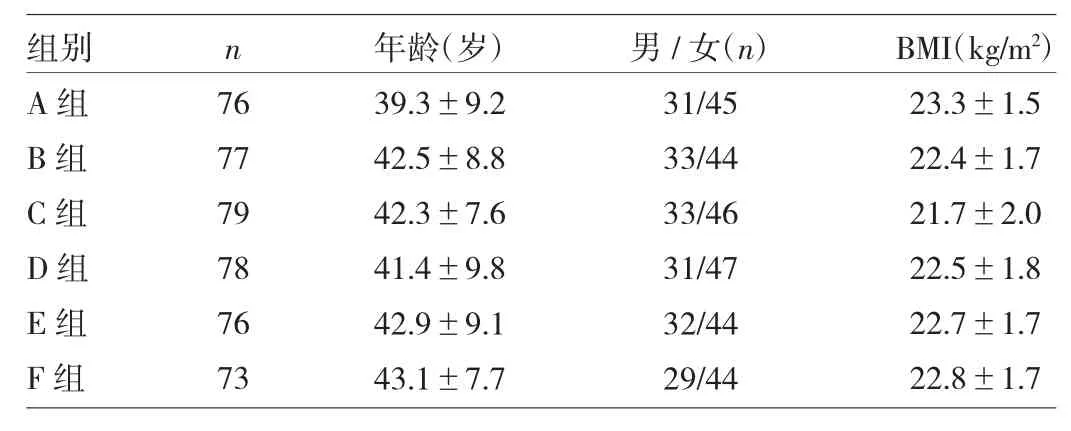
表1 各组患者一般资料的比较
1.1 对象 选择2015年8至12月于我院内镜中心行无痛胃镜检查的患者480例,其中要求清醒检查和要求麻醉检查的患者各240例。清醒检查患者中男99例,女141例;麻醉检查患者中男95例,女145例;均ASAⅠ~Ⅱ级,年龄16~65岁,一般情况良好。所有患者均在胃镜检查前行血常规、肝肾功能、电解质、心电图、胸部X线检查,术前均无麻醉药物过敏史以及胃潴留、上消化道
1.2 方法 所有患者入胃镜室后开放静脉,含服胃镜润滑胶浆(其主要成份为:利多卡因、祛泡剂、粘合剂)。所有需表面麻醉的患者均在准备室由专人先进行表面麻醉,A组和D组予以7%利多卡因喷雾剂(商品名:利舒卡,上海信谊药业,批号1034378,4.5mg/喷)咽喉部表面麻醉3次,每次2喷,每次间隔2min。第1次表面麻醉让患者正常张嘴,对准上硬腭、舌背喷,同时要求患者深吸气;第2次表面麻醉要求患者张嘴伸舌,对准软腭、舌腭弓、咽腭喷,同时要求患者深吸气;第3次表面麻醉要求患者尽力张嘴伸舌,用压舌板轻压舌体,对悬雍垂、舌根及咽后壁喷。整个表面麻醉过程均避免将局麻药直接喷射到咽喉部组织上,最后以患者出现口咽部麻木感为佳。B组和E组则予以2%利多卡因喷雾剂(天津金耀药业,批号1510101,1.25mg/喷)咽喉部表面麻醉3次,方法同A组和D组。C组和F组患者不进行咽喉部表面麻醉。镜检前患者左侧卧位,常规监测心率(HR)、动脉收缩压(SBP)、动脉舒张压(DBP)、平均动脉压(MAP)、脉搏血氧饱和度(SpO2)。清醒检查患者常规进行胃镜检查,麻醉检查患者入胃镜室后常规5L/min面罩给氧5min,先静脉推注芬太尼30μg,继而30s内推注完丙泊酚1.5mg/kg,1min后开始术中胃镜检查。如果插入胃镜经过会厌时患者出现吞咽、体动或呛咳反应,则退出胃镜,追加丙泊酚后再行胃镜检查,仅有吞咽者追加丙泊酚0.5mg/kg,有体动或呛咳者追加丙泊酚1.0mg/kg;在胃腔内或在退镜检查时患者发生吞咽、体动或呛咳反应,则追加丙泊酚0.5mg/kg。检查过程中SpO2<90%时托下颌使呼吸道通畅,持续时间>1min则面罩加压给氧,必要时给予气管插管控制气道。术中当SBP<90mmHg时,给予麻黄碱10mg;当SBP>160mmHg时,给予乌拉地尔10mg;当HR<50次/min时,给予阿托品0.5mg;当HR>140次/min时,给予艾司洛尔0.5mg/kg缓慢静推。整个研究过程中各参与者的分工固定,由技术熟练的消化内镜医生进行胃镜操作。
1.3 观察指标和评分标准 (1)所有患者记录SBP、DBP、MAP、HR和SpO2的基础值(入胃病室后情绪稳定5min后测得,T0)、诱导后(T1)、胃镜经会厌时(T2)、进入胃腔时(T3)、退镜过会厌时(T4)、OAA/S 4分时(此是患者苏醒的一个关键点,T5)各时点的值。(2)记录表面麻醉时(Ta)、胃镜插入时(Tb)、胃腔操作时(Tc)、退镜时(Td)和退镜后(Te)发生呛咳和体动反应的次数,并计算呛咳累计评分,呛咳累计评分等于各时段内呛咳、体动次数与呛咳评分的乘积之和。呛咳评分标准:无呛咳和体动为0分;偶发呛咳为1分;连续呛咳或体动为2分;呛咳伴体动为3分。其中连续呛咳指≥3个间呛咳反应且间隔短于3s;体动指肢体扭动、头抬离床面或有逃避、摆脱动作等。(3)同时记录麻醉时间、胃镜检查时间、麻醉苏醒时间、丙泊酚用量,以及心血管干预用药情况。(4)在表面麻醉后5min和拔出胃镜后30min用视觉模拟评分标尺对患者分别进行表面麻醉和镜检舒适度评分(刻度为0~10分,0分为无不适,10分为非常难受)。(5)不良事件:记录围术期各种不良事件的发生及处理情况,包括躁动、气管插管、面罩加压给氧等情况。
1.4 统计学处理 应用SPSS 13.0统计软件,计量资料以表示,组内比较采用配对t检验,组间比较采用单因素方差分析,两两比较采用SNK检验。计数资料组间比较采用χ2检验。
2 结果
2.1 各组患者的镜检和麻醉情况的比较 与A、B、C组比较,D、E、F组的镜检时间明显更短(P<0.05);与E、F组相比较,D组麻醉时间更短,丙泊酚用量更少(P<0.05),而E组与F组之间则差异无统计学意义,详见表2。
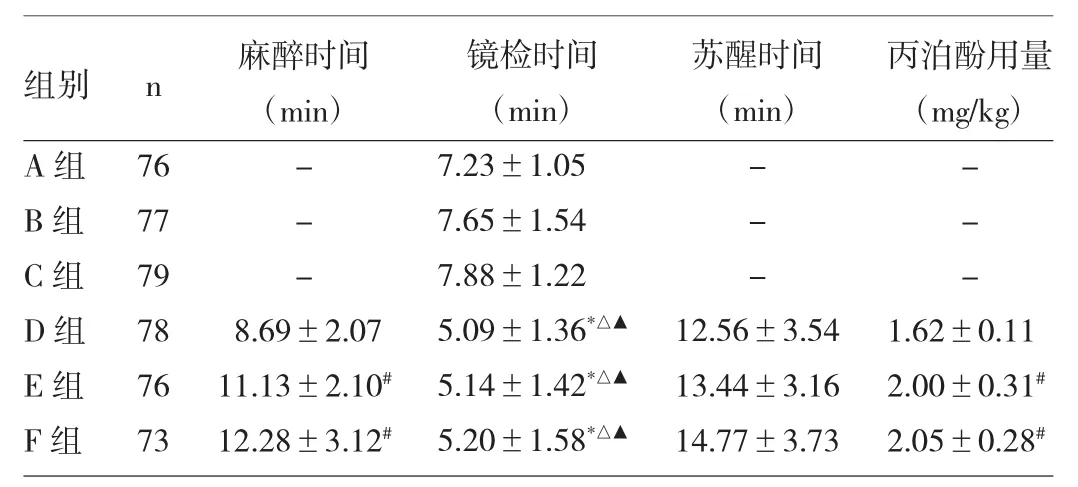
表2 各组患者的镜检和麻醉情况的比较
2.2 各组患者各时点MAP、HR和SpO2比较 与T0比较,A、B、C组清醒镜检时T2、T3和T4时点MAP和HR明显增加,而D、E、F组丙泊酚麻醉后则T1、T2、T3和T4时点出现明显的MAP下降、HR减慢、SpO2降低(均P<0.05);与D组相比较,E、F组镜检时T2、T3和T4时点血流动力学波动更小,而SpO2则更高(P<0.05),而E组与F组之间则差异无统计学意义,详见表3。
2.3 各组患者各时点呛咳累计评分及其表面麻醉、镜检舒适度评分比较 与A、B、C组比较,D、E、F组Tb、Tc、Td和Te时段的呛咳累计评分和镜检舒适度评分均显著降低(P<0.05);但与B、C组相比较,A组Td和Te时段的呛咳累计评分和镜检舒适度评分均降低(P<0.05);与E、F组相比较,D组则胃镜Tb时呛咳累积评分更低(P<0.05);而B组与C组之间,E组与F组之间则无统计学差异,详见表4。
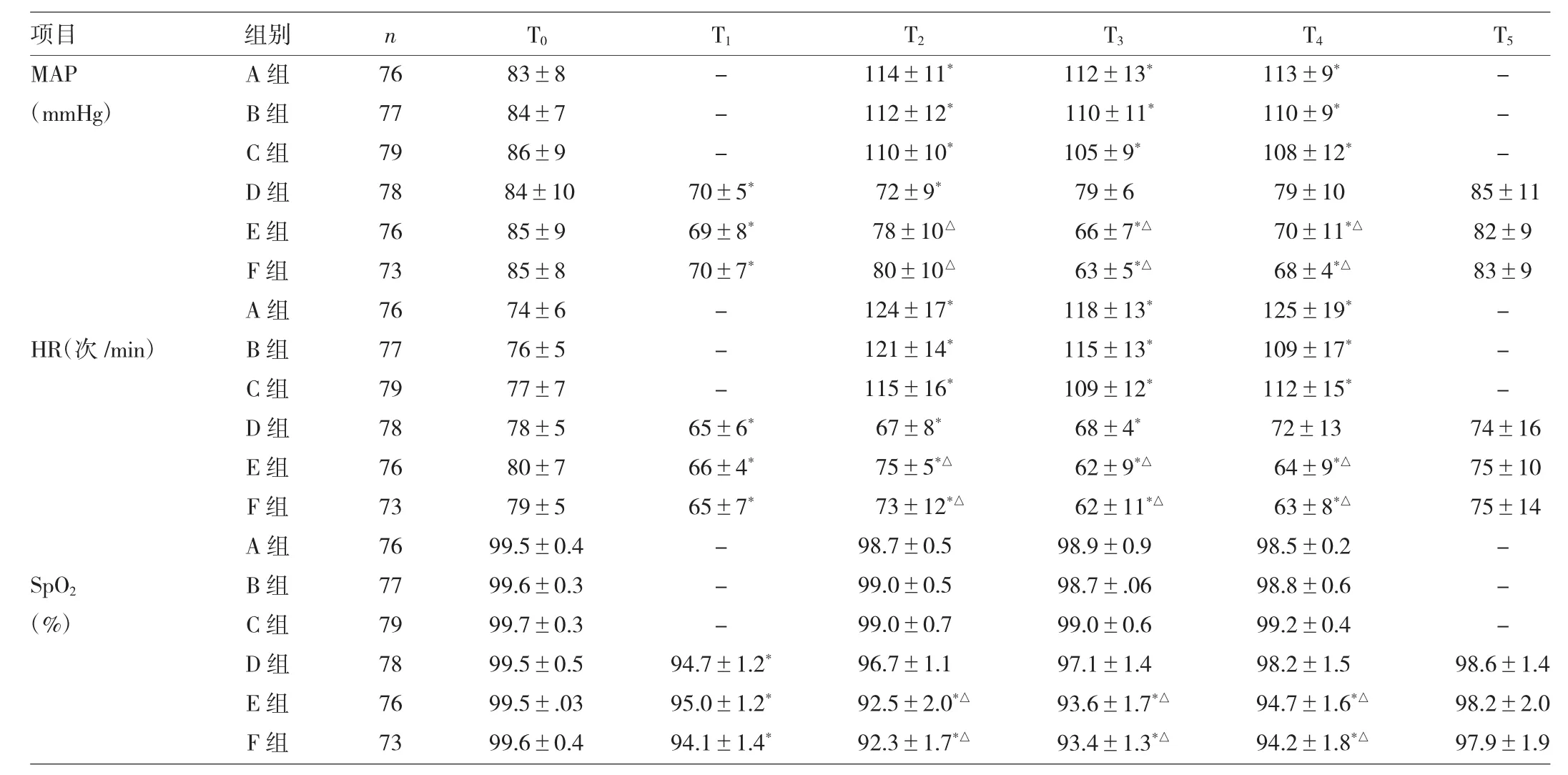
表3 各组患者各时点MAP、HR和SpO2比较
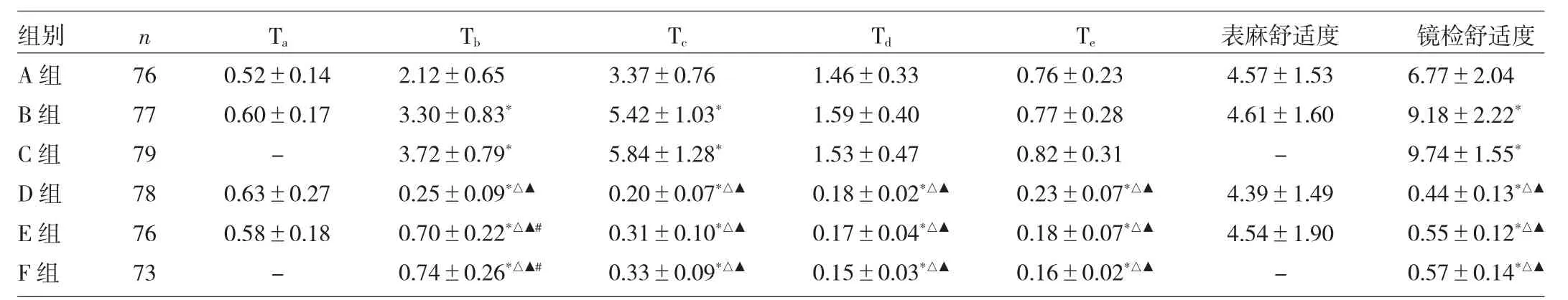
表4 各组患者各时点呛咳累计评分及其表面麻醉、镜检舒适度评分比较(分)
2.4 各组患者心血管干预用药和不良事件发生情况的比较 与A、B、C组比较,D、E、F组则需要更多的麻黄碱和阿托品干预;与D、E、F组比较,A、B、C组则需要更多的乌拉地尔和艾司洛尔干预(P<0.05);但相比较而言,A组和D组高浓度表面麻醉后相应的药物干预均明显减少(P<0.05);与A、B、C组比较,D、E、F组呼吸抑制显著增加,但相比较而言D组发生率明显小于E、F组(P<0.05),详见表5。
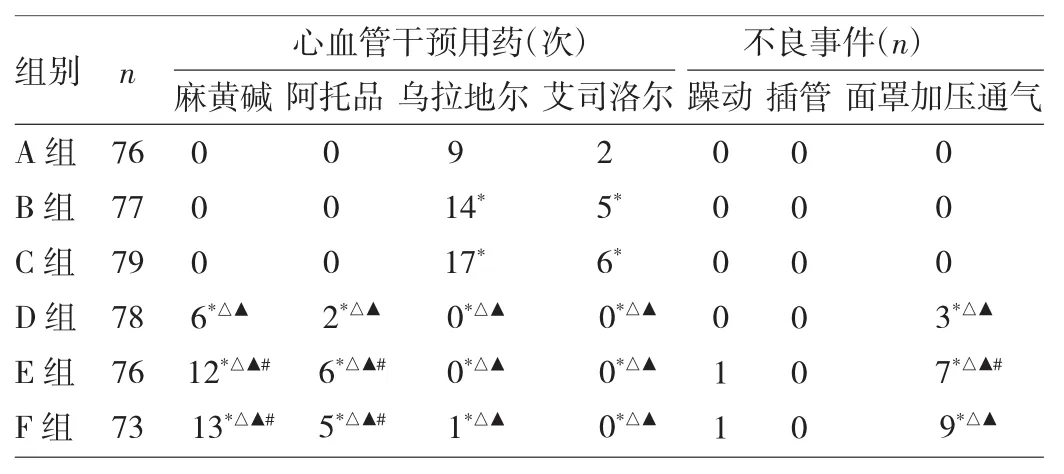
表5 各组患者心血管干预用药及不良事件发生情况的比较
3 讨论
以往研究表明1%丁卡因或2%利多卡因咽喉部表面麻醉可减轻镜检时的呛咳反应,但效果尚不满意[5-6],本研究中2%利多卡因表面麻醉组与对照组的临床效果无统计学差异,其结果与上述研究的发现相似。其原因可能与所用局麻药浓度不够有关,一般来说,用于表面麻醉的局麻药浓度越大,渗透力就越强,表面麻醉效果也越好,作用时间也越长。本研究使用的高浓度7%利多卡因喷剂,理论上其表面麻醉效果会更好。
咽喉部表面麻醉对缓减镜检时的呛咳反应有积极效应,但表面麻醉时引起明显呛咳和恶心、呕吐反应,往往不为患者所接受,甚至被认为弊大于利[4]。笔者预试验时也发现类似现象,原因可能在于局麻药一开始以较大的喷射力直接作用于敏感的软腭、舌根和咽后壁,触发了恶心、呕吐甚至呛咳反应。于是改良了表面麻醉方法,采用从硬腭到软腭,最后舌根、咽后壁,逐层推进,表面麻醉依次加深,尤其避免直接将表面麻醉药直接喷射到咽喉部组织,本研究结果也证实该表面麻醉方法明显减少了呛咳反应,患者也能够接受。既往研究往往关注某些时点如胃镜过会厌时的呛咳反应等[1-4],不一定能反映呛咳发生的真实情况,本研究记录了整个镜检过程中的所有呛咳反应,并分成不同时段计算累计呛咳评分,这样就更客观、真实地评价呛咳反应。
小剂量芬太尼复合2~3mg/kg丙泊酚静脉麻醉基本上可抑制镜检时的呛咳反应,患者主观体验非常舒适,但也常伴随明显的循环和呼吸抑制,存在临床风险[7-8],本研究也发现>2mg/kg丙泊酚静脉麻醉镜检患者心血管和呼吸抑制明显,部分患者甚至需要药物干预和面罩加压给氧。以往研究认为1%丁卡因或2%利多卡因咽喉部表面麻醉用于丙泊酚静脉麻醉下的胃镜检查患者,可减少丙泊酚用量,减轻循环和呼吸抑制,但也有不同的甚至完全相反的研究结论[4-5,9]。本研究中咽喉部表面麻醉使用了高浓度7%利多卡因喷剂,在此基础上较小剂量(1.5mg/kg)的丙泊酚复合小剂量芬太尼用于胃镜检查,患者不但主观体验舒适、呛咳反应被抑制,而且血流动力学更稳定,呼吸抑制也较轻。而2%利多卡因表面麻醉组和非表面麻醉对照组在胃镜插入经会厌时,相当部分患者吞咽、呛咳甚至体动反应仍能存在,需追加丙泊酚才能完成检查,但更大剂量的丙泊酚往往引起更严重的循环和呼吸抑制,本研究结果与Tsai等[10-11]的研究相吻合。
本研究也存在一些不足之处,比如没有记录胃镜医师的主观感受,术后也只记录了留观室中的不良反应,出留观室后患者的不良反应也许会有不同的表现。因此,高浓度利多卡因喷剂用于胃镜检查的优越性尚需进一步研究加以验证。
总之,在当前研究条件下,笔者认为高浓度利多卡因喷剂用于门诊胃镜检查,可减轻呛咳反应,减少丙泊酚用量,具有良好的临床应用价值。
[1] 赵丽娟.咽部利多卡因麻醉联合咪达唑仑静脉注射对胃镜检查不良反应的影响[J].吉林医学,2007,28(1):84-85.
[2] 邱小凤,张文强,梁郁.咪达唑仑、芬太尼联合利多卡因胶浆在老年患者无痛胃镜检查中的应用[J].福建医药杂志,2011,33(2):111-113.
[3] 淑梅,王陆.丙泊酚复合利多卡因胶浆在无痛胃镜检查中的应用[J].中国现代医生,2010,48(26):70-73.
[4] 李红培,李皓,刘俊乐,等.咽喉部表麻在中深度镇静麻醉下胃镜检查中的临床应用价值[J].中国医师进修杂志,2014,37(21):30-33.
[5] 陈瑞海,苏洪清,杨晓雅.异丙酚镇静联合表面麻醉在胃镜检查中的应用[J].临床医学,2007,27(6):14-16.
[6] 徐灿覆,邹惠芳,沈守策,等.胃镜检查中应激反应的临床对照分析[J].中国心理卫生杂志,2003,11(12):822-824.
[7] 兆申,王伟.消化内镜诊疗现状及趋势[J].第三军医大学学报,2009,31 (16):1519-1521.
[8] 罗俊,赵汝兰,赵颖.降低门诊胃肠镜麻醉风险的临床分析[J].中国内镜杂志,2008,14(6):656-658.
[9] El Chafic A H,Eckert G,Rex D K.Prospective description of coughing,hemodynamic changes,and oxygen desaturation during endoscopic sedation[J].Dig Dis Sci,2012,57(7):1899-1907.
[10] 程华,杨华,刘永飞.7%利多卡因气雾剂预防胃镜检查时的呛咳反应[J].实用痛疼学杂志,2011,7(5):365-367.
[11] Tsai H I,Tsai Y F,Liou S C,et al.The questionable efficacy of topical pharyngeal anesthesia in combination with propofol sedation in gastroscopy[J].Dig Dis Sci,2012,57(10):2519-2526.
2016-05-28)
(本文编辑:严玮雯)
325027 温州医科大学附属第二医院、育英儿童医院麻醉与围术期医学科
李军,E-mail:lijun0068@163.com
