儿童绞窄性肠梗阻的诊断和治疗
2016-06-21梁奇峰梁鉴坤夏慧敏
刘 涛,温 哲,梁奇峰,梁鉴坤,王 哲,夏慧敏
( 广州市妇女儿童医疗中心小儿外科,广东广州510623)
儿童绞窄性肠梗阻的诊断和治疗
刘 涛,温 哲,梁奇峰,梁鉴坤,王 哲,夏慧敏
( 广州市妇女儿童医疗中心小儿外科,广东广州510623)
目的 探讨儿童绞窄性肠梗阻的诊断和治疗。方法 回顾性分析2013年8月至2014年7月我院收治的5例绞窄性肠梗阻患儿的临床资料,总结早期诊断和手术治疗的经验。结果 5例均急诊手术证实为绞窄性肠梗阻,其中肠系膜裂孔疝并空肠坏死2例,美克尔憩室索带压迫并回肠坏死1例,回肠扭转并坏死2例。所有患儿均一期行坏死肠切除肠吻合术,无死亡病例,术后无短肠综合征发生;无休克复苏后脑损伤发生。随访2年所有患儿身高、体重等生长指标发育良好,无饮食障碍、排便障碍发生。结论 详细的体格检查,及时的影像学检查以及常规的腹腔穿刺检查是明确绞窄性肠梗阻的充分依据;正确及时手术治疗是明确病因、祛除病灶的根本途径。
绞窄性肠梗阻;诊断;治疗;儿童
儿童绞窄性肠梗阻是较为少见的急腹症之一,起病急骤、病情进展迅速,易恶化危及生命。该病发病隐匿,临床症状、体征复杂多变,缺少特异性及敏感性的诊断手段,早期诊断和正确及时手术治疗是治疗的关键[1]。对2013年8月至2014年7月我院收治的5例绞窄性肠梗阻患儿的临床资料进行回顾性分析,总结早期诊断和手术治疗的经验。
1 资料与方法
1.1 一般资料 2013年8月至2014年7月我院收治的经手术证实为儿童绞窄性肠梗阻5例,既往均无手术病史,其中男4例,女1例;发病年龄5月至7岁,中位年龄2岁2月;发病时间1~2天;均伴有典型的肠梗阻症状和休克。导致绞窄性肠梗阻的原发病因分别是肠系膜裂孔疝2例,美克尔憩室索带压迫1例,回肠扭转2例;其中肠系膜裂孔疝并发空肠坏死,美克尔憩室索带压迫及回肠扭转均并发回肠坏死。术中见腹腔无明显污染,均一期行坏死肠管切除肠吻合术。
1.2 方法 回顾性分析5例绞窄性肠梗阻患儿的临床资料,总结早期诊断和手术治疗的经验。
2 结果
2.1 临床表现和治疗 本组患儿表现为典型的肠梗阻症状(腹痛、腹胀、呕吐、肛门停止排气排便),伴有休克症状;体格检查:面色苍白,精神意识淡漠、反应差,腹部膨隆(2例患儿腹部可见明显肠型),腹肌紧张,有腹膜刺激征,中腹部可扪及固定包块,移动性浊音阳性。术前腹部X射线检查提示完全性肠梗阻(图1);腹部超声检查提示腹部固定包块,肠管扩张、蠕动差,可见腹腔积液(图2);腹腔穿刺可抽出不凝血性液体。术前初步诊断绞窄性肠梗阻成立,准备时间平均约1小时行急诊剖腹探查手术。术中见腹腔大量血性腹水,局部肠管梗阻、扭转并坏死,证实为绞窄性肠梗阻,其中肠系膜裂孔疝并空肠坏死2例,美克尔憩室索带压迫并回肠坏死1例,回肠扭转并坏死2例;切除坏死肠管长度25~80 cm,并一期行肠吻合术(图3);组织病理检查结果小肠出血性梗阻(图4)。术后继续加强抗休克、预防感染、禁食、胃肠减压治疗,注意脑保护并行脑电图检查,肠功能正常后恢复饮食。

图1 腹部X射线 中腹部致密,充气肠管稀少,左上腹及右侧腹肠管充气扩张,肠袢固定呈“咖啡豆征”(如图箭头所示),双侧腹脂线模糊
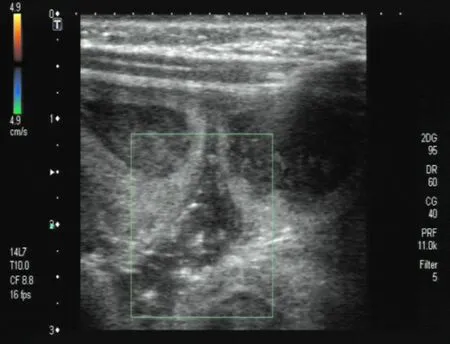
图2 腹部B超 小肠扩张,内径增厚,肠壁增厚,扩张的肠管无明显蠕动,肠间探及不规则的无回声暗区(肠间积液)

图3 肠吻合术 a:术中所见回肠扭转并绞窄坏死肠管形态(箭头所示);b:一期肠吻合术后肠管形态
2.2 转归 5例患儿均一期行坏死肠切除肠吻合术,无二次手术探查病例,无死亡病例;术后无吻合口瘘、吻合口狭窄发生,无切口感染;术后无短肠综合征发生,无休克复苏后脑损伤发生;术后住院7~10天出院。门诊定期复查随访2年,所有患儿身高、体重等生长指标发育良好,无饮食障碍、排便障碍发生。

图4 术后病理HE染色图片 小肠肠壁弥漫出血梗死,大量中性粒细胞浸润,累及切缘,肌间神经丛可见发育尚可神经节细胞,肠系膜淋巴结出血坏死
3 讨论
肠梗阻是外科常见急腹症,单纯性肠梗阻的诊断、处理相对容易,预后良好;伴有肠壁循环障碍的绞窄性肠梗阻,往往病情进展迅速,易并发肠坏死、肠穿孔、腹膜炎、感染性休克、多器官功能障碍等,进而危及生命。儿童由于免疫力相对低下、耐受性差的特点,出现绞窄性肠梗阻往往起病急骤、病情进展迅速、急剧恶化危及生命,早期诊断和处理是治疗的关键[2]。
3.1 小儿肠梗阻病因 导致小儿肠梗阻的原因很多,术后肠粘连是最常见的因素[3]。既往有手术病史的患儿出现肠梗阻症状时临床上多较警惕,出现漏诊及误诊的情况较为少见。而既往无手术病史的的患儿起病较为隐匿,常常不能确切叙述病史,早期腹部体征多不典型,诊断较为困难。这类患儿出现绞窄性肠梗阻的病因一般常见的有肠系膜裂孔疝、美克尔憩室索带压迫、肠扭转等[4],这与我们本组数据一致。
3.2 小儿肠梗阻的诊断 根据典型的腹痛、腹胀、呕吐、肛门停止排气排便的特点,结合腹部X射线阶梯状气液平的影像学特点,诊断肠梗阻并不困难,但早期识别绞窄性肠梗阻仍相对困难。在诊断肠梗阻的基础上,鉴别绞窄性肠梗阻的要点我们认为有以下方面:①临床表现及体格检查:a.起病急骤,病情进展迅速,多在1~2天,有的患儿可能在数小时内从休克早期迅速进入休克期;b.腹痛阵发性加剧或有阵发性转为持续性,发作时间越来越频繁;c.呕吐物呈咖啡色或血性液体;d.早期出现体温升高、脉搏增快、白细胞异常变化(>15.0×109/L或<4.0×109/L),伴有休克症状,并经抗休克治疗后无明显改善;e.腹部膨隆,可见肠型,腹肌紧张,有明显腹膜刺激征,扪及固定压痛包块,移动性浊音阳性,肠鸣音由高亢转为低调、弱音甚至消失。②腹腔穿刺操作,若抽出不凝血性液体提示肠坏死存在,是急诊剖腹探查的绝对手术指征。尤其在诊断不能明确的情况下,推荐为诊断的重要手段;而且绞窄性肠梗阻多数伴有或多或少的腹腔积液,使得穿刺的成功率增高。本组5例患儿术前B超提示有腹腔积液,均穿刺抽出不凝血性液体,为绞窄性肠梗阻提供了可靠的依据,为进一步治疗争取了时间。③影像学检查:a.腹部X射线检查发现阶梯状气液平诊断肠梗阻明确,但是否发生肠绞窄仍困难;为此我们建议6~8小时动态复查,若出现固定肠袢呈“咖啡豆征”,考虑肠绞窄可能性大[5],建议急诊手术。b.腹部B超检查提示腹部固定包块,肠管扩张明显、蠕动差,可见腹腔积液,同时可以鉴别肠套叠、肠肿瘤等;尤其是超声见肠壁非一致性增厚或短期内腹腔积液量明显增加最具特征性[6,7]。④腹部CT检查,可发现一般的肠梗阻征象,若出现以下情况需考虑绞窄性肠梗阻:肠壁增厚超过2 mm;肠系膜水肿积液、肠系膜静脉扩张;肠壁内积气;肠系膜血管闭塞;肠壁强化异常、强化不均匀、减压或不强化;气腹或腹水征;肠壁血肿。征象越多,出现绞窄性肠梗阻可能性越大[8]。对于休克患儿,病情往往危重,过多的检查有延误病情的可能,我们的经验是若腹部X线检查明确完全性肠梗阻,腹腔穿刺可见不凝血性液体,初步诊断绞窄性肠梗阻成立,急诊剖腹探查指征明确,而不必要再行CT检查;但对于病情暂时稳定,诊断尚未明确的患者可以行腹部CT检查。
3.3 小儿肠梗阻的手术治疗 绞窄性肠梗阻初步诊断成立,应正确及时手术治疗,以免出现大面积的肠管坏死导致术后短肠综合征或无法挽救的情况发生[9],同时迅速正确地判断,避免休克进展造成死亡。积极进行各项术前准备,建立有效的静脉通道,纠正水、电解质和酸碱平衡紊乱;伴有休克的患者需积极抗休克,提高手术耐受性、保证手术安全。手术探查需充分暴露术野,明确病因,尽快解除绞窄因素,恢复肠管血液循环。解除绞窄因素后,肠管颜色由暗红色转为鲜红色,肠管边缘肠系膜小动脉有搏动,肠壁弹性良好,肠蠕动恢复,说明肠管活力存在;若肠管仍呈紫黑色,相应的肠系膜终末小动脉无搏动,扩张的肠管无蠕动,适当刺激后无收缩反应,表明该段肠管无活力,需手术切除。切除肠管时首先应钳夹坏死肠管两端及其系膜,注意防止坏死肠管内的细菌、毒素重吸收入血进入门静脉,甚至引起心脏骤停的发生[10]。若坏死肠管较短,行一期肠切除肠吻合即可;若腹腔污染严重,建议先行肠造瘘、二期再行关瘘术;若坏死肠管过长,切除后可能出现短肠综合征,或者不能明辨是否存在生机,可先还纳肠管、关腹,密切观察患者腹部及全身情况,短期内再行二次探查。
综上所述,儿童绞窄性肠梗阻临床较为少见,该病发病隐匿,起病急骤、病情进展迅速,易危及生命;早期诊断和正确及时手术治疗可明确病因、祛除病灶并挽救生命。
[1] Azagury D,Liu RC,Morgan A,et al.Small bowel obstruction:A practical step-by-step evidence-based approach to evaluation,decision making,and management[J].J Trauma Acute Care Surg,2015,79(4):661-668.
[2] Schwenter F,Dominguez S,Meier R,et al.Acute small bowel obstruction:conservative or surgical treatment[J].Rev Med Suisse,2011,7(300):1341-1344,1346-1347.
[3] Lautz TB,Barsness KA.Adhesive small bowel obstruction--acute management and treatment in children[J].Semin Pediatr Surg,2014,23(6):349-352.
[4] Lee N,Kim SG,Lee YJ,et al.Congenital internal hernia presented with life threatening extensive small bowel strangulation[J].Pediatr Gastroenterol Hepatol Nutr,2013,16(3):190-194.
[5] 时胜利,陈琬,陈志平,等.婴幼儿绞窄性小肠梗阻的临床及X线分析[J].中华临床医师杂志(电子版),2009,3(2):323-327.
[6] 姬永浩,顿国亮,刘建学,等.绞窄性肠梗阻患者彩色多普勒超声表现[J].中华医学超声杂志(电子版),2012,9(2):146-147.
[7] Hollerweger A,Wüstner M,Dirks K.Bowel Obstruction:Sonographic Evaluation[J].Ultraschall Med,2015,36(3):216-235.
[8] Millet I,Taourel P,Ruyer A,et al.Value of CT findings to predict surgical ischemia in small bowel obstruction:A systematic review and meta-analysis[J].Eur Radiol,2015,25(6):1823-1835.
[9] Nakazawa N,Okazaki T,Shimotakahara A,et al.Treves’ field pouch hernia:our experience and literature review[J].Pediatr Surg Int,2009,25(11):1013-1016.
[10]刘文跃,王琳,王建峰,等.小儿急性肠梗阻肠黏膜免疫屏障损伤及细菌移位的研究[J].中华小儿外科杂志,2011,8(8):577-580.
The diagnosis and treatment of strangulating small bowel obstruction in children
LIU Tao,WEN Zhe,LIANG Qi-feng,LIANG Jian-kun,WANG Zhe,XIA Hui-min
(Pediatric Surgery Department,Guangzhou Women and Children Medical Center,Guangzhou 510623,China)
XIAHui-min
Objective To investigate the diagnosis and treatment of strangulating small bowel obstruction in children.Methods The clinical data of 5 children with strangulating small bowel obstruction admitted between August 2013 and July 2014 at our department were retrospectively analyzed to summarize the experience in its early diagnosis and surgical treatment.Results The all patients were confirmed to suffer the disease by emergency surgery.There were 2 cases with mesenteric hiatal hernia and jejunal necrosis,1 case with Meckel’s diverticulum cord compression and ileal necrosis,and 2 cases with volvulus of ileum and necrosis.The intestinal anastomosis was performed in all patients.There was no death,no short bowel syndrome after operation,and no brain injury after shock resuscitation.The patients were followed up for 2 years,and all of them recovered well.There were no postoperative complications such as digestive disorders and defecation disorders.Their growth indexes such as height and weight were well developed.Conclusion The detailed physical examination,timely image examination and routine abdominal paracentesis are the basis for diagnosis of strangulating small bowel obstruction.The correct and timely surgical treatment is the basic way to clear the cause of the disease and eliminate the lesions.
Strangulating small bowel obstruction;Diagnosis;Treatment;Children
夏慧敏,男,主任医师,教授,博士生导师。中华医学会小儿外科分会副主任委员,广东省小儿外科学会主任委员。主要研究方向:小儿外科、新生儿外科及胎儿医学。
R726.5
A
1672-6170(2016)04-0011-03
2016-05-24;
2016-05-30)
