急性胆源性胰腺炎早期内镜治疗与保守治疗的临床分析
2016-06-21张立华
张立华
(四川省凉山州人民医院消化科,四川 西昌 615000)
急性胆源性胰腺炎早期内镜治疗与保守治疗的临床分析
张立华
(四川省凉山州人民医院消化科,四川 西昌 615000)
目的 探讨急性胆源性胰腺炎非外科手术治疗的最佳方案。方法 将180例急性胆源性胰腺炎患者按病情分为重症组86例和轻症组94例。以上患者再分成两组,分别予以早期内镜治疗和保守治疗。比较4组患者治疗后症状缓解天数、血清淀粉酶恢复时间、并发症发生率、死亡率及住院天数等指标。结果 与重症保守治疗组相比,重症内镜治疗组白细胞、血淀粉酶、尿淀粉酶、肝功能、腹痛恢复时间及住院时间明显缩短,并发症发生率降低(P< 0.05);而轻症内镜治疗组与轻症保守治疗组各项观察指标比较差异无统计学意义(P> 0.05)。结论 重症急性胆源性胰腺炎应早期行内镜治疗,而轻症急性胆源性胰腺炎根据具体病情可以选择内科保守治疗或者内镜治疗。
急性胆源性胰腺炎;早期内镜治疗;保守治疗
急性胆源性胰腺炎可由胆道感染、胆石症、胆道蛔虫等原因引起,根据病情严重程度分为重症急性胆源性胰腺炎(SABP)和轻症急性胆源性胰腺炎(MABP)。SABP的病死率可达20%,因此早期诊断并采取适合的治疗措施非常重要[1]。我院2012年1月至2015年1月收治了急性胆源性胰腺炎患者180例,通过对患者的临床资料进行分析,探讨SABP和MABP的最佳治疗方法,现报道如下。
1 资料与方法
1.1 一般资料 我院2012年1月至2015年1月收治的急性胆源性胰腺炎患者180例,其中SABP患者86例,男25例,女61例,平均年龄53.23岁;MABP患者94例,男31例,女63例,平均年龄52.56岁。急性胆源性胰腺炎患者的入选标准:①有胆绞痛病史并有急性胰腺炎的症状、体征,莫菲氏征阳性;②血清胆红素大于40 μmol/L,碱性磷酸酶(AKP)大于225 U/L或丙氨酸氨基转移酶(ALT)大于75 U/L;③血和尿淀粉酶高于正常值3倍以上;④影像学提示急性胰腺炎和胆囊结石或肿大,胆总管结石和扩张;⑤排除其他类型胰腺炎。MABP具备急性胆源性胰腺炎的临床表现和生化改变,而无器官功能障碍或局部并发症,对液体补充治疗反应良好;Ranson评分小于3分或APACHE-Ⅱ评分小于8分或CT分级为A~C级。SABP具备急性胆源性胰腺炎的临床表现和生化改变,且具下列之一者:①局部并发症(胰腺坏死、假性囊肿、胰腺脓肿);②器官衰竭,Ranson评分大于3分;③APACHE-Ⅱ评分大于8分;④CT分级为D、E级。再按照治疗方法将SABP患者分成重症保守治疗组(SC组)和重症早期内镜治疗组(SP组)各43例;MABP患者分成轻症保守治疗组(MC组)和轻症早期内镜治疗组(MP组)各47例。4组患者性别、年龄、病程及基础疾病等基线资料比较差异均无统计学意义(P> 0.05)。
1.2 方法 保守治疗组给予禁食、胃肠减压、制酸、抑制胰酶、抗感染、改善微循环、补液、营养支持等对症治疗。内镜治疗组在上述治疗基础上早期(24小时内)先行诊断性经内镜逆行性胰胆管造影术(ERCP)以明确胆道具体情况,而后根据实际情况选择内镜下十二指肠乳头括约肌切开术(EST)。经保守治疗或者内镜治疗48小时内病情无改善或加重则转入外科,行胆囊切除、胆总管切开取石及T管引流或胰包膜切开引流等手术治疗,若发生胰腺坏死则行坏死组织清除、腹腔灌洗引流、必要时胃或空肠造瘘等。
1.3 观察指标 观察各组患者白细胞、血淀粉酶、尿淀粉酶及肝功能恢复正常时间,腹痛缓解时间,并发症发生率,死亡率,转入外科治疗率及住院时间。
1.4 统计学方法 采用SPSS 17.0统计学软件进行数据处理。计量资料以均数±标准差表示,组间比较采用t检验;计数资料以率表示,组间比较采用卡方检验或精确概率法。P< 0.05为差异有统计学意义。
2 结果
SP组经ERCP发现胆总管结石31例、胆囊结石21例、化脓性胆管炎9例、胆总管扩张38例、十二指肠憩室13例。全部患者48小时内行ERCP及早期内镜治疗,等病情稳定后行EST。29例一次性取石成功,11例需二次以上取石,3例转入外科手术治疗。并发胆管炎1例,出血1例,胰腺假性囊肿3例,急性呼吸窘迫综合征(ARDS)伴多脏器功能衰竭死亡2例。并发症发生率为16.3%(7/43),死亡率4.7%(2/43),转入外科治疗率7.0%(3/43)。
SC组并发腹腔脓肿3例,胰腺假性囊肿4例,胰腺脓肿5例,急性肾功能衰竭2例,败血症3例,ARDS伴低血容量休克2例,感染性休克伴多脏器功能衰竭1例,死亡3例,转入外科治疗21例。并发症发生率为46.51%(20/43),死亡率为7.0%(3/43),转入外科治疗率48.8%(21/43)。
MP组经ERCP发现胆总管结石26例,胆囊结石24例,胆总管扩张42例,十二指肠憩室11例,化脓性胆管炎11例。全部患者48小时内行ERCP及早期内镜治疗,行内镜下取石及EST,31例一次性取石成功,13例需二次以上取石。其中并发胆管炎3例,出血2例,胰腺假性囊肿2例,无死亡病例,无转入外科治疗病例。并发症发生率为14.9%(7/47)。
MC组并发腹腔脓肿2例,胰腺假性囊肿3例,胰腺脓肿2例,败血症1例,ARDS 伴低血容量休克1例,无死亡病例,无转入外科治疗病例。并发症发生率为19.2%(9/47)。
与SC组比较,SP组白细胞、血淀粉酶、尿淀粉酶、肝功能恢复正常时间,腹痛缓解时间及住院时间明显缩短,并发症发生率及转入外科治疗率降低(P< 0.05),死亡率差异无统计学意义(P> 0.05)。MP组与MC组各项观察指标比较差异均无统计学意义(P> 0.05),见表1。
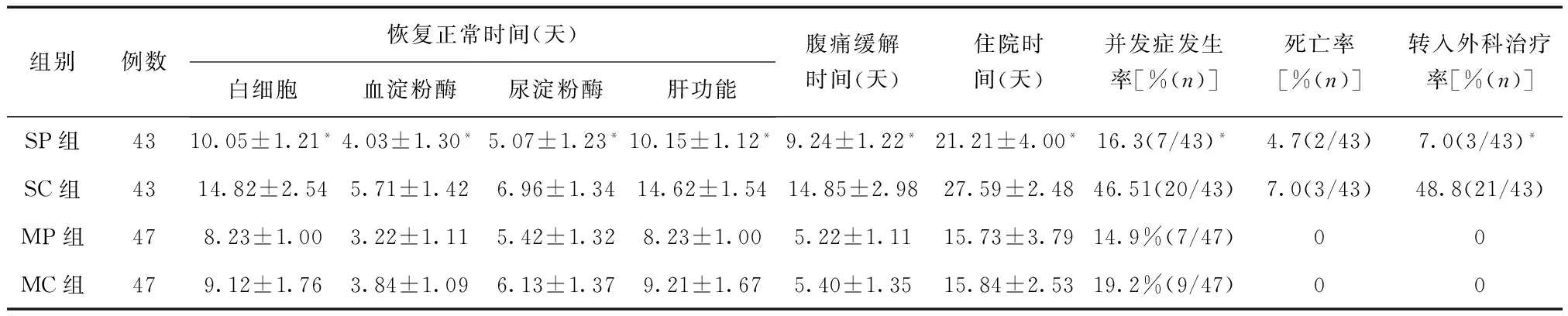
表1 4组各项观察指标比较
﹡与SC组比较,P< 0.05
3 讨论
急性胰腺炎临床主要表现为腹痛、恶心、呕吐、发热和血尿淀粉酶升高等,是消化系统常见急症。据文献报道[2],每年由胆道结石引起的急性胆源性胰腺炎占34%~54%。鄂子力等[3]报道,急性胆源性胰腺炎占急性胰腺炎的15%~50%。过去的保守治疗主要是采取扩张胆管、抑酶、制酸、抗炎等方法,但这些措施均有各自的缺陷,如果盲目地保守治疗可能延误病情,失去最佳的治疗时机。而外科手术治疗创伤大,恢复时间长,耐受性也不尽人意。通过临床研究与实践,学者们发现治疗该病的关键在于解除梗阻,从而将内镜引入急性胰腺炎的治疗[4~6]。内镜能够在直视下明确诊断和治疗该病,属于微创治疗措施,在临床上得到了广泛应用,但是内镜治疗对一些复杂病情的患者也存在治疗时机选择的问题。有学者认为治疗性ERCP可以使急性胆源性胰腺炎病情迅速缓解并可减少复发,改善总体预后,疗效明显优于传统常规治疗,成功率可达到90%[4]。
近年来,内镜治疗急性胆源性胰腺炎的报道越来越多,刘臣海等[5]发现,治疗性ERCP在SABP中疗效明显,有利于缩短病程,加快病情恢复及降低费用;在MABP中,在增加住院费用的同时症状缓解时间缩短;同时急症(24小时内)行ERCP治疗的患者在住院天数、费用和并发症发生率方面低于72小时内治疗的患者。有学者[2]比较了SABP在24小时内行ERCP与先保守治疗、72小时内再行ERCP的治疗效果后,推荐急性胆源性胰腺炎发病后24小时内确诊后应立即行ERCP加EST,可降低并发症的发生率和病死率。对于急性胆源性胰腺炎患者不管是轻症还是重症,都应当严密观察患者腹痛、体温、黄疸、肝功能、血白细胞,动态CT观察胰腺出血坏死情况,严密监控病情的发展变化,以防延误治疗时机[6,7]。如出现病情的恶化,应当灵活地掌握适应证,采取个体化原则治疗,迅速转为内镜治疗或者手术治疗,不要盲目保守治疗[8]。
本研究证实SABP经内镜治疗可以使白细胞、血淀粉酶、尿淀粉酶、肝功能、腹痛恢复时间及住院时间明显缩短,并发症率降低;而对于MABP,保守治疗与内镜治疗差异无统计学意义。SABP病情严重,发展迅速,早期内镜介入治疗可以在直视下迅速解除梗阻和其他病因,诊断明确,同时疗效也很确切。而MABP一般是不完全性的梗阻导致的胰液和胆汁排泄不畅所引起的,病情较轻,通过内科保守治疗即可缓解,应用内镜治疗在一定程度上也可缩短恢复时间以及住院时间。总之,根据病情严重程度,正确判断和选择其治疗方式和手术时机以及手术方法,才能切实提高其治疗效果,有效降低并发症发生率和病死率。
[1] 中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案)[J].中华消化杂志,2004,24(3):190-192.
[2] Fiocca F,Santagati A,Ceci V,et al.ERCP and acute pancreatitis[J].Ellr Rew Med Pharmacol,2002,6(1):13-17.
[3] 鄂子力,彭和平,汪普宁.急性胆源性胰腺炎腹腔镜手术时机的探讨[J].广东医学,2007,44(7):55.
[4] Silveman WB.Medical and endscopic treatment of acute pancreatitis[J].Curr treat options gastroenterol,2003,6(5):381-387.
[5] 刘臣海,黄强.内镜治疗51例急性胆源性胰腺炎的临床对比研究[J].肝胆胰外科杂志,2009,21(1):56-58.
[6] 庞林元,潘春生,刘畅,等.内镜治疗18例急性胆源性胰腺炎[J].中国现代医生,2008,46(12):160.
[7] 廖容,罗宏利,余正,等.重症急性胰腺炎合并多器官功能障碍综合征抢救的护理体会[J].局解手术学杂志,2010,19(3):234.
[8] 熊进文,刘忠民,黄海球.急性胆源性胰腺炎的个体化治疗[J].中国现代医生,2008,46(31):20.
R576
A
1672-6170(2016)04-0156-03
2016-04-10;
2016-05-20)
