手术与介入治疗颅内动脉瘤的疗效对比
2016-03-01何承彪马建荣姜维喜熊立芳李自强唐元辉
何承彪 马建荣 姜维喜 熊立芳 周 杰 李自强 唐元辉
1)长沙市泰和医院神经外科 长沙 410006 2)长沙市湘雅医院神经外科 长沙 410003
手术与介入治疗颅内动脉瘤的疗效对比
何承彪1)马建荣2)姜维喜2)熊立芳1)周杰1)李自强1)唐元辉1)
1)长沙市泰和医院神经外科长沙4100062)长沙市湘雅医院神经外科长沙410003
【摘要】目的比较开颅手术和血管内介入栓塞术治疗颅内动脉瘤的疗效。方法对2010-10—2014-10在我院及湘雅医院治疗的颅内动脉瘤病例资料进行回顾性分析,开颅手术组和介入手术组各随机纳入100例,观察并发症发生情况和远期疗效,比较2组疗效。结果介入组患者全部成功实施血管内介入治疗术。术后即刻造影结果显示,动脉瘤致密性栓塞89枚,瘤颈残留18枚,部分栓塞4枚。回访结果显示,介入手术组预后良好率显著高于开颅手术组,预后不良率和致残率则显著低于开颅手术组;介入手术组并发症发生率显著低于开颅手术组(P<0.05)。结论介入栓塞治疗颅内动脉瘤成功率高,手术并发症低,介入手术是一种安全、有效、可靠的颅内动脉瘤治疗术式。
【关键词】颅内动脉瘤;介入手术;预后;并发症
颅内动脉瘤是造成蛛网膜下腔出血的首位病因,颅内动脉瘤一旦破裂,致残率和病死率极高,必须及时进行救治。以往临床常采用开颅手术夹闭瘤蒂,虽能起到很好的止血效果,但手术造成的创伤较大,后遗症多,患者恢复慢。近年来随着血管造影技术以及血管内栓塞技术的不断发展,血管内介入栓塞治疗已成为临床治疗颅内动脉瘤的重要手段[1]。但介入栓塞术是一种新的治疗方法,对仪器设备和手术操作者的熟练程度要求高,而且由于动脉瘤本身的复杂性,血管内栓塞治疗动脉瘤仍存在一些争议[2-4]。本文回顾性分析了开颅手术和介入手术治疗颅内动脉瘤的疗效和安全性,旨在为介入栓塞治疗颅内动脉瘤提供一些参考。
1资料与方法
1.1临床资料回顾性分析2010-10—2014-10行开颅手术的颅内动脉瘤病例100例为开颅手术组,同时随机选取在湘雅医院行介入手术治疗的患者100例为介入手术组。所有患者均因典型的自发性蛛网膜下腔出血而入院,经数字减影血管造影(DSA) 检查并确诊存在动脉瘤,Hunt-Hess 分级Ⅱ~Ⅴ级。其中,开颅手术组男63例,女37例;年龄19~75岁,平均(53.21±11.43)岁;Hunt-Hess分级Ⅱ级34例,Ⅲ级49例,Ⅳ级11例,Ⅴ级6例;单发动脉瘤91例,多发性动脉瘤9例;合并颅内血肿8例,脑积水4例。介入手术组男60例,女40例;年龄21~75岁,平均(54.36±11.28)岁;Hunt-Hess分级Ⅱ级39例,Ⅲ级47例,Ⅳ级10例,Ⅴ级4例;单发动脉瘤89例,多发性动脉瘤11例;合并颅内血肿9例,脑积水4例。2组性别、年龄及病情等基线资料无显著差异(P>0.05),具有可比性。
1.2治疗方法所有患者均绝对卧床,并根据病情进行降低颅内压、营养支持及维持电解质平衡治疗,必要时采取镇痛、安定和导泻治疗确保患者保持安静。开颅手术组气管插管全麻,根据动脉瘤位置选择入路,在显微镜下缓慢打开侧裂池、交叉池,释放脑脊液以降低颅内压,充分显露病变动脉后用动脉瘤夹夹闭动脉瘤颈,止血并确定夹闭适当后,关闭颅腔。介入治疗组采用静脉全麻,右股动脉穿刺后置入动脉鞘和导引导管行全脑血管造影,确定动脉瘤及瘤颈,在微导丝的引导下将微导管超选送至动脉瘤腔内,根据动脉瘤的大小选择大小型号不同的微弹簧圈进行填塞,反复行脑血管造影了解栓塞程度及载瘤动脉通畅情况,以动脉瘤内无造影剂进入以及瘤颈有弹簧圈填塞作为理想效果。
术后2组患者均进行24 h心电监护,并进行抗凝和抗感染、扩容、脱水、预防脑血管痉挛治疗,复查头颅CT及时了解围手术期并发症的发生情况。
1.3观察指标统计介入治疗组初次栓塞情况,致密栓塞:动脉瘤体及瘤颈均无造影剂充盈;瘤颈残留:瘤颈可见造影剂充盈;部分栓塞:瘤体可见造影剂充盈。根据术后3个月的回访结果评价远期疗效。疗效评价标准参照改良RANKIN量表得分,0分,完全无症状;1分,有后遗症但能正常生活和工作;2分,轻度残疾,日常生活能自理;3分,中度残疾,日常生活需要帮助但能独立行走;4分,中重度残疾,无法独立行走;5分,重度残疾,大小便失禁,日常生活完全依赖他人;6分,死亡。0~2分为预后良好,3~6分为预后不良,3~5分为残疾。比较2组围手术期并发症(术中血栓形成、颅内感染和脑血管痉挛)发生率。
2结果
2.1即刻栓塞效果介入手术治疗组100例(112枚动脉瘤)患者全部成功实施血管内介入治疗术。术后即刻造影结果显示动脉瘤致密性栓塞89枚,瘤颈残留18枚,部分栓塞4枚。
2.22组预后比较回访结果显示,介入手术组预后良好率显著高于开颅手术组,预后不良率和致残率则显著低于开颅手术组(P<0.05)。见表1。
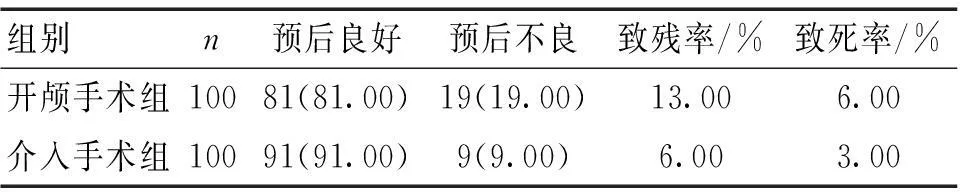
表1 2组预后比较 [n(%)]
2.32组手术并发症发生率比较介入手术组并发症发生率显著低于开颅手术组(χ2=4.325,P<0.05)。见表2。
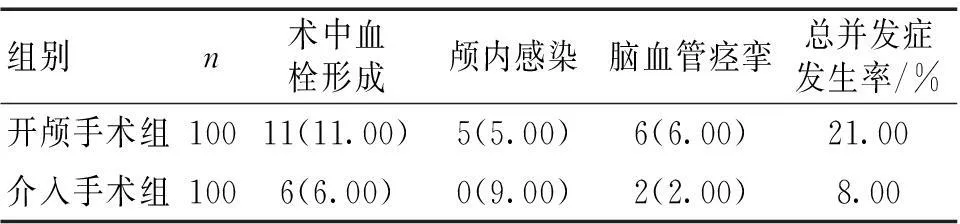
表2 2组手术并发症发生率比较 [n(%)]
3讨论
颅内动脉瘤是临床常见的脑血管疾病,致残率和病死率极高。颅内动脉瘤的临床特点有脑血管痉挛、自发性脑出血、动眼神经麻痹等,其中动脉瘤破裂造成的脑出血是造成颅内动脉瘤患者残疾甚至死亡的最主要原因。近年来随着CT、MRI在临床的广泛运用,颅内动脉瘤的诊断水平大大提高,通过开颅手术夹闭血管瘤,能有效清除血肿,减轻血肿造成的脑神经功能缺失,改善患者的预后[5]。但开颅手术创伤大、操作复杂、并发症发生率高,尤其基底动脉瘤和近颅底的动脉瘤,手术视野差,操作空间有限,大大提高了手术难度和风险。颅内动脉瘤的介入栓塞治疗也已经历近一个世纪的发展,自从意大利学者成功研制出了电解脱铂金弹簧圈系,颅内动脉瘤栓塞治疗技术日益成熟,后来又出现了球囊再塑形技术、血管内支架结合微弹簧圈技术等用于多种颅内复杂动脉瘤的治疗,大大扩宽了介入栓塞治疗在颅内动脉瘤的治疗范围[6]。研究表明[7-8],90%的颅内动脉瘤完全可以通过栓塞术治疗,介入栓塞术治疗组的致残率和病死率较传统开颅手术有明显下降。
我们研究显示,100例选择介入治疗的颅内动脉瘤患者完全栓塞率79.46%(89例),预后良好率达到91.00%,显著高于开颅手术组,且致残率和并发症发生率较开颅手术组也有大幅度的下降,与文献[8-9]报道一致,证实介入栓塞治疗颅内动脉瘤安全、有效、可靠。
4参考文献
[1]Amenta PS,Yadla S,Campbell PG,et al. Analysis of non-modifiable risk factors for intracranial aneurysm rupture in a large,retrospective cohort [J]. Neurosurgery,2012,70(3):693-701.
[2]冯广森,刘小玲,裴高猷,等. 支架后解脱结合弹簧圈栓塞技术治疗颅内宽颈动脉瘤的临床应用[J].中国实医刊,2012,32(4):152-154.
[3]何建军,余肖养.早期介入栓塞治疗脑动脉瘤破裂30例[J].实用医学志,2011,27(3):544-544.
[4]郄福忠,马光涛,王玖飞,等. 大脑中动脉分叉部动脉瘤的血管内介入治疗[J].介入放射学杂志,2014,23(8):655-657.
[5]You SH,Kong DS,Kim JS,et al. Characteristic features of unruptured intracranial aneurysms: predictive risk factors for aneurysm rupture[J]. Neurol Neurosurg Psychiatry,2010,81(5):479-484.
[6]宋锦宁,刘守勋,王茂德,等. 颅内动脉瘤破裂出血急性期微弹簧圈囊内栓塞治疗[J]. 中华神经外科杂志,2010,21(13):675-678.
[7]邓志刚,何毅,纪涛,等. 血管内介入治疗颅内动脉瘤预后及影响因素调查分析[J].中国实用神经疾病杂志,2014,17(9):46-47.
[8]陈华. 早期血管内介入疗法治疗脑动脉瘤的疗效观察[J].中国医学工程,2014,22(3):107;110.
[9]张洪涛. 血管内栓塞治疗颅内动脉瘤时间窗的临床评价[J].中华神经外科杂志,2011,27(7):466-467.
(收稿2014-12-10)
【中图分类号】R743
【文献标识码】A
【文章编号】1673-5110(2016)03-0075-02
