中颅窝底巨大脑膜瘤1例报告与文献复习
2016-03-01赵龙,刘泉,黄书岚
中颅窝底巨大脑膜瘤1例报告与文献复习
赵龙1)刘泉1)黄书岚2)
1)湖北公安县中医医院神经外科公安4343002)武汉大学人民医院神经外科武汉430060
【关键词】脑膜瘤;中颅窝;颅内肿瘤
脑膜瘤是第2位最常见的颅内良性肿瘤,占原发性脑肿瘤的15%~24%,大多数脑膜瘤仅以每年2.4 mm的速度缓慢生长[1]。由于生长缓慢,多数脑膜瘤直至体积很大才会出现临床症状。巨大脑膜瘤因其压迫临近神经结构可导致神经功能缺损、局灶性或全身性癫痫发作[2]。脑膜瘤可通过外科手术、分割放疗或立体定向放射外科治疗,对巨大脑膜瘤,外科手术是首选。现将我科近期收治的1例中颅窝底巨大脑膜瘤报告如下。
1临床资料
患者男,58岁,因“头痛2 a,加重2个月”于2014-06-05
入院,患者2 a前无明显诱因出现头痛,当时未给予重视,只给予对症处理。近2个月来,患者头痛加重,在当地医院行头颅CT示,右侧中颅窝底占位性病变(图1)。头颅MRI示,中颅窝底略长T1、长T2强化明显异常信号(图2)。

图1 头颅CT示,右侧中颅窝底占位性病变
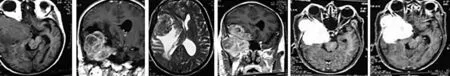
图2 头颅MRI示,中颅窝底略长T1、长T2强化明显信号
为求手术,遂转入我院。患者10 a前因外伤致右眼失明,无其他特殊病史。入院体格检查:生命体征平稳,神清,右眼完全失明,左眼视力粗查尚可,余颅神经检查未见明显异常,双侧瞳孔等大等圆,约2.5 mm,对光反射灵敏。心肺腹体检未见明显异常,四肢活动正常,肌力、肌张力正常。 入院后行颅骨、颌面骨CT平扫+重建成像示(图3):右侧鞍旁见一大小约为6.3 cm×5.3 cm×5.0 cm不规则软组织肿块影,其内密度不均,见少许片状高密度影,邻近脑沟、脑裂变浅,右侧侧脑室受压,右侧眼眶外侧壁、眶尖、蝶窦、中颅窝底及右侧破坏。
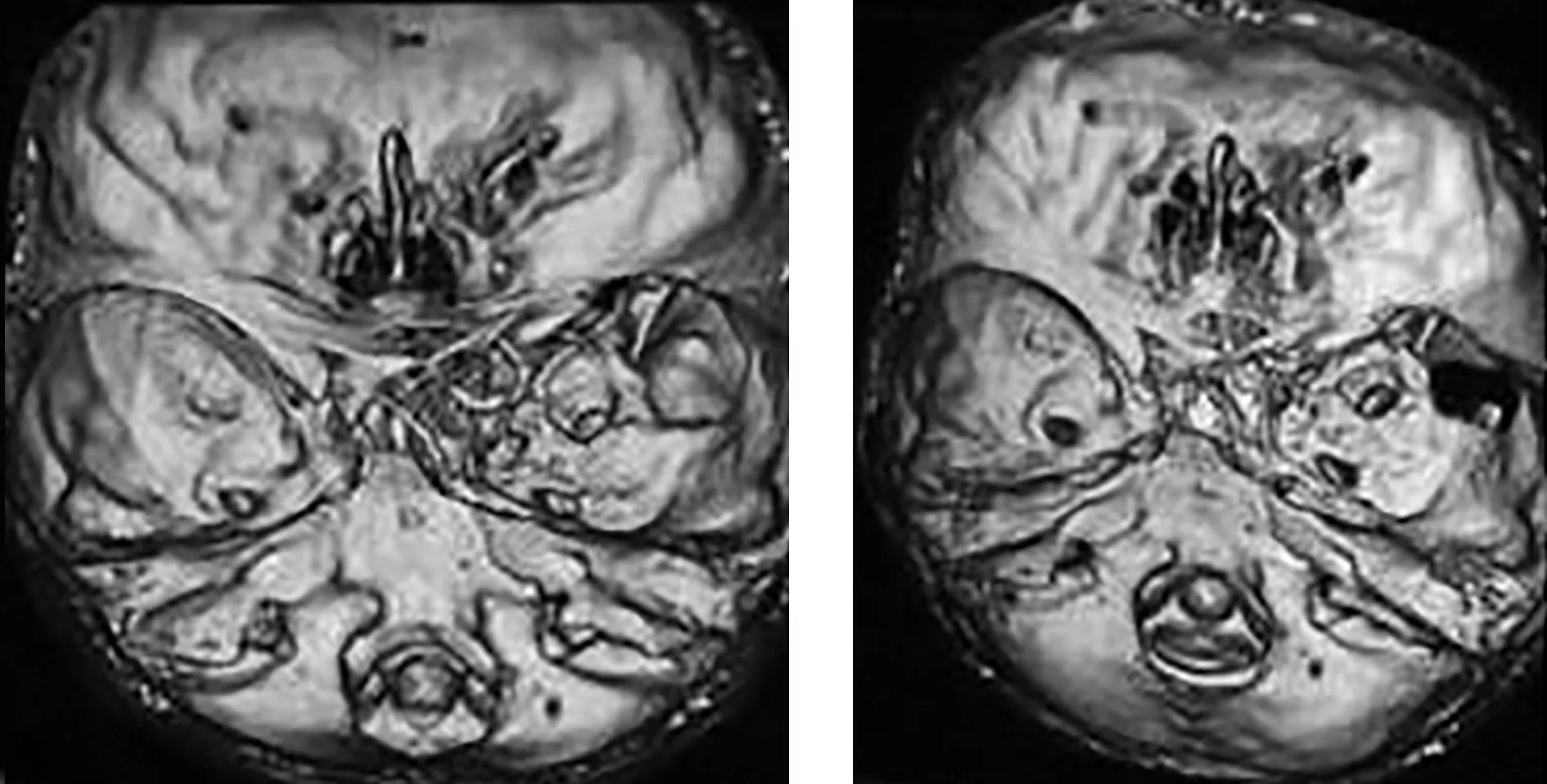
图3 头颅骨+颌面骨CT平扫+重建成像示,右侧鞍旁见—大小约6.3 cm×5.3 cm×5.0 cm不规则软组织块影,右侧眼眶外侧壁、眶尖、蝶窦、中颅窝底及右侧破坏
CT颅脑血管成像示,右侧中颅窝内富血供肿块,推移右侧大脑中及大脑后动脉,血管腔通畅,双侧大脑前、左侧大脑中及大脑后动脉未见明显异常,颅内未见明显动脉瘤及血管畸形(图4)。

图4 CT脑血管成像示,右侧中颅窝内富血供肿块
入院后完善术前检查,于2014-06-11入手术室在全麻下行右中颅窝底巨大占位显微切除术,以右侧翼点入路开颅,切开头皮约20 cm,皮肤翻向额部,颞肌翻向颞侧,见颞窝处有异常病变组织,大小约3 cm×3 cm,质地硬,血供中等,边界尚清,紧贴颞骨,肿瘤侵蚀颅骨与颅内沟通。钻孔后铣刀形成骨窗约6 cm×5 cm,显微镜下磨除蝶骨嵴、前床突以扩大颅底显露,见骨质增生,打开眶上裂,磨除蝶骨嵴,打开视神经管,打开眶外侧壁骨质直至眶上裂和视神经管,骨窗周边钻孔悬吊硬膜。显微镜下星形剪开硬膜,见颅内压中等,见肿瘤位于额颞极处的硬脑膜,大小约6 cm×7 cm×5 cm,肿瘤呈肉红色,质地中等,血供丰富,先将肿瘤和脑组织解剖开,用明胶海棉和棉片保护脑组织后,将肿瘤从硬膜上剥离下来,电灼肿瘤附着的硬膜,止血,沿肿瘤内部切除肿瘤,肿瘤质地硬,分块切除后沿肿瘤边界剥离肿瘤,见肿瘤侵及视神经管及眶上裂,部分蝶窦外侧壁被侵蚀,切除大部分肿瘤,残留视神经管外侧壁少许肿瘤,止血后原位缝合硬脑膜,取硬脑膜补片贴敷颅底硬膜缺损,取自体脂肪贴附,留置硬膜外引流管及还纳骨瓣并用连接片固定。术后患者神志清楚,右侧瞳孔3 mm,光反射迟钝,左侧瞳孔2 mm,光反射灵敏,四肢活动好,术后行抗炎、止血、脱水、营养神经、护胃、抗血管痉挛及营养支持治疗。术后复查头颅CT,未见明显颅内出血、颅脑术后改变(图5)。
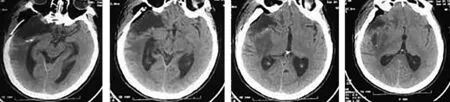
图5 头颅CT未见明显颅内出血、颅脑术后改变
患者恢复顺利,于2014-06-26出院,术后病检回报:(右侧颞叶)脑膜瘤,合体细胞型(图6)。
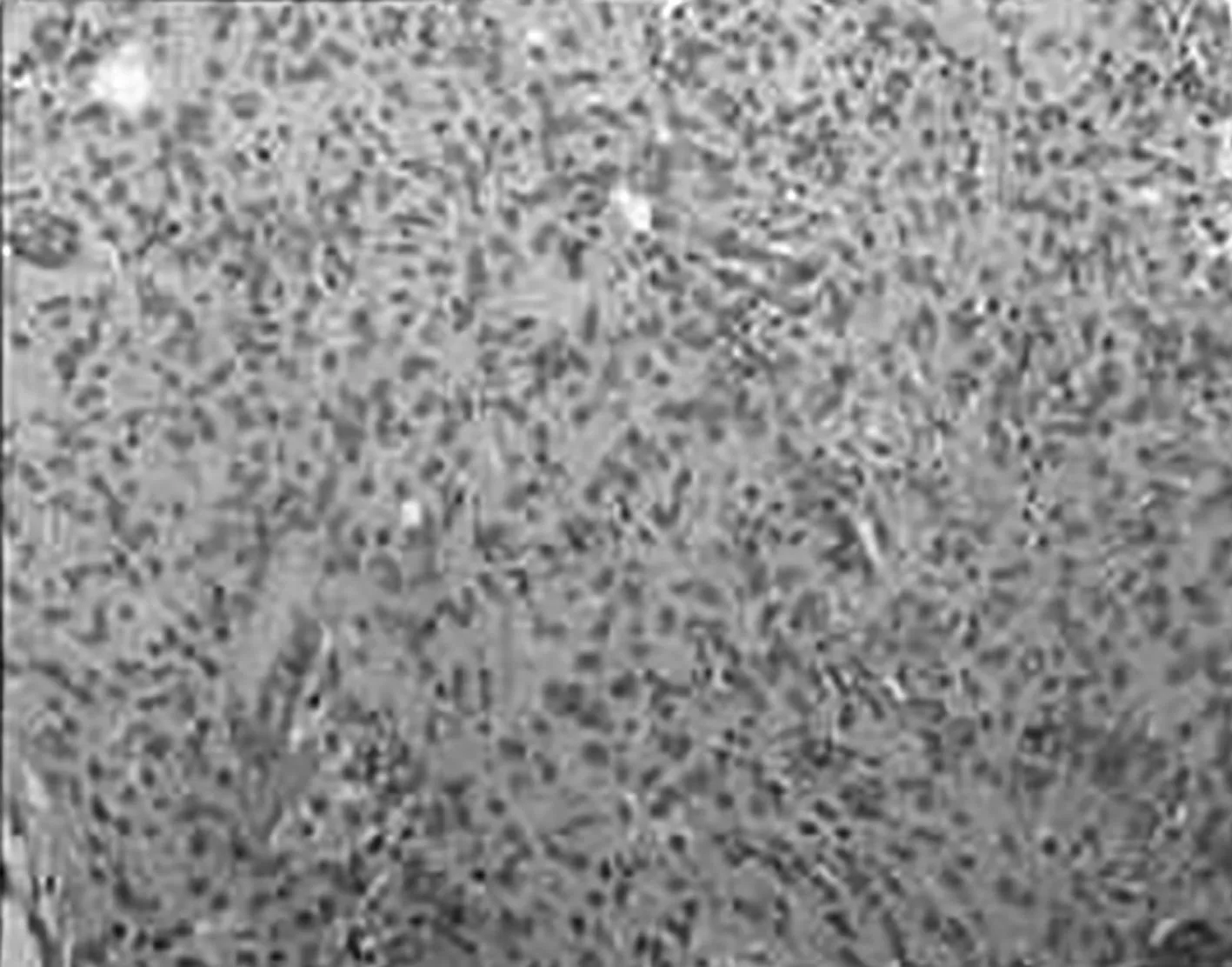
图6 病理检查示右侧颞叶脑膜瘤,合体细胞型
2讨论
外科手术目的是完整切除肿瘤并同周边脑膜和颅骨一并切除。脑膜瘤手术预后由多种因素决定,如术前患者全身状况、肿瘤位置和大小以及肿瘤切除程度,均可影响术后患者病死率、病残率和复发率[3-4]。颅底脑膜瘤因常累及重要组织结构,给手术全切除带来困难,因此,控制术中出血、肿瘤分块切除及保护脑功能是完成肿瘤全切必顺遵循的三个基本原则,巨大脑膜瘤常有丰富的供血血管,条件允许术前可对供血行选择性颈外动脉分支栓塞术[2]。术中实施控制性低血压以减少出血。切除肿瘤过程中尽量先电凝阻断瘤蒂部供血动脉以减少术中出血,巨大脑膜瘤要完全暴露是很困难的,可在瘤蒂血管阻断后将肿瘤分块切除,这样既能全切肿瘤,又能避免脑组织的过度牵拉和加强对重要脑神经的保护[5]。
术中对脑水肿明显的患者,钻颅前行过度换气以及快速静滴20%甘露醇250 mL以降低颅内压,待硬脑膜张力降低后再分步缓慢切开硬脑膜,翻开硬脑膜后紧靠肿瘤边缘用双极电凝处理蛛网膜,用显微剪剪开,电凝肿瘤包膜血管,将肿瘤分块楔形切除,肿瘤体积逐渐缩小后用脑棉片轻轻推开周围脑组织,由浅入深,逐步到达瘤床底部,进入肿瘤的供瘤动脉可电凝灼烧,需特别注意保留靠近肿瘤走行而又不进入肿瘤的动脉以及回流静脉,当肿瘤基本游离后,不要急于提出肿瘤,因瘤床底部常有1条至数条供血动脉,需在直视下观察清楚,电凝后剪断,最后摘除整个肿瘤[6-8]。操作过程中注意保护正常的动脉和静脉,减少牵拉,充分保护肿瘤周围的脑组织。
脑膜瘤的完整切除包括受累颅骨和硬脑膜的全部切除,是预防肿瘤复发的关健,切除受累颅底骨质和硬膜后如何进行颅底重建,防止脑脊液漏是手术的重点,也是手术成功与否的关健步骤,理想的颅底重建应达到:(1)在颅底与颅外之间建立永久性屏障;(2)能防止颅内容物疝出;(3)能防止脑脊液漏,避免颅内感染,降低术后并发症;(4)修补材料不影响术后复查[9-10]。颅底重建的方法有许多,材料主要有阔筋膜、人工硬脑膜补片、肌肉、脂肪组织、骨膜、金属钛及骨水泥等。
3参考文献
[1]Margalit NS,Lesser JB,Moche J,et al. Meningiomas nvolving the optic nerve: technical aspects and outcomes for a series of 50 patients[J]. Neurosurgery,2003,53(3):523-533.
[2]Nyquist GG,Anand VK,Singh A,et al. Janus flap: bilatreal nasoseptal flaps for anterior skull base reconstruction[J]. Otolaryngol Head Neck Surg,2010,142(3):327-331.
[3]汪守法,李春国,李军,等.应用瘤内分块切除技术切除颅底脑膜瘤的临床研究[J].中国实用医药,2014,9(5):276-277.
[4]倪红斌,梁维邦,王晶.大脑镰旁囊性脑膜瘤一例报道及文献复习[J].中华神经医学杂志,2014,13(4):411-412.
[5]陈景宇,陈志,胡荣,等.68例前颅底脑膜瘤的显微外科治疗[J].中华神经外科疾病研究杂志,2013,12(6):520-530.
[6]李毅,王玉玉.显微手术治疗颅底脑膜瘤23例分析[J].中国实用神经疾病杂志,2013,16(23):15-17.
[7]鲁祥和,王旭阳,曾博,等.前颅底中线区大型脑膜瘤的显微外科治疗[J].中华神经外科杂志,2012,28(4):520-530.
[8]杨治权,袁贤瑞,伍军,等.侵犯鼻窦的前颅底脑膜瘤术中脑脊液预防[J].临床耳鼻喉头颈外科杂志,2011,25(5):210-212.
[9]Zimmer LA,Theodosopoulos PV. Anterior skull base surgery: open versus[J]. Curr Opin Otolaryngol Head Neck Surg,2009,17(2):75-78.
[10]Dange N,Mahore A,Kansal R,et al.Brain herniation through the anterior cranial floor in a long-standing frontal falcine meningioma[J]. J Clin Neurosci,2009,16(9):1 242-1 243.
(收稿2015-01-20)
【中图分类号】R739.41
【文献标识码】D
【文章编号】1673-5110(2016)03-0135-02
·病例报告与文献复习·
