双额颞部开颅一次成型去大骨瓣减压术治疗双额叶脑挫裂伤临床研究
2015-12-19邓光策王岳华姚兴军侯文仲曾敏敏关北漩李国峰通讯作者
邓光策 王岳华 姚兴军 侯文仲 曾敏敏 关北漩 李国峰(通讯作者)
广东清远市人民医院 清远 511500
双额叶脑挫裂伤传统多采用保留骨桥手术方法[1-2],国内外发现双额颞去大骨瓣减压方法对此类患者具有良好的临床效果[3]。但国内对一次成型去大骨瓣、结扎矢状窦及剪开大脑镰的双额颞减压方法报道不多。我科2008-06—2014-01采用随机单盲对照试验观察双额颞部开颅一次成型去大骨瓣减压术治疗双额叶脑挫裂伤的效果,现报告如下。
1 资料和方法
1.1 一般资料 96例患者按1∶1比例经Excel随机数字法随机分配到治疗组(n=48)和对照组(n=48)。单盲法应用,即患者不知道自己采用何种术式,医生根据患者分组采用相应治疗。随访3个月,治疗组失访1例,对照组失访2例,失访率3.13%,最终93例患者纳入研究。治疗组47例(51.09%),年龄(25.73±0.66)岁,中位病程6h;对照组46例(49.46%),年龄(28.09±1.03)岁,中位病程6h(表1)。2组性别、年龄、病程及入院格拉斯哥评分(Glasgow coma scale,GCS)评分比较差异无统计学意义(P>0.05)。临床表现主要为轻重度意识障碍、头痛呕吐、躁动不安、肢体抽搐等。

表1 2组一般资料比较
1.2 纳入和排除标准 纳入标准:(1)前额叶底、双额叶内侧或两侧额叶广泛脑挫裂伤血肿,治疗过程中意识障碍进行性加重,1h内GCS下降>3分,ICP监测持续>25mmHg;(2)急性弥漫性脑肿胀患者;(3)CT检查:两侧脑室前额角之间的夹角>120°,或单侧脑室前角受压消失,伴或不伴中线移位。排除标准:(1)GCS≤3分;(2)脑疝晚期;(3)呼吸循环功能明显障碍,难以接受手术者。
1.3 治疗方法 治疗组:沿冠状缝划线,两侧经翼点至颧弓,骨窗向下至眉弓上缘,向上紧邻皮缘,两侧至翼点。采用开颅动力系统开颅,整块取下骨瓣,注意控制矢状窦出血,剪开硬膜,范围需达骨窗两侧翼点处,有利于行硬脑膜减张成型缝合,予矢状窦前份缝扎、剪开,并完全剪开大脑镰充分减压,仔细清除额叶脑挫裂伤坏死组织部分或脑内血肿,确切止血,可视情况打开侧裂池或视交叉池以充分释放血性脑脊液,术后要进行硬膜扩大减张成型缝合,以恢复颅腔的生理密闭性[4]。硬膜修补材料可以是颞浅筋膜、阔筋膜或人工硬膜补片,术后留置双侧引流管,分层缝合关颅。
对照组:双额颞骨窗前缘尽量靠近前、中颅窝底,额部正中留一宽2~3cm骨桥。硬膜悬吊后沿额颞底部切开硬脑膜,清除血肿或脑挫裂伤坏死组织,颅压较高时双侧快速大范围剪开硬膜,以避免造成脑膨出加重脑损伤。在颅压极高时则两侧同时小口切开硬脑膜,尽可能双侧减压速度相等,颅压下降后,再放射状或瓣状剪开硬膜以进一步清除血肿、仔细止血。双侧去骨瓣减压,硬膜减张缝合,术后常规关颅。
1.4 疗效评价 按照成人GCS中睁眼反应(E)、言语反应(V)、运动反应(M)评分评估临床效果。格拉斯哥预后评分(GOS)分级:1级死亡,2级植物生存状态,3级严重残疾,4级中度残疾,5级恢复良好。分别于术后第1天、1周评价,并于术后第1月、第3月进行随访。
1.5 统计学处理 采用SPSS 20.0统计软件,计量资料以均数±标准差(±s)或中位数[25%,75%百分位数]表示。2组计数资料比较采用χ2检验或Fisher检验,计量资料比较采用独立t检验或Mann-Whitney U检验。P<0.05为差异有统计学意义。
2 结果
93例患者治疗后GOS评分分级结果见表2,治疗组明显优于对照组(P<0.05)。其中治疗组恢复良好(典型病例如 图1)24例(51.06%),而对照组恢复良好10例(21.74%),2组比较差异有统计学意义(P<0.05)。同时,治疗组重度残疾、植物生存状态和病死率也均低于对照组,见表2。典型病例见图1。
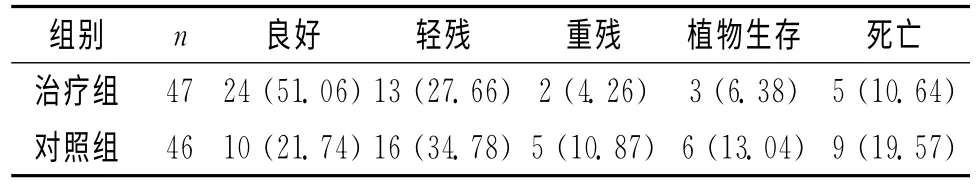
表2 2组GOS评分分级比较 [n(%)]
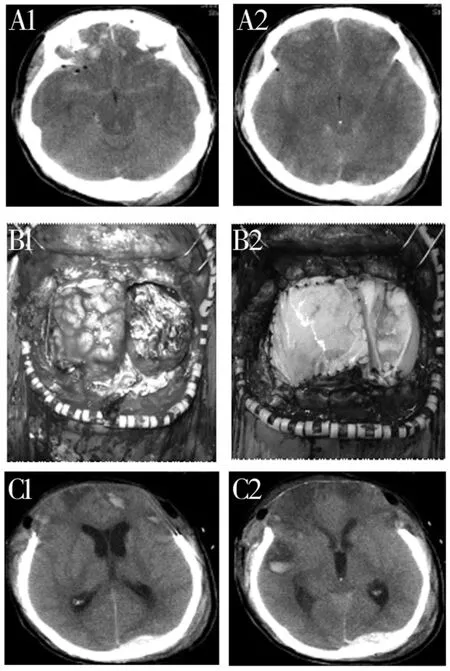
图1 男,26岁,骑摩托车摔倒,额颞部受伤,术前浅昏迷A:术前影像;B1:术中结扎矢状窦,完全剪开大脑镰,清除坏死脑组织后;B2:术毕严密修补硬脑膜;C:术后CT显示,患者意识清醒,脑池、脑室结构恢复,减压满意
治疗组死亡5例,1例术后死于多发颅底骨折等合并伤失血性休克,1例广泛额颞顶脑梗死并发多器官衰竭死亡,3例因原发伤重术后严重脑肿胀致脑死亡抢救无效;对照组死亡9例,4例脑水肿不能缓解死于中枢性呼吸循环衰竭,3例死于肺部感染继发呼吸循环衰竭,2例死于呼吸窘迫综合征。
通过随访观察,2组轻度患者GCS评分无明显差异(P>0.05),说明该两种方法对于轻度患者均有较好效果(图2)。而对于中度和重度患者,治疗组与对照组治疗后比较(中度:12.94±1.08vs 11.43±1.17;重度:7.95±1.68vs 5.71±1.73)和第1月随访(中度:12.94±1.08vs 11.65±1.08;重度:9.82±1.84vs 6.14±1.51)差异有统计学意义(P<0.01)。随着时间的推移,至第3月随访时,治疗组患者恢复良好率更为满意。
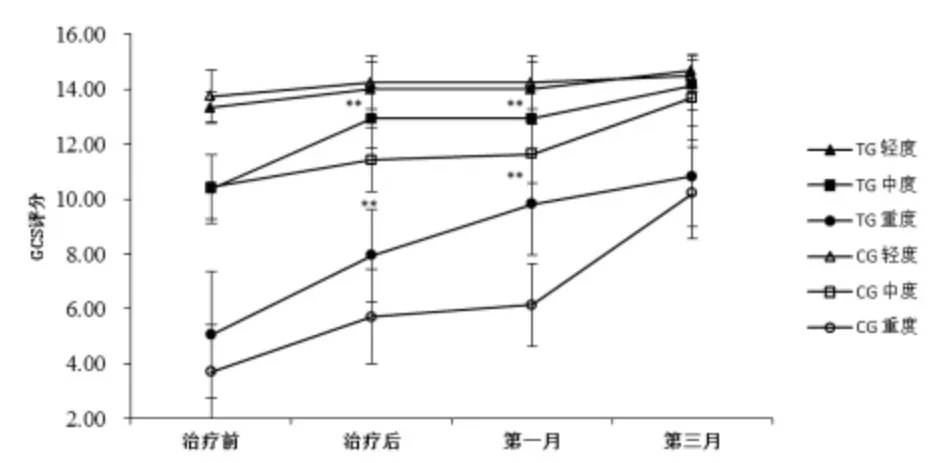
图2 治疗前、治疗后、第1月随访及第3月随访GCS评分情况
3 讨论
临床上双额叶脑挫裂伤多为枕部着力的减速性对冲伤或前额直接冲击伤所致,以交通事故、高处坠落、局部打击为常见的损伤类型。由于额叶脑挫裂伤属非重要功能区损伤,受伤早期症状较轻,无明显定位症状及体征,随着脑水肿范围的扩大或颅内血肿的发生和发展,病情有可能突然发生变化,易形成脑中心疝而危及生命。应用双额颞部开颅减压,可有效降低颅内压,而且局部脑组织供氧显著改善并出现高灌注,降低颅脑损伤的病死率,改善患者预后。
传统手术方法多是采用双额去骨瓣、中线保留骨桥、不结扎矢状窦及剪开大脑镰的减压方法。认为此术式可以取得良好减压,有利于减少手术创伤及后期的颅骨成形修补。虽对于脑损伤较轻的患者可获得满意的治疗效果,但对于中重度脑损伤患者,在控制难治性颅高压及改善预后方面,此术式恢复良好率极为有限。因其对前、中颅窝减压不够充分,不能有效缓解脑中轴结构的压迫,脑皮层还易受到骨窗边缘的卡压而加重脑损伤。本研究双额颞部一次成型去大骨瓣减压,在冠状开颅双额颞去大骨瓣减压时,去除整块大骨瓣,不留骨桥,同时结扎上矢状窦并完全剪开大脑镰至胼胝体上缘,不仅可使减压更充分,颅内压相对平衡降低,避免了减压不充分引起中线结构移位或大脑镰下疝发生,而且可以充分缓解幕上的脑压,从而避免出现中央型脑疝。同时,术中彻底清除了血肿周边失活坏死的脑组织,可减轻继发恶性脑水肿,改善局部脑组织供氧,降低颅脑损伤的重度残疾、植物生存和死亡的发生率。临床观察发现,对于GCS评分≥13分的轻度患者中,两种术式差异并不明显。而对于GCS评分9~12的中度患者及GCS评分≤8分的重度患者,该术式短期效果明显优于传统方法。
双额颞部一次成型去大骨瓣减压主要针对双侧额颞叶脑挫裂伤伴或不伴弥漫性脑肿胀,无明显中线移位的顽固性颅高压患者。临床应用于双额叶脑挫裂伤患者居多。临床上发现此类患者主要表现为:(1)伤后昏迷及临床体征发生快,多于伤后4h出现;(2)在无颅内血肿的情况下短时间内出现意识障碍加重,或双侧瞳孔散大;(3)伤后CT显示枕孔大池(环池)、侧裂池、第三脑室消失或狭窄,双侧脑室对称性缩小,鞍上池、脚间池、环池显示不清或闭塞;(4)脑白质CT值普遍高于正常;(5)CT显示不同程度的脑挫裂伤,尤其双额叶,有时可见双额叶脑内散在点灶状出血及硬脑膜下(外)少量血肿,但中线移位程度与血肿大小不一致。准确把握手术时机,尽早实施去骨瓣减压术,可明显改善此类患者的预后[5]。本研究宗旨为充分减压,术中强调骨瓣需足够大,两侧达额颧突,前方近眉弓,平前颅窝底,上方视情况可达冠状缝。我科采用开颅动力系统开颅,不留骨桥一次成型整块取下骨瓣,手术时间明显缩短,出血明显减少,不增加日后三维塑形钛网颅骨修复的难度[6]。术中常常开放额窦,需予电灼额窦黏膜,碘酒消毒,明胶海绵填塞,骨蜡严密封闭。硬膜剪开范围要足够大,需达骨窗两侧翼点处。如脑挫裂伤灶表面无明显活动出血点,可在剪开硬膜后先结扎矢状窦,完全剪开大脑镰至胼胝体上缘,以缓解脑中轴结构的压迫。在清除额叶脑挫裂伤坏死组织部分或脑内血肿后,情况允许应尽可能打开侧裂池或视交叉池以充分释放血性脑脊液,以利患者的恢复。
术后的恢复与重症监护和综合治疗密切相关[7]。本研究并发症及伤残率明显降低,死亡病人多死于病情过重、外伤性脑梗死或脑疝和呼吸系统疾病。提示除预防呼吸道感染、保持呼吸道通畅防止低氧血症、控制脑水肿等常规防治并发症外,手术过程中大脑镰完全剪开后,脑组织得到充分减压,为脑康复创造了更有利的条件,从而更有效减少了术后并发症。
[1]李鑫,刘少波.单侧开颅大脑镰下切开治疗双额叶脑挫裂伤(附30例报告)[J].中国临床神经外科杂志,2011,16(7):427-428.
[2]徐勤义,董吉荣,蔡学见,等.单侧入路大脑镰切开治疗双额叶脑挫裂伤[J].中华神经外科杂志,2009,25(10):923-925.
[3]Elwatidy S.Bifrontal decompressive craniotomy for malignant brain edema[J].Saudi Med J,2006,27(10):1 547-1 553.
[4]李国峰,侯文仲,邓光策,等.U-Y减张缝合硬脑膜修补术97例报告[J].临床神经外科杂志,2013,10(1):37-38.
[5]Taylor A,Butt W,Rosenfeld J,et al.A randomized trial of very early decompressive craniectomy in children with traumatic brain injury and sustained intracranial hypertension[J].Childs Nerv Syst,2001,17(3):154-162.
[6]夏咏本,李爱民,颜士卫,等.冠切双额大骨瓣开颅术在双额叶脑挫裂伤中的运用[J].中国临床神经外科杂志,2010,15(12):742-744.
[7]毛之奇,陆永建,朱世强,等.双侧额颞脑挫裂伤保守及手术治疗临床对比研究[J].中华神经医学杂志,2006,5(3):270-73.
