介入治疗颅内动脉瘤的临床体会
2014-11-15杨国瑛
杨国瑛
安徽太和县人民医院神经外科 太和 236600
颅内动脉瘤(intracranial aneurysms,IAs)是非创伤性蛛网膜下腔出血(subarachnoid hemorrhage,SAH)最常见病因[1],首次出血后多因血管痉挛或小血栓堵塞而自行停止,但任何血管压力变化均可能导致再出血,再出血的发生预后极差,具有较高的致死率和致残率[2],对人类健康造成严重威胁。传统治疗方法是开放手术直接夹闭动脉瘤,但存在较多的禁忌证和副损伤,术后并发症较多。近年来,血管内介入治疗应用越来越广泛,以其安全、有效的优点,正逐渐成为治疗颅内动脉瘤的首选。为探讨血管内介入治疗颅内动脉瘤的临床效果,选取我院2012-12—2013-12介入治疗的40例颅内动脉瘤患者,现报告如下。
1 资料与方法
1.1一般资料选取我院2012-12—2013-12介入治疗的40例颅内动脉瘤患者,共44个颅内动脉瘤。男17例,女13例;年龄23~71岁,平均(45.23±12.36)岁。其中超早期手术(发病至手术时间<48h)8例,8个动脉瘤;早期(发病至手术时间2~3d)14例,16个动脉瘤;间期(发病至手术时间4~14d)17例,19个动脉瘤;延期(发病至手术时间>14d)1例,1个动脉瘤。
1.2临床表现及Hunt-Hess分级40例患者入院前均有突发头痛、视力模糊、呕吐、动眼神经麻痹及偏瘫等典型颅内出血表现。按 Hunt-Hess分级法分级[3],I级3例,Ⅱ级27例,Ⅲ级8例,Ⅳ级2例,V级0例。
1.3影像学检查40例患者均行头颅CT检查,结果均为颅内动脉瘤破裂致蛛网膜下腔出血,8例合并颅内血肿,4例共发2个颅内动脉瘤。均行DSA检查,结果示:40例患者共患44个颅内动脉瘤,动脉瘤位于后交通动脉16个,前交通动脉11个,颈眼动脉7个,大脑中动脉4个,后循环动脉1个,左椎-基底动脉交界处1个(巨大型)。动脉瘤直径5~21mm,平均10.7mm。中小型IAs(<15mm)33个,大型IAs(15~25mm)10个,巨大型(>25mm)1个。
1.4治疗方法所有患者均在术前完善检查确定瘤体位置、体积,术前准备充分后行介入治疗。全麻,循环肝素化后常规seldinger法经右侧股动脉穿刺放置6F股动脉鞘后,送导管进行造影。为获得理想的显影效果,根据动脉瘤位置及形状和生长方向的不同,选择合理的透照方式。确定瘤体大小、形状、位置后,在微导丝的引导下置入微导管于瘤腔内,选择合适的可脱性弹簧圈(DC)填充入瘤体内,7例宽颈动脉瘤采用Neuroform支架辅助弹簧圈进行栓塞,整个手术过程反复行血管造影了解栓塞进展。2例出现血管痉挛,立即降低导管,经导管内注射罂粟碱[4],痉挛解除后栓塞成功。
2 结果
44个颅内动脉瘤瘤腔致密栓塞31个(70.5%),栓塞95%以上10个(22.7%),栓塞85%~95%者3个(6.8%)。超早期、早期、间期、延期等不同时期手术颅内动脉瘤完全栓塞率依次递减,差异有统计学意义(P<0.05)。见表1。术中血管痉挛患者2例,术后恢复良好,2例肢体偏瘫,无死亡病例。住院期间均无再出血,术后6个月内再次出血2例。
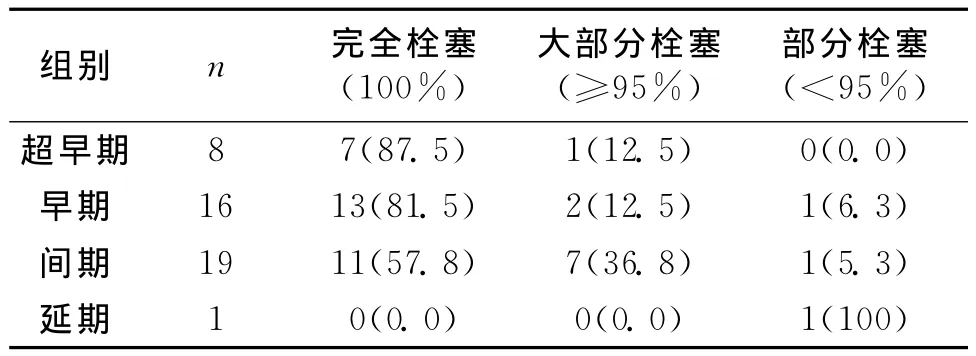
表1 各期颅内动脉瘤患者治疗后动脉栓塞程度比较 [n(%)]
3 讨论
神经外科死亡病例中,颅内动脉瘤破裂出血占有较大比例[5]。颅内动脉瘤破裂的病死率及致残率高,其中主要原因是出血本身、再出血、及脑血管痉挛。相关文献示颅内动脉瘤首次出血后的24~48h内,约有10%的可能会再次破裂出血,这个时期进行手术治疗,病死率为5.3%[6]。但随着治疗时间的延迟,6~7d后总病死率为10%[7]。所以尽早的孤立动脉瘤是预防再出血的唯一办法。传统治疗方法是开放手术直接夹闭动脉瘤,但存在较多的禁忌症和副损伤[8]。随着科技的发展,特别是医疗科技的发展,微创、无创治疗观念被越来越多的医师和患者接受,在ISAT研究之后,血管内介入治疗正逐渐成为颅内动脉瘤的一线治疗方案[9]。当瘤体位置较深或者比较特殊的解剖位置时,血管内介入治疗的微创、安全、有效性的优势发挥的更加明显。
通过血管内介入治疗将弹簧圈完全致密的填充到瘤体内,有效降低了血流的锤击效应,降低了颅内动脉瘤再出血发生率。本次统计的44个颅内动脉瘤,瘤腔致密栓塞31个(70.5%),栓塞95%以上10个(22.7%),栓塞85%~95%者3个(6.8%),术后6个月瘤体再出血发生2例,疗效满意。从表1可见,超早期和早期经介入治疗栓塞,完全栓塞的可能性更大,治疗效果也就更好,随着治疗时间的延迟,完全栓塞的难度加大,治疗效果也就大打折扣。笔者认为,出血后48h内红细胞尚未溶解,氧合血红蛋白释放少,能够有效的减少血管痉挛,随着治疗时间的延迟血凝块溶解、血红蛋白释出,易引起脑血管痉挛,加大了手术的难度。另外,既使早期没有完全填塞未完全治愈,但也避免了动脉瘤在破裂出血甚至死亡的可能,为再次治疗争取了宝贵的时间。
介入治疗治疗颅内动脉瘤的效果还与瘤体的体积关系密切。本组小型颅内动脉瘤共33个,占所有颅内动脉瘤的75%,与国外文献报道数据基本符合[10]。介入治疗治疗颅内动脉瘤效果与瘤体的大小有关,国内外的文献报道小型动脉瘤100%栓塞成功率在70%左右,大型颅内动脉瘤100%栓塞率为32%左右,而巨大型100%栓塞率只有10%。这是因为瘤体越大,载瘤动脉扩张程度越大,瘤体形成的时间相对较长,这些导致瘤体内血栓、钙化等发生率越高[11],从而降低了介入治疗效果。在手术过程中,2例患者出现了血管痉挛症状,局部撤管以及注射罂粟碱后缓解,此方法是处理此类并发症的有效方法。
综上所述,血管内介入治疗治疗颅内动脉瘤的效果值得肯定,对于疑似颅内动脉瘤破裂出血患者入院后应立即行脑血管造影,在明确诊断的同时,确定瘤体的部位、体积及患者条件,酌情选用血管内栓塞治疗,争取在72~96h内完成手术,有助于提高完全栓塞率,提高治疗效果。介入治疗颅内动脉瘤疗效可靠、创伤小,随着介入材料的不断改进,适应征会越来越广泛,将会是今后动脉瘤治疗的重要手段。
[1]孙红卫,郭付有,宋来君 .颅内动脉瘤破裂并瘤内血肿的手术治疗[J].中国实用神经疾病杂志,2010,13(5):32-34.
[2]王建飞 .颅内动脉瘤40例介入治疗分析[J].中国实用神经疾病杂志,2012,15(6):3.
[3]张万宏,吴恒浩,田卫平,等 .颅内动脉瘤性蛛网膜下腔出血患者不同时间点GCS评分与预后相关性研究[J].中国实用神经井壁杂志,2012,15(22):36-39.
[4]蔡涛,黄春燕,吴慧芬,等 .复杂颅内动脉瘤血管内介入治疗[J].当代医学,2011,17(12):2-3.
[5]刘建民,周晓平,许奕等 .血管内栓栓塞治疗颅内宽颈动脉瘤[J].第二军医大学学报,2011,22:773-775.
[6]盂庆海,李国彬 .颅内动脉瘤手术与介入治疗效果比较[J].青岛大学医学院学报,2009,(1):76-77.
[7]姚沛旭,许建生,黄晓新 .自发性蛛网膜下腔出血CT分型与再出血危险性关系分析[J].中国中西医结合影像学杂志,2009,7(1):27-29.
[8]顾宇翔,毛颖,宋冬雷,等 .脑前循环动脉瘤破裂早中期的显微外科手术治疗[J].中华外科杂志,2009,44:412-418.
[9]蔺玉昌,冷冰季,卫阳,等 .颅内动脉瘤破裂的超早期血管内介入治疗分析[J].中华神经科杂志,2013,36(3):191-4.
[10]刘建民,黄清海,许奕,等血管内支架结合电解可脱卸弹簧圈治疗颅内动脉瘤[J].中华放射学杂志,2011,35:848-851.
[11]邓寿喜,薛岩丰,王辉等 .显微手术和血管内栓塞治疗颅内动脉瘤的疗效比较[J].当代医学,2009,15(12):88-89.
