CT与X线、MRI对早期强直性脊柱炎诊断作用的对比研究
2014-03-12聂建
聂建
强直性脊柱炎是一种主要侵犯脊柱,可不同程度地累及骶髂关节和周围关节的全身进行性结缔组织慢性疾病(AS),男性多于女性,青壮年多见,临床主要表现为腰、背、臀、髋部疼痛以及关节肿痛,严重者可发生脊柱畸形和关节强直[1-2]。患者起初病情隐秘,多数患者骶髂关节最早受累,如果发现不及时、不早期合理治疗,病情继续发展容易导致残疾,影响其生活和工作,使患者的身心健康受到极大的伤害。因此,早期诊断对于AS患者的早期治疗和预后有着极其重要的意义。在临床上对AS的影像学检查方法主要为X线、CT和MRI。本研究回顾性分析早期强直性脊柱炎骶髂关节病变在3种影像学检查中的特征表现、检出率及不同分期检出率,分析影像学检查对早期强直性脊柱炎的诊断作用,现总结如下。
1 资料与方法
1.1 一般资料 收集2011年3月-2012年9月诊治的34例早期强直性脊柱炎骶髂关节病变患者的影像学资料,其中男21例,女13例,年龄18~52岁,平均年龄为26.6岁,病程l~3年,所有患者在治疗前分别进行X线拍片、CT扫描和MRI检查。
1.2 检查仪器 与方法 CT扫描采用美国GE螺旋CT机,患者取仰卧位,自骶髂关节上缘向下连续扫描骶髂关节间隙、骨质及邻近软组织等,扫描层面与椎管垂直, 层距层厚均为3mm,X线检查采用北京万东500m A大型摄影机,常规摄骨盆正位片及双侧骶髂关节斜位片;MRI检查采用美国GEMRISigna机MRI机,常规取仰卧位足先进,选用层厚5mm双侧骶髂关节横断位和斜冠状位短T 1反转恢复(STIR)序列扫描。
1.3 临床影像学诊断标准 按照1984年修订的纽约标准[1],将强直性脊柱炎的骶髂关节炎分为5级:0级为正常;Ⅰ级可疑;Ⅱ级有轻度骶髂关节炎;Ⅲ级有中度骶髂关节炎;Ⅳ级为关节融合强直。Ⅰ级:下腰背痛的病程至少持续3个月,疼痛随活动改善,但休息不减轻;Ⅱ级:腰椎在前后和侧屈方向活动受限;Ⅲ级:胸廓扩展范围小于同年龄和性别的正常值;Ⅳ级:双侧骶髂关节炎Ⅱ~Ⅳ级,或单侧骶髂关节炎Ⅲ~Ⅳ级。
1.4 统计学方法 对本组研究的数据采用SPSS 17.0统计软件进行分析,计量资料以均数±标准差(x±s)表示,采用t检验,对计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 3种影像学检查方法对AS早期骶髂关节病变检出情况比较 患者X线、CT和MRI检查骶髂关节病变总检出率分别为44.12%、70.59%和94.12%,患者CT检查骶髂关节病变总检出率明显高于X线总检出率,差异有统计学意义(P<0.05)。MRI检查其骶髂关节病变总检出率明显高于X线和CT检出率,差异有统计学意义(P<0.05)。见表1。

表1 3种影像学检查方法对AS早期骶髂关节病变检出情况比较
2.2 3种影像学检查对病变不同分期检出结果比较 34例进行X线、CT及MRI检查的患者中,对病变0级,CT检出率明显高于X线检出率(χ2=4.87,P<0.05),MRI检出率明显高于X线检出率(χ2=19.91,P<0.01);对病变I级,CT、MRI检出率明显高于X线检出率(χ2=4.22,χ2=13.25,P<0.05),CT与MRI相比差异无统计学意义;对病变Ⅱ级,CT与X线、MRI相比差异均无统计学意义。见表2及图1~5。
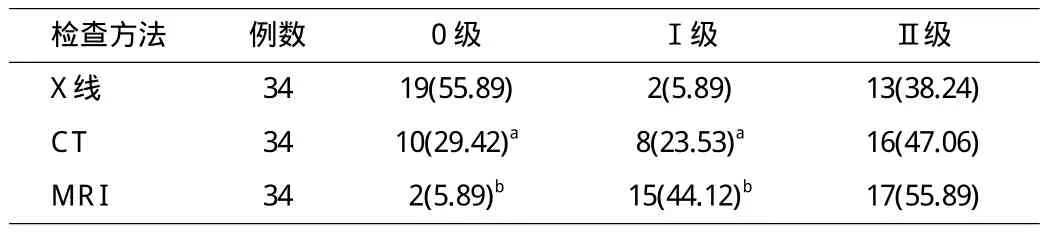
表2 3种影像学检查对病变不同分期检出结果比较[n(%)]
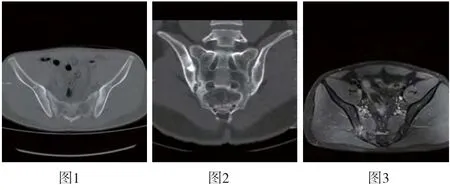
图1 和图3 未见明显异常,为I级图2 双侧骶髂关节骨皮质局限硬化,关节面下可见微小囊状低密度区
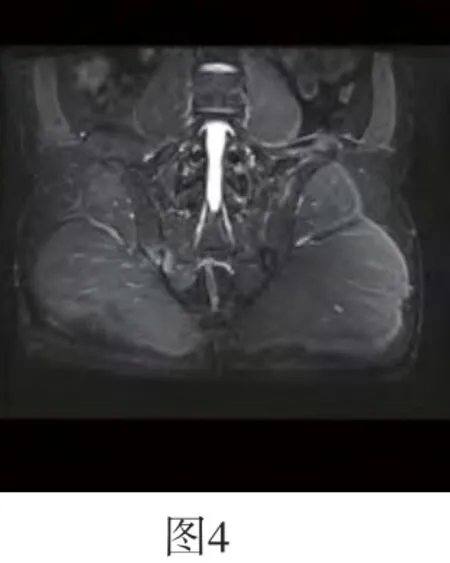
图4 双侧骶髂关节周围骨髓水肿呈片状,关节软骨连续性中断,骨质硬化
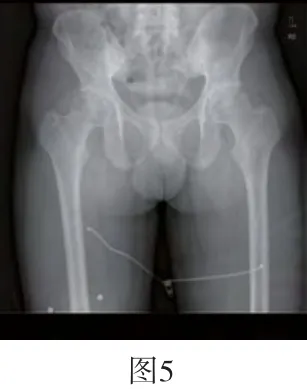
图5 左侧骶髂关节骨皮质局限硬化,关节面模糊不清,关节间隙正常
3 讨论
强直性脊柱炎的早期及全身临床表现不明显,本病早期首先侵犯骶髂关节[1],如果患者起初出现骶髂关节疼痛、僵硬等表现,就应怀疑AS早期骶髂关节病,争取早诊、早治疗对疾病的发展和预后尤其重要,如果本病得不到及时发现和治疗,病情继续向上或向下发展,会引起脊柱强直和关节畸形,导致脊柱、关节生理功能严重受损,影响患者的工作和生活。临床上除了化验检查外,主要的辅助检查为X线、CT、MRI影像学检查。因3种影像学检查各有其优缺点,诊断率高低及敏感性和特异性有所差异,所以临床上大量资料对3种检查方法做了对比分析[1-6],为AS早期骶髂关节病的诊断提供应用价值。
对于AS骶髂关节病,X线检查简单易行,价格便宜,患者一般首先选择其检查,X线拍片检查对较为典型的AS早期骶髂关节病诊断较容易,但对早期病变定性差、诊断效果不明显,容易漏诊,因此目前临床上应用不是很广泛[3],而采取CT或MRI扫描检查其病变敏感性好、诊断率高,能及早发现AS骶髂关节早期病变,为疾病的早期治疗提供有力依据。与CT相比,X线检查能够比较确切地显示骶髂关节的间隙及骨质密度[4],对病变早期检出率较高。本研究结果显示,CT对病变0级、Ⅰ级检出率明显高于X线检出率,CT检查骶髂关节病变总检出率70.59%,明显高于X线总检出率44.12%,与黄振国、李光报道一致[1-3],并且CT对空间分辨率高,由此对骨皮质侵蚀、缺损方面的敏感性相比MRI高,对该病变的发展分级较满意,但CT对关节面骨侵蚀及软骨下囊性变显示不清晰,尤其对患者有轻微的临床表现但X线检查正常或高度疑诊者,要进一步做CT或MRI扫描检查诊断以便确诊治疗。对于X线拍片和CT扫描检查诊断不清者做MRI扫描检查,MRI检查骨关节面骨质硬化、侵蚀、关节囊、关节旁骨髓炎症等早期骶髂关节炎表现的敏感性和特异性更高[5],能扫描出CT所不能观察到关节旁骨髓的脂肪沉积、水肿和滑膜炎,更能及早地发现骶髂关节骨结构改变以及对骶髂关节炎的病情评估和疗效判定,尤其MRI动态增强时能够比较直接地显示出骨髓水肿,反映出骶髂关节炎症的存在和活动,对早期诊断AS骶髂关节病变有极其重要的应用价值。本研究结果显示,在病变0级、Ⅰ级MRI检出率明显高于X线检出率,MRI对本病总检出率为94.12%,明显高于CT总检查率70.59%,与相关文献报道一致[3-4,6],由此看来,MRI检查可作为AS骶髂关节病的首选诊断方法,但对一些显示不清楚的病情变化,要结合CT扫描来确诊[5-6]。
综上所述,X线检查能够显示骶髂关节软骨下骨缘模糊、骨质糜烂、关节间隙模糊、骨密度增高及关节融合;CT扫描显示出骶髂关节密度增高、关节间隙模糊、骨质轻度糜烂、明显破坏及关节融合;MR I扫描对软骨下脂肪堆积、骨髓水肿、软骨表面不规则、碎裂,骨侵蚀显示清楚[7-8]。虽然X线对AS骶髂关节病患者的检查简单可靠,但是定性分析比CT及MRI差,而CT和MRI检查敏感性及特异性高,但本研究显示对于AS早期骶髂关节病变诊断三者基本一致[4],对于化验检查阳性者首选CT扫描,如CT显示不清可选择MRI检查,二者结合检查对AS骶髂关节病的早期诊断治疗提供可靠依据。
[1] 田欧.强直性脊柱炎的影像学诊断价值[J].临床医学工程,2012,19(11):1866-1868.
[2] 黄振国,张雪哲,洪闻,等.早期强直性脊柱炎骶髂关节病变的X线、CT和MRI对比研究[J].中华放射学杂志,2011,45(11):1040-1044.
[3] 曾艺君,周杰,黄求理.早期强直性脊柱炎影像学诊断价值探讨[J].中国全科医学,2012(6):695-698.
[4] 罗强.影像学对强直性脊柱炎骶髂关节病变的诊断价值[J].中外医疗,2012,31(13):176.
[5] 蔡磊,谢安明.螺旋CT与MRI在强直性脊柱炎骶髂关节病变诊断中的对照研究[J].中国现代医生,2011,49(30):89-90.
[6] 马亚宁,朱亚男,李小民,等.早期强直性脊柱炎骶髂关节病变的X线CT和MRI对比研究[J].河北医学,2013,19(1):3-6.
[7] 李光,刘焦枝,王勇.强直性脊柱炎骶髂关节早期病变的三种影像学特点及敏感性比较[J].海南医学,2012,23(12):81-82.
[8] 李振明.早期强直性脊柱炎骶髂关节病变的X线、CT和MRI比较[J].中国医药科学,2012,2(10):116-117.
