良性阵发性位置性眩晕患者裸眼及视频眼震图下眼震特征及定位诊断分析
2012-12-23张波孙敬武
张波 孙敬武
良性阵发性位置性眩晕(benign positional paroxysmal vertigo,BPPV)是头部运动到某一特定位置时诱发的短暂眩晕,是一种具有自限性的周围性前庭疾病[1]。BPPV 可发生于任一侧的任一半规管,亦可同时发生于双侧、二个以上的半规管,诊断的关键是根据变位试验所诱发的具有典型特征的眼震来进行定侧、定位。对BPPV 患者眼震的观察可采用裸眼下、Frenzel眼镜、眼震电图或视频眼震图(videonystagmograph,VNG)等方法。本文旨在探讨裸眼及VNG下观察BPPV患者眼震结果及定位诊断的差异,以进一步提高对各型BPPV患者眼震特点的认识。
1 对象与方法
1.1 研究对象 2010年7月~2011年6月间在安徽省立医院耳鼻咽喉头颈外科就诊符合BPPV 诊断依据(2007年)[2]的108例BPPV 患者为研究对象,其中,男35 例,女73 例;年龄11~81 岁,平均53.3岁;病程12 小时~32 年,平均2 年47.4 天。有外伤史17例,梅尼埃病史3例,偏头痛史1例,颈动脉狭窄史3例,用力甩头史5例。所有患者病史中均有头位变动所诱发的短暂性眩晕,多数患者于起、卧床或在床上翻身过程中诱发,少数在白天因偶然头位变动时诱发。
1.2 方法
1.2.1 病史调查及专科检查 所有患者均详细询问并记录病史,包括眩晕发作情况、既往史(尤其是相关的耳科疾病史、耳毒性药物应用史、外伤史)、家族史,并进行常规耳科检查。对可疑中枢病变患者行相关检查排除中枢性眩晕。
1.2.2 变位试验 ①Dix-Hallpike试验:患者坐于检查床上,检查者立于患者后方,双手扶其头部向患侧转45°,并协助其迅速变为仰卧位,使头向后悬于床沿外,与水平面呈30°,头位始终保持向患侧转45°不变,询问患者有无眩晕感,并观察有无眼震及其方向,至少观察1 min 或者待其眼震消失为止。然后迅速使患者坐起,继续观察眼震情况。同法检查对侧。②Roll试验:患者仰卧检查床上,头端斜垫木板使上身与水平面呈30°,头快速向一侧转动90°,然后头回转正中位,再快速向对侧转90°。每一种头位保持2min或待其眼震消失为止,患者处于3种头位时均询问其有无眩晕感并观察有无眼震出现[3]。
1.2.3 眼震观察 先在裸眼下观察和记录诱发眼震的特征,间隔大于30~40 min(平均61 min)后,再在红外视频眼震电图仪(美国MMT 公司,VisualEyesTM,VNG)下复查眼震情况。
1.3 诊断依据 ①典型眼震:有潜伏期,诱发的眼震有足够的强度、持续时间,能分辨出快慢相,从而判断眼震的方向及成份;②不典型眼震:能诱发眼震,但因强度弱或时间短而不能分辨快慢相,因而不能判断眼震的方向及成份;③无眼震,只能诱发典型眩晕发作。Dix-Hallpike试验是确定后(PSCBPPV)或上半规管BPPV 常用的方法,诱发性眼震指向受试耳、带旋转成份为垂直上跳性眼震,为该侧PSC-BPPV;诱发眼震指向受试耳对侧、带旋转成份为垂直下跳性眼震,为对侧前半规管BPPV(ASCBPPV)(表1)。Roll试验是确定水平半规管BPPV(HSC-BPPV)最常用的方法,诱发眼震为双侧方向变换的水平眼震,向地性眼震者以诱发强烈眼震的耳侧为患侧,背地性眼震者则相反。Dix-Hallpike和Roll试验同时诱发不同的眼震为混合型BPPV[4]。
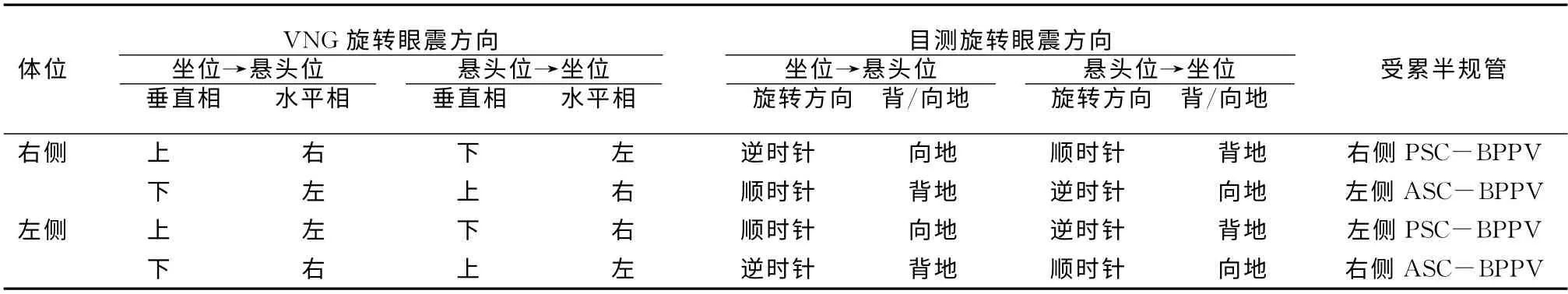
表1 Dix-Hallpike试验眼震方向与受累半规管关系
1.4 统计学方法 使用SPSS11.5统计软件,计数资料用百分率表示,计数资料组间比较用χ2检验,不同变量间线性相关性用Pearson相关分析。
2 结果
2.1 Dix-Hallpike试验结果 共诊断PSC-BPPV75例(69.44%,75/108),裸眼及VNG 辅助下典型眼震的检出率分别为66.67%(50/75)和93.33%(70/75),两者间差异有统计学意义(χ2=16.67,P<0.01)。诊断ASC-BPPV18 例(16.67%,18/108),典型眼震的检出率分别为72.22%(13/18)和100%(18/18),两者间差异有统计学意义(P =0.045<0.05),其中2例裸眼下诊断为右侧ASCBPPV,在VNG 辅助下确诊为左侧PSC-BPPV(表2)。
2.2 Roll试验结果 共诊断HSC-BPPV9 例(8.33%),裸眼及VNG 辅助下典型眼震的检出分别为7例和9例(表3)。
2.3 Dix-Hallpike和Roll试验均为阳性结果 6例裸眼及VNG 辅助下Dix-Hallpike和Roll试验均阳性,即诊断为混合型BPPV。其中裸眼下确诊同侧PSC-BPPV 和HSC-BPPV 3 例,1 例前后半规管不能确定,2例水平半规管不能定侧。VNG辅助下确诊同侧PSC-BPPV 和HSC-BPPV 5例,1例为右侧ASC-BPPV 和对侧HSC-BPPV。
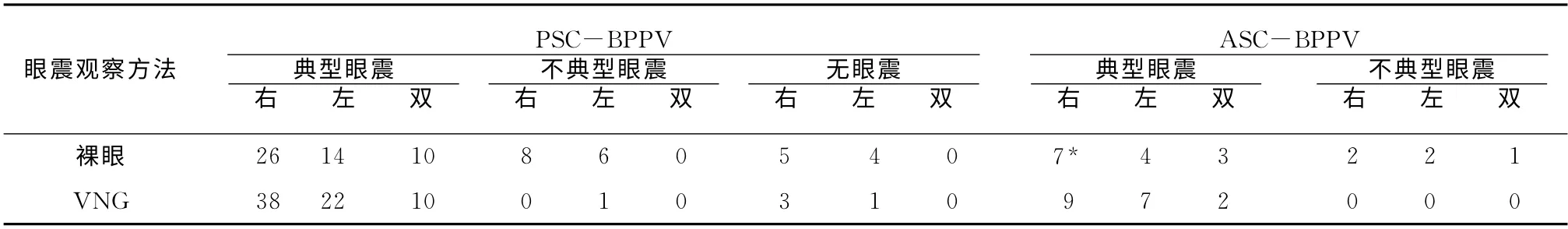
表2 裸眼及VNG 辅助下单纯Dix-Hallpike试验阳性结果(例)
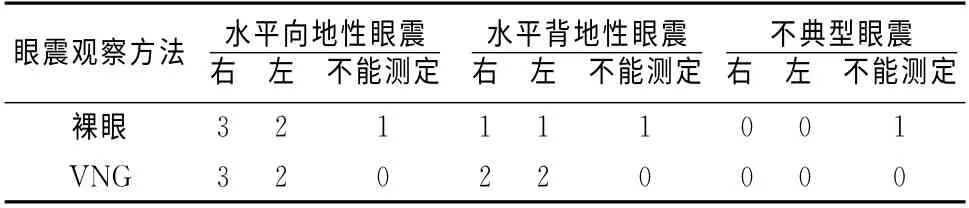
表3 裸眼及VNG 辅助下单纯Roll试验阳性结果(例)
3 讨论
BPPV 为最常见的周围性眩晕,约占眩晕患者的1/3,一般多为单侧发病,以后半规管受累最多见,前半规管和外半规管受累少见,且多见于中老年患者,女性多见[5],本组患者中女性占多数,确诊为PSC-BPPV 者占69.44%,与文献报道相似。目前BPPV 的临床诊断除了根据患者的主观症状对受累半规管初步判断外,主要依靠特定的变位试验诱发具有特征性的眼震确诊,然后针对不同的类型采取相应的耳石复位术,可获得有效的治疗效果。因此,准确的定位、定侧,对所诱发的变位性眼震特点进行准确的分析判别是关键。
近年来,VNG 直接通过视频记录和计算机分析技术,可精确地记录到眼震、眼动的特点,可检测到单凭肉眼无法观察的、强度<7°/s的微弱眼震,其精确度可达到0.5°~1°/s,而眼震电图的分辨率为2°~3°/s;同时,密闭的红外线视频眼罩可避免裸眼下的固视抑制。另外,VNG 能采集、播放整个眼震的动态过程,包括潜伏期、眼震的强度、幅度、方向、持续时间等并进行眼震图的描记,同时可放大眼动、储存资料和回放资料[4],便于进行实时及事后的分析判断,以提高诊断的准确性。
从本研究结果看,VNG 确能检测出部分裸眼下不能分辨的微弱眼震,一般是<2°/s的眼震(注意需与生理性眼震相鉴别),同时也注意到还有部分患者确实仅能诱发眩晕症状,而无眼震出现,其原因可能与耳石数量少或过于分散,不能产生“足够”的病理刺激有关[6]。对这类患者可根据病史及变位试验时患者的眩晕症状作出诊断,试行复位治疗,如获治愈则支持诊断。
PSC-BPPV 发病率最高,其眼震特征为带旋转垂直上跳性的,诱发眼震的耳侧为患侧,易于定位。从文中结果看,VNG 辅助下典型眼震病例的检出率明显多于裸眼下所见。ASC-BPPV 表现为旋转垂直下跳性眼震,由于一侧的前半规管与对侧的后半规管为共轭平面,眼震同是垂直性,故有判别错误的可能,本研究中有2例PSC-BPPV 患者裸眼下误诊为ASC-BPPV。HSC-BPPV 的眼震较为复杂,其特点为双侧均能诱发方向变换的水平性眼震,由于眼震的诱发是双侧性的,而耳石复位治疗时的体位变动有方向性,这就要求对患侧准确定位。一般情况下双侧诱发的眼震强度往往有差异,判断患侧的依据为:向地性眼震,强度强侧为患侧;背地性眼震,强度弱侧为患侧。在眼震不典型的病例中,如果眼震持续时间短、两侧强度差异小等情况下,VNG 能记录并提供眼震参数,比裸眼观察更客观、简单和准确。另外,对同时发生于二个半规管的BPPV 患者,通过VNG 同时进行Dix-Hallpike试验和Roll试验能明显提高检出率和诊断率。
BPPV 的耳石复位治疗目的是使游离的耳石通过非壶腹侧排出半规管回到前庭,在治疗的过程中可利用眼震的变化预测治疗效果[7]。以Epley法复位治疗右侧PSC-BPPV 患者为例,当头右侧45°悬头位时,患耳垂直向下,耳石向总脚方向移动,带动内淋巴做离壶腹流动,在VNG 上出现垂直相向上、水平相向右的眼震;当使头和躯干同时向左转135°,使脸朝下45°,患耳向上,此时VNG 上若仍出现垂直相向上、水平相向右的眼震,则说明耳石从总脚排出后半规管进入椭圆囊,耳石复位成功。可见VNG 不但能客观记录BPPV 患者各种体位时的眼震,根据图上的眼震特点,可以进行准确的定位、定侧,而且在耳石复位的过程中还有助于判断耳石运动的方向,更准确的把握复位手法,以免耳石误入其它半规管。与传统的裸眼观察法相比,VNG 对眼震的定性、定量及直接判断具有明显的优势,为BPPV的深入研究提供了一种重要的手段。
1 吴子明,刘博.实用眩晕诊疗手册[M].北京:科学出版社,2009.38~38.
2 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉科分会.良性阵发性位置性眩晕的诊断依据和疗效评估[J].中华耳鼻咽喉头颈外科杂志,2007,42:163.
3 王娜,陈太生,林鹏,等.良性阵发性位置性眩晕的眼震图研究[J].临床耳鼻咽喉头颈外科杂志,2009,23:598.
4 区永康,陈玲,许耀东,等.视频眼震图在良性阵发性位置性眩晕眼震研究中的应用[J].中山大学学报(医学科学版),2008,29(4S):99.
5 张素珍.眩晕症的诊断与治疗(第二版)[M].北京:人民卫生出版社,2007.142~143.
6 李晓璐.实用眼震电图和眼震视图检查[M].北京:人民卫生出版社,2007.1~18,102~104.
7 Oh HJ,Kim JS,Han BI,et al.Predicting a successful treatment in posterior canal benign paroxysmal positional vertigo[J].Neurology,2007,15:1 219.
