血清降钙素原、C反应蛋白、前白蛋白联合检测评估急性胰腺炎病情进展的价值
2025-01-02李宗倍安宏超吴畏许臣李华志
【摘要】目的 探讨血清降钙素原(PCT)、C反应蛋白(CRP)、前白蛋白(PA)联合检测评估急性胰腺炎病情进展的价值,为临床提供参考。方法 回顾性分析2019年12月至2023年12月北京市垂杨柳医院收治的92例急性胰腺炎患者的临床资料,根据病情程度分为轻症急性胰腺炎(MAP)组(68例,未合并器官衰竭)和重症急性胰腺炎(SAP)组(24例,合并器官衰竭)。比较两组患者临床资料,分析影响SAP发生的独立危险因素,分析PCT、CRP、PA水平单独及联合检测预测SAP发生的价值。结果 SAP组患者急性生理学与慢性健康状况评分系统(APACHE Ⅱ)评分、PCT、白细胞介素-6(IL-6)、CRP、D-二聚体(D-D)水平均高于MAP组,PA水平低于MAP组(均Plt;0.05)。多因素Logistic回归分析结果显示,APACHE Ⅱ评分升高、PCT升高、IL-6升高、CRP升高、PA降低、D-D升高均是影响SAP发生的独立危险因素(均Plt;0.05)。受试者操作特征(ROC)曲线分析结果显示,PCT、CRP、PA水平单独及联合检测预测SAP发生的曲线下面积(AUC)分别为0.863、0.789、0.757、0.953,灵敏度分别为0.750、0.708、0.708、0.958,特异度分别为0.853、0.824、0.271、0.912(均Plt;0.05)。结论 APACHE Ⅱ评分升高、PCT升高、IL-6升高、CRP升高、PA降低、D-D升高均是影响SAP发生的独立危险因素,且血清PCT、CRP、PA水平联合检测预测SAP的发生有较高价值。
【关键词】降钙素原;C反应蛋白;前白蛋白;急性胰腺炎
【中图分类号】R657.5+1 【文献标识码】A 【文章编号】2096-2665.2025.01.0113.04
DOI:10.3969/j.issn.2096-2665.2025.01.037
急性胰腺炎是较常见的消化系统疾病,根据病情严重程度可将其分为轻症急性胰腺炎(mild acute pancreatitis,MAP)和重症急性胰腺炎(severe acute pancreatitis,SAP),SAP可导致患者出现低血压或休克,威胁患者生命安全[1]。评估患者病情严重程度,并针对评估情况及时调整治疗方案,可改善患者预后。既往常采用不同评分系统对患者病情的严重程度进行评估,如急性胰腺炎严重程度床边评分等[2],虽有一定参考价值,但可能受主观因素影响,存在一定的局限性。降钙素原(PCT)、C反应蛋白(CRP)是常见炎症标志物,在炎症严重程度及预后评估中有一定价值;前白蛋白(PA)由肝脏合成,可反映机体蛋白质营养代谢情况,参与机体应激状态等生理过程[3]。基于此,本研究对急性胰腺炎患者临床资料进行分析,探讨PCT、CRP、PA水平联合检测在急性胰腺炎病情进展评估中的价值,为临床提供参考,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2019年12月至2023年12月北京市垂杨柳医院收治的92例急性胰腺炎患者的临床资料,根据病情程度[4]分为MAP组(68例,未合并器官衰竭)和SAP组(24例,合并器官衰竭)。MAP组患者中男性41例,女性27例;年龄39~67岁,平均年龄(52.86±4.12)岁。SAP组患者中男性14例,女性10例;年龄38~68岁,平均年龄(53.15±3.97)岁。两组患者一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。本研究经北京市垂杨柳医院医学伦理委员会批准。纳入标准:⑴符合急性胰腺炎的诊断标准[4];⑵年龄≥18岁;⑶临床资料完整。排除标准:⑴合并心、脑、肺等严重疾病者;⑵合并其他感染、炎症疾病者;⑶合并恶性肿瘤者;⑷合并其他胰腺疾病者;⑸合并自身免疫性疾病者;⑹合并凝血功能障碍者。
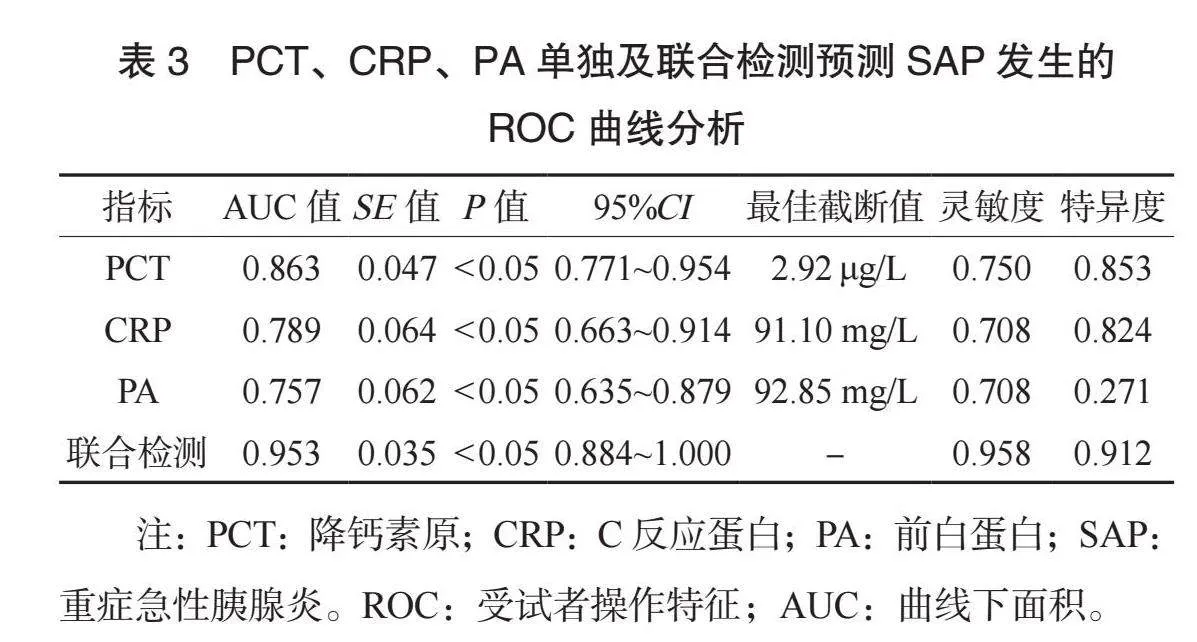
1.2 研究方法 收集两组患者临床资料,包括吸烟史(过去1年内每天吸烟1支及以上)、饮酒史(酒精摄入量≥20 g/d)、病因(胆源性、高血脂性、酒精性、其他)、辅助通气、住院时间(出院标准:症状消失,各项检测指标正常)、急性生理学与慢性健康状况评分系统(APACHE Ⅱ)评分、PCT、白细胞介素-6(IL-6)、CRP、PA、D-二聚体(D-D)水平。APACHE Ⅱ[5]评分:包括急性生理评分、年龄评分、慢性健康评分3项,总分范围为0~71分,评分越高表示病情越重。采集两组患者入院24 h内静脉血5 mL,采用离心机离心10 min(转速为3 000 r/min,离心半径为15 cm),取血清,采用酶联免疫吸附法检测血清PCT、IL-6、PA水平,免疫比浊法检测CRP水平。另采集两组患者入院24 h内静脉血5 mL,抗凝后采用离心机离心(操作方法同上),分离血浆,通过乳胶增强免疫比浊法检测D-D水平。
1.3 观察指标 ⑴比较两组患者临床资料。⑵分析影响SAP发生的独立危险因素。⑶分析PCT、CRP、PA单独及联合检测预测SAP发生的价值。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。计数资料以[例(%)]表示,组间比较行χ2检验;计量资料以(x)表示,组间比较行t检验;影响因素采用多因素Logistic 回归分析;预测价值采用受试者操作特征(ROC)曲线分析。以Plt;0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料比较 两组患者吸烟史、饮酒史、病因、辅助通气、住院时间比较,差异均无统计学意义(均Pgt;0.05);SAP组患者APACHE Ⅱ评分、PCT、IL-6、CRP、D-D水平均高于MAP组,PA水平低于MAP组,差异均有统计学意义(均Plt;0.05),见表1。
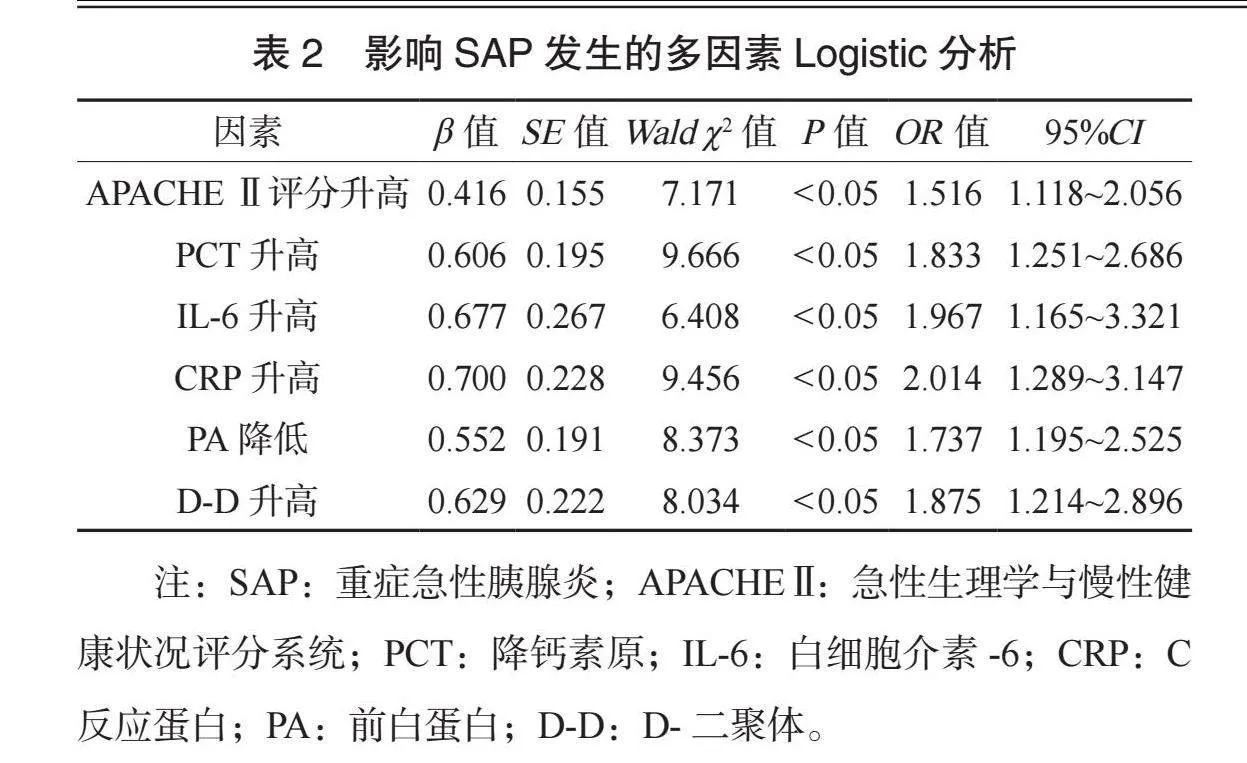
2.2 影响SAP发生的多因素Logistic分析 将可能影响SAP发生的因素行量化赋值,以SAP是否发生为因变量(是=1,否=0),以APACHE Ⅱ评分(连续变量)、PCT(连续变量)、IL-6(连续变量)、CRP(连续变量)、PA(连续变量)、D-D(连续变量)为自变量。多因素Logistic回归分析结果显示,APACHE Ⅱ评分升高、PCT升高、IL-6升高、CRP升高、PA降低、D-D升高均是影响SAP发生的独立危险因素(均Plt;0.05),见表2。
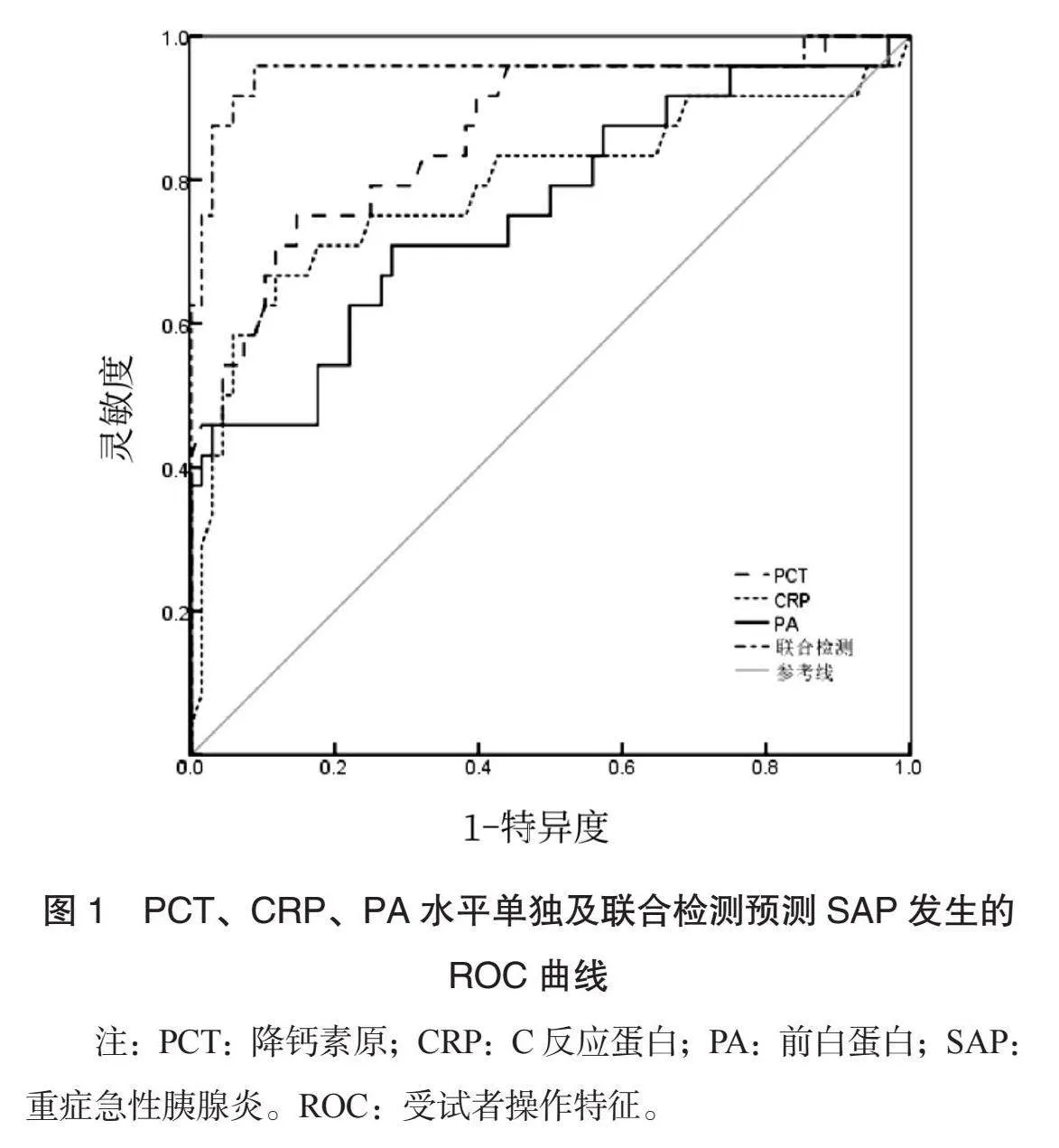
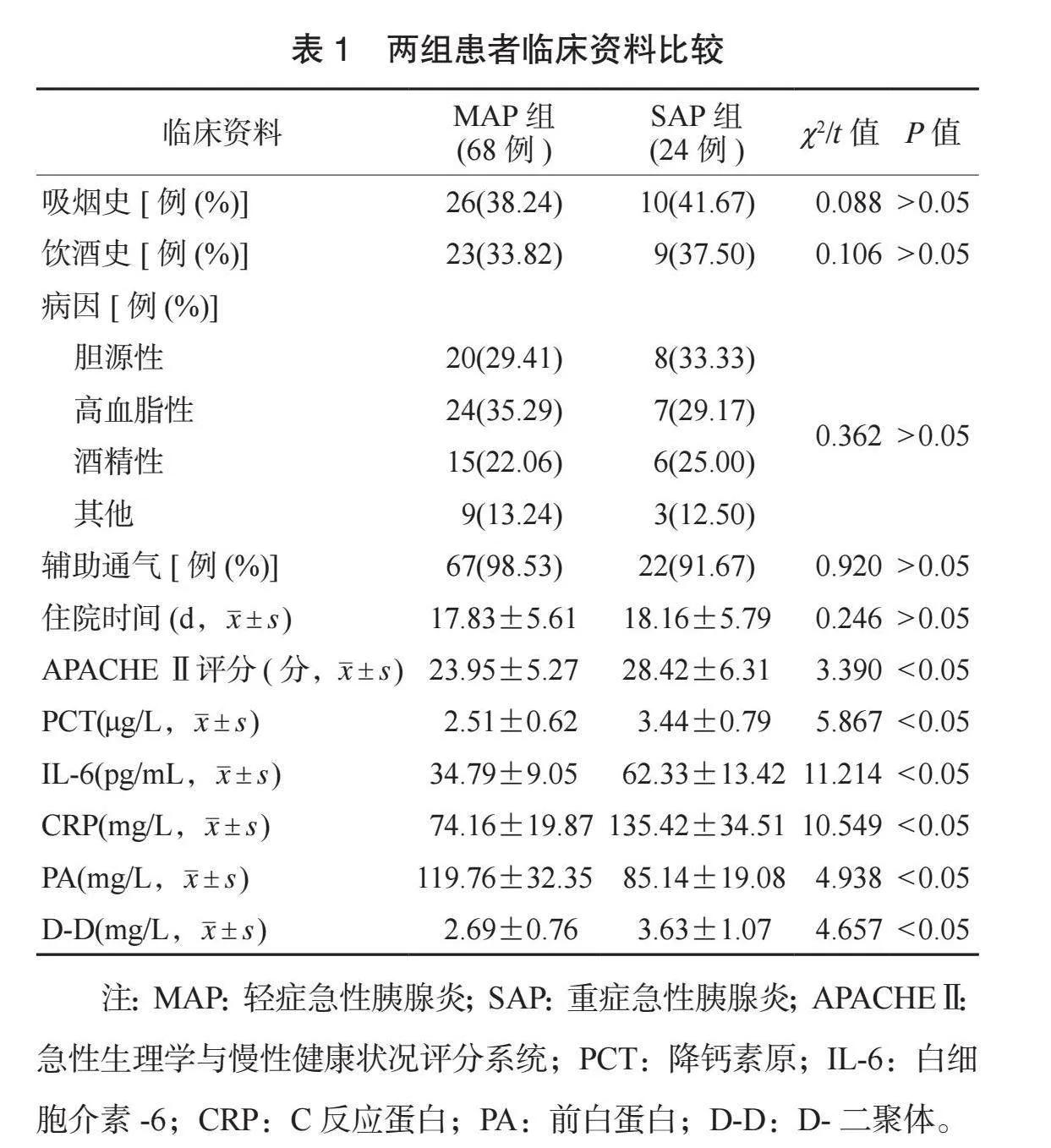
2.3 PCT、CRP、PA单独及联合检测预测SAP发生的ROC曲线分析 ROC曲线分析结果显示,PCT、CRP、PA单独及联合诊断预测SAP发生的曲线下面积(AUC)分别为0.863、0.789、0.757、0.953,灵敏度分别为0.750、0.708、0.708、0.958,特异度分别为0.853、0.824、0.271、0.912(均Plt;0.05),见表3、图1。
3 讨论
有研究显示,高血脂、胆道疾病等因素均可导致急性胰腺炎发生风险升高[6]。急性胰腺炎的预后与疾病的严重程度密切相关,MAP通常预后较好,而SAP往往预后不佳。因此,及时评估患者病情严重程度,并据此制订治疗方案,能在一定程度上改善预后。
本研究结果显示,SAP组患者APACHE Ⅱ评分、PCT、IL-6、CRP、D-D水平均高于MAP组,PA水平低于MAP组;多因素Logistic回归分析结果显示,APACHE Ⅱ评分升高、PCT升高、IL-6升高、CRP升高、PA降低、D-D升高均是影响SAP发生的独立危险因素,这提示以上因素与急性胰腺炎病情严重程度有关。分析原因为,APACHE Ⅱ评分被广泛应用于重症监护病房患者的病情及预后评估中,评分越高表示患者病情越重,预后越差[7]。PCT常用于评估严重炎症性疾病的病情及预后,其水平升高常见于多脏器功能衰竭等情况[8]。IL-6参与炎症、免疫调节等多种生理过程,其水平越高提示患者病情越严重,治疗难度越大,患者预后差。CRP在炎症疾病的诊断、病情评估、预后预测中有一定价值,在机体感染或组织损伤时可见其表达水平急剧升高。李小锋等[9]等研究显示,SAP组患者的APACHE Ⅱ评分、PCT、CRP、IL-6水平均高于MAP组,与本研究结果相似。在炎症疾病中,由于炎症、应激反应等激活,导致血液高凝状态,D-D水平升高。PA由肝细胞合成,SAP患者在机体应激状态下,IL-6等炎症介质会下调PA水平。张小双等[10]研究显示,SAP患者PA水平低于MAP患者,与本研究结果相似。本研究ROC曲线分析结果显示,PCT、CRP、PA单独及联合检测预测SAP发生的AUC分别为0.863、0.789、0.757、0.953,提示上述指标联合预测价值良好。分析原因为,PCT、CRP均为灵敏度较高的炎症因子,其水平升高提示机体炎症反应较重,患者病情较严重。PA不仅能够反映炎症水平,还能反映肝功能受急性胰腺炎的影响程度,PA水平越低,肝功能受影响程度越大,提示病情越严重。因此,上述指标联合检测能够较好预测SAP发生风险。
综上所述, APACHE Ⅱ评分升高、PCT升高、IL-6升高、CRP升高、PA降低、D-D升高均是影响SAP发生的独立危险因素,且血清PCT、CRP、PA联合检测预测SAP的发生有较高价值。
参考文献
李莉,宁华英,刘晖,等.重症急性胰腺炎患者营养风险筛查与临床结局的相关性及价值探讨[J].重庆医学, 2020, 49(9): 1413-1416.
张圣杰,袁磊,季梦遥. BISAPG评分对急性胰腺炎严重程度的预测价值[J].现代消化及介入诊疗, 2023, 28(6): 704-708, 713.
周泽伟,孙娟,向进平.血清血管紧张素转化酶2、前白蛋白及血小板活化因子水平能够预测重症急性胰腺炎预后[J].内科急危重症杂志, 2023, 29(1): 49-50.
中华医学会消化病学分会胰腺疾病学组,中华胰腺病杂志编辑委员会,中华消化杂志编辑委员会.中国急性胰腺炎诊治指南(2019年,沈阳)[J].中华消化杂志, 2019, 39(11): 721-730.
ESCOBAR-ARELLANO R, GURAIEB-BARRAGAN E, MANSANARES-HERNANDEZ A, et al. Sensitivity, specificity and reliability of the POP score vs. APACHE Ⅱ score as predictors of severe acute biliary pancreatitis[J]. Cir Cir, 2019, 87(4): 402-409.
孙晓茹,刘俊岑,刘牧云,等.急性胰腺炎与慢性胰腺炎病程相关性的研究进展[J].中华胰腺病杂志, 2023, 23(4): 309-313.
谷阁,王润之,张梦辉,等.血清淀粉样蛋白A联合APACHE Ⅱ评分对急性胰腺炎预后的预测价值[J].中国急救复苏与灾害医学杂志, 2022, 17(12): 1626-1629.
赵凯,章阳.血清淀粉样蛋白A、CRP和PCT水平预测高脂血症性急性胰腺炎严重程度及预后的临床价值[J].标记免疫分析与临床, 2021, 28(2): 268-272.
李小锋,曹小平,龚君佐,等.血清PCT、CRP、IL-6对急性胰腺炎病情严重性及预后判断[J].湖南师范大学学报(医学版), 2020, 17(4): 106-109.
张小双,周登川. POP评分联合D-二聚体及前白蛋白对急性胰腺炎严重程度评估价值的研究[J].肝胆外科杂志, 2023, 31(3): 188-192.
