脑卒中后癫痫发作的发生率及危险因素分析
2024-12-04陈佳妤叶海娇张杰李旭桠李爱红倪耀辉

[摘" "要]" "目的:探讨脑卒中后癫痫(post-stroke epilepsy, PSE)的发病率及PSE发作的相关危险因素,早期发现PSE发作的危险人群,为癫痫发作早期预防提供依据。方法:收集2019年1—12月在南通大学附属医院神经内科首次因脑卒中住院的既往无癫痫病史的687例患者的人口统计学资料、基线资料、影像学特征等,并通过电话随访的方式将所有患者按是否发生癫痫分为PSE组和非癫痫对照(non-epileptic control, NEC)组,记录癫痫患者首次癫痫发作的时间及癫痫发作形式。分析PSE的发病率,应用多因素Logistic回归分析筛选影响PSE发作的独立危险因素。结果:符合纳入标准获得随访患者共687例,其中诊断为PSE有32例(4.66%)。Logistic回归分析,以PSE发作作为研究结局时,皮层脑卒中、脑卒中病灶最大横截面积、入院格拉斯哥昏迷评分与癫痫发作有相关性(P=0.012、0.026、Plt;0.001)。结论:皮层脑卒中、大面积脑梗死、入院时昏迷程度重是PSE的独立危险因素,并对PSE的发生有一定的预测作用。
[关键词]" "脑卒中;癫痫发作;危险因素;脑卒中后癫痫
[中图分类号]" "R742.1" " " " " " " "[文献标志码]" "A" " " " " " " "[文章编号]" "1674-7887(2024)04-0358-05
Analysis of the incidence and risk factors of post-stroke epilepsy
[Abstract]" "Objective: To investigate the incidence and risk factors of post-stroke epilepsy(PSE) and the risk factors associated with seizures, to identify early the risk group for PSE, and to provide a basis for early seizure prevention. Methods: From January to December 2019, the study recruited 687 patients without previous epilepsy who were first hospitalized for stroke in Department of Neurology, the Affiliated Hospital of Nantong University, and collected detailed demographic data, baseline data, imaging features. All patients were divided into the PSE group and the non-epileptic control(NEC) group according to whether epilepsy occurred by telephone follow-up, and the time of the first seizure and the form of seizure were collected. The incidence of PSE was statistically analyzed, and independent risk factors for PSE were screened using multifactorial Logistic regression analysis. Results: A total of 687 patients who met the inclusion criteria were monitored in this study. Thirty-two(4.66%) patients were diagnosed with PSE. Logistic regression analysis showed that when PSE attack was taken as the study outcome, cortical stroke, maximum cross-sectional area of the stroke lesion, Glasgow coma scale score on admission were correlated with seizure(P=0.012, P=0.026 and Plt;0.001). Conclusions: Cortical stroke, massive cerebral infarction, and heavy coma on admission may be independent risk factors for PSE and are predictive of the occurrence of PSE.
[Key words]" "stroke; seizures; risk factors; post-stroke epilepsy
癫痫是一种由大脑神经元反复突然的异常放电引起的慢性疾病,大脑可出现短暂的功能障碍,是神经科最常见的疾病之一。癫痫的发病呈双峰样,幼儿期和60岁以后为癫痫发作的高峰期。60岁以上的人群癫痫发作主要原因是脑血管疾病,约占老年人群新诊断癫痫病因的50%[1-2]。缺血性和出血性脑卒中又是60岁以上人群患脑血管病的主要原因。脑卒中后导致的癫痫发作被称为脑卒中后癫痫(post-stroke epilepsy, PSE),根据欧洲脑卒中协会制定的PSE发作及癫痫的管理指南:脑卒中7 d后至少出现一次非诱发性(或反射性)痫性发作,并排除其他原因导致的痫性发作,诊断为PSE,亦称为晚期癫痫发作。脑卒中后7 d内出现的痫性发作被诊断为急性症状性癫痫发作,亦称为早期癫痫发作[3]。
由于研究随访方式、随访时间的差异和PSE定义的更新,国内外PSE发病率的研究差异较大。我国最新的2018年缺血性脑卒中诊疗指南[4]提出,早期癫痫发作的发病率为2%~33%,晚期癫痫发作的发病率为3%~67%。加拿大的一项多中心研究分析[5]报道约5.7%的脑卒中患者出现了脑卒中相关的癫痫发作。近期有报道[6]PSE的发病率为2%~15%。PSE的危险因素有皮质受累、脑卒中严重程度、脑卒中分型、入院时那维亚卒中量表(Scandinavian stroke scale, SSS)评分、年龄、病变大小等[7-9]。近年来,随着人口老龄化,人们生活方式的改变,脑卒中的年轻化,脑卒中的发病率越来越高,PSE的发病率明显升高。癫痫的继发性发作可显著加重患者的脑损害,出现认知障碍、抑郁等,降低了患者的生活质量。因此,本研究回顾性分析南通大学附属医院神经内科2019年1—12月687例首次急性脑卒中患者继发癫痫发作的发病率以及PSE的相关危险因素,以便尽早识别并开展防治工作。
1" "对象与方法
1.1" "研究对象" "收集2019年1—12月因首次脑卒中在南通大学附属医院神经内科住院的687例患者,发生PSE共32例为PSE组,脑卒中后未发生癫痫共655例为非癫痫对照(non-epileptic control, NEC)组,对两组患者进行回顾性队列研究。纳入标准:(1)首次脑卒中发作入院且发病至入院≤7 d。(2)脑卒中的诊断符合中华医学会神经病学分会脑血管组指南共识专家委员会修订的脑卒中的诊断标准[10],所有患者均完成头颅CT或MRI检查。(3)癫痫的诊断符合2014年国际抗癫痫联盟(The International League Against Epilepsy, ILAE)在最新癫痫实用临床定义指南中的诊断标准[11],符合以下任意1种情况可确诊癫痫:①至少两次非诱发性(反射性)发作,发作间隔gt;24 h。②一次非诱发性(反射性)发作,且在未来10年内再发风险与2次非诱发性发作后再次发作的风险相当(≥60%)。既往有脑损伤(脑卒中、中枢神经系统感染或外伤),第2次癫痫发作的风险gt;60%。③诊断为任意一种癫痫综合征,或患者经脑电图检查后示存在异常放电。(4)符合PSE的诊断标准[3]:脑卒中7 d后至少出现1次非诱发性(或反射性)痫性发作,并排除其他原因导致的痫性发作。脑卒中7 d内出现的痫性发作被诊断为急性症状性癫痫发作。(5)受试者及其家属知情同意参加随访,并签署知情同意书。排除标准:(1)患者首次脑卒中发病前已有局灶性或全面性发作的癫痫或痫性发作病史或直系亲属具有相关家族病史(如因围生期缺血缺氧、脑肿瘤、脑外伤、脑血管病、脑炎、脑脓肿、寄生虫感染、低钙血症、低血糖,以及青少年肌阵挛癫痫、良性家族性新生儿惊厥、常染色体显性夜间发作额叶癫痫等),并经神经内外科医师确诊。(2)伴有颅内肿瘤、颅脑外伤、颅脑手术、脑血管畸形、中枢系统感染或神经系统变性疾病等其他神经系统疾病史。(3)伴可导致癫痫发作的相关基础疾病(终末期肾病、恶性肿瘤、肝硬化等)。(4)随访期间再次出现脑卒中。(5)未能采集到病史或病史采集不完整。
1.2" "研究方法" "通过面对面随访或电话随访的方式对因首次脑卒中住院的患者进行随访,随访时间≥1年,每例患者的随访均由两位神经内科医师同时进行。随访内容由神经内科癫痫组专家进行详细评估。
对随访收集的687例患者进行回顾性数据收集。(1)人口学资料:患者姓名、性别、年龄。(2)基线资料:高血压、糖尿病、心房颤动(简称房颤)病史,高脂血症,入院首次SBP,入院首次DBP,入院时格拉斯哥昏迷评分(Glasgow coma scale, GCS),入院时美国国立卫生院卒中量表(National Institute of Health stroke scale, NHISS)评分,入院时血脂水平(包括三酰甘油、胆固醇、低密度脂蛋白),合并症即发病1周内出现的肺部感染。(3)影像学特征:脑卒中类型(脑梗死、脑出血、原发性蛛网膜下腔出血,继发性蛛网膜下腔出血仍旧按照原发部位归为脑出血)、脑卒中病灶最大横截面积、是否累及皮质、脑卒中病灶范围。(4)癫痫首次发作的时间、癫痫的发作形式。
1.3" "统计学方法" "使用统计软件SPSS 22.0对数据进行分析。符合正态分布的连续性变量以x±s表示,组间比较采用独立样本t检验;不符合正态分布的连续性变量以中位数(四分位间距)表示,组间比较采用秩和检验;分类变量以频数和百分率或构成比表示,组间比较采用χ2检验。将两组的自变量进行单因素分析并筛选出差异有统计学意义的指标,进而纳入多因素Logistic回归分析模型并得出影响PSE发作的独立危险因素。采用ROC曲线评价Logistic回归模型的效果。Plt;0.05表示差异有统计学意义。
2" "结" " " 果
2.1" "PSE的发病率" "本研究共随访800例患者,其中因拒绝参与随访或信息资料收集不完整,出现失访113例(14.12%),未被纳入研究。最终纳入687例脑卒中患者,其中脑梗死440例,继发PSE 21例(4.77%);脑出血176例,继发PSE 11例(6.25%);蛛网膜下腔出血患者共71例,未随访到继发PSE者。PSE组32例(4.66%)中首次癫痫发作为早期6例(18.75%),晚期癫痫发作26例(82.25%);首次发作时间在脑卒中后1周~6个月7例(21.88%),6~12个月16例(50.00%),>1年3例(9.38%)。结果显示,多数患者为晚期癫痫发作,脑卒中后6~12个月为PSE的高发期。发作症状:全面起源14例(43.75%),局灶起源18例(56.25%),其中局灶起源伴知觉障碍者8例(25.00%)。32例患者中运动性发作25例(78.13%),非运动性发作7例(21.87%)。可见,局灶起源的癫痫是PSE最常见的发作类型,且多为运动性发作。
2.2" "人口学特征比较" "本研究共纳入脑卒中患者687例,其中男420例,女267例。PSE组中男20例,女12例,年龄46~88岁,平均(67.16±11.08)岁;DEC组中男400例,女255例,年龄15~99岁,平均(64.12±12.78)岁,两组患者性别、年龄比较差异均无统计学意义(均Pgt;0.05)。
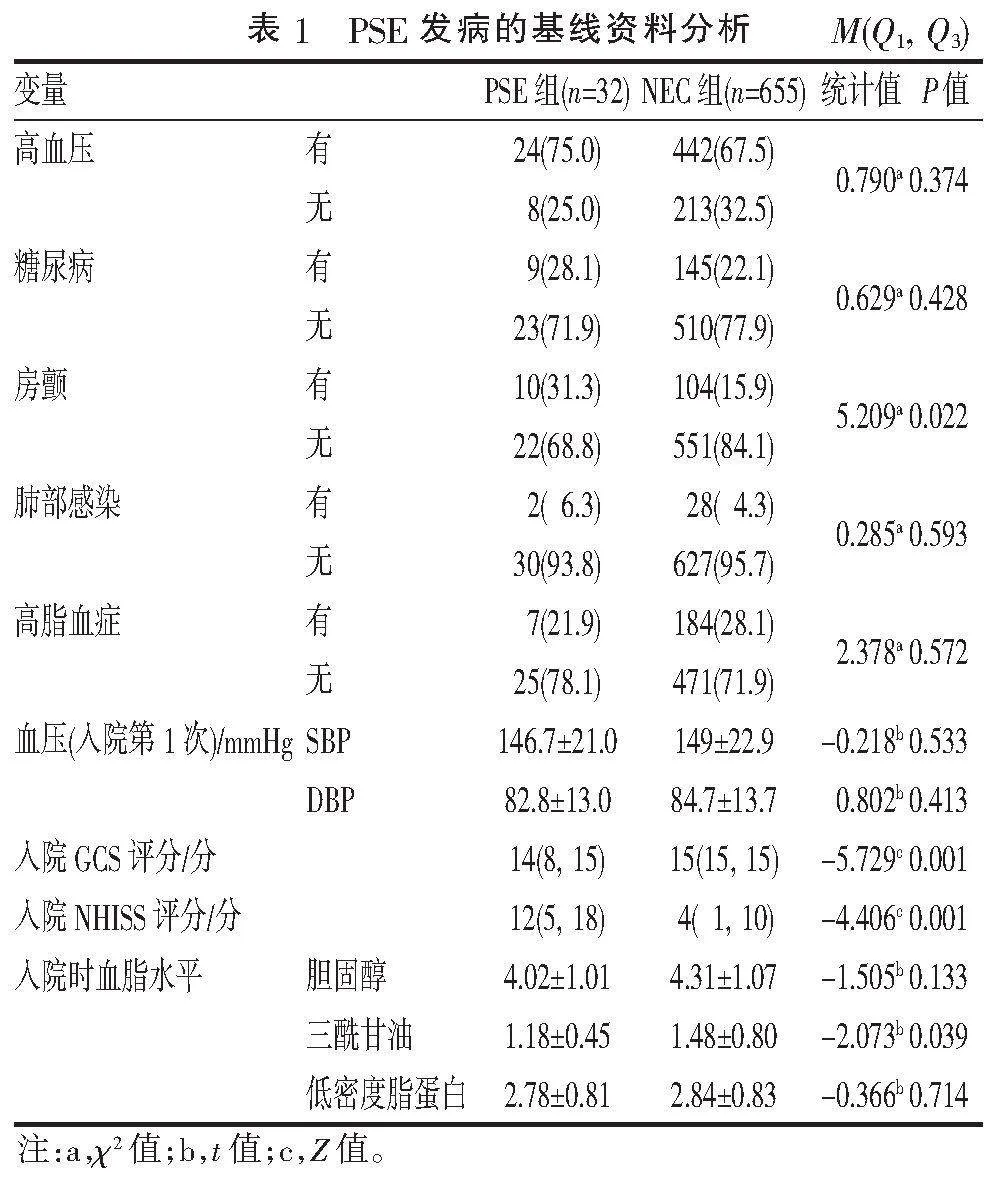
2.3" "PSE发病的相关基线资料分析" "PSE组32例中房颤患者占比显著高于NEC组,两组间差异有统计学意义(P=0.022),患者既往有房颤病史与PSE的发生相关。两组高血压病史、糖尿病史、发病1周内肺部感染病史、高脂血症病史间差异均无统计学意义(均Pgt;0.05),与PSE的发作无相关性。PSE组与NEC组脑卒中患者入院GCS评分、NHISS评分、三酰甘油水平差异有统计学意义(Plt;0.05)。脑卒中患者入院时的GCS评分PSE组普遍低于NEC组,与PSE的发生呈负相关(Plt;0.001)。PSE组脑卒中患者入院时NHISS评分显著高于NEC组,入院时NHISS评分与PSE的发生有相关性(Plt;0.001),脑卒中患者神经功能损伤越重继发癫痫的风险越大。PSE组患者脑卒中入院时三酰甘油平均值低于NEC组,与PSE的发生呈负相关。入院时血压、胆固醇及低密度脂蛋白水平与PSE的发生差异无统计学意义(Pgt;0.05),见表1。
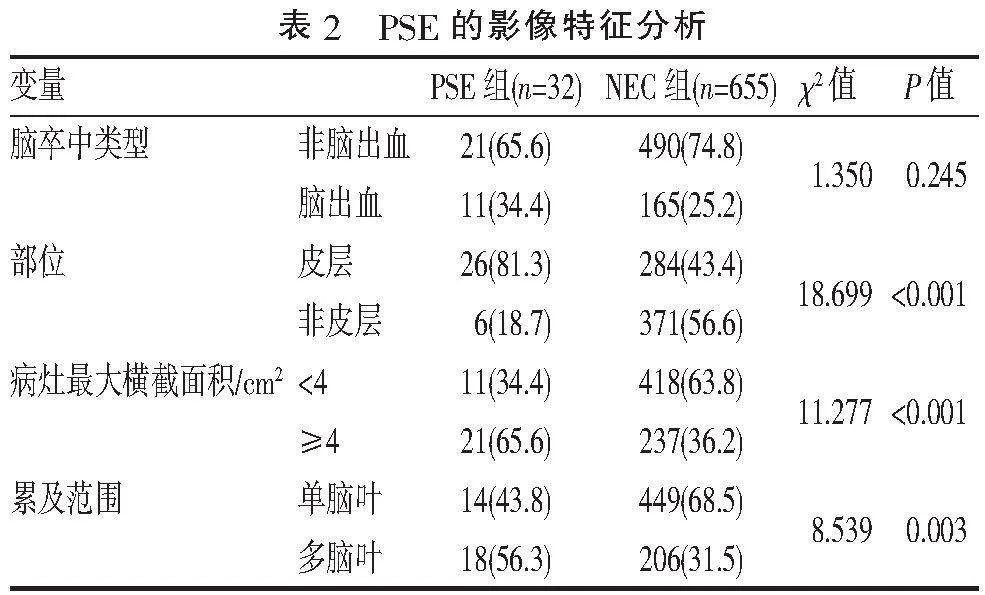
2.4" "PSE的影像特征分析" "影像结果发现,脑卒中累及皮层的患者更易发生癫痫,PSE组累及皮层者比例显著高于NEC组,脑卒中的部位与PSE的发作相关(Plt;0.001);脑卒中病灶最大横截面积与癫痫的发作相关,病灶面积越大,PSE的发生率越高,PSE组脑卒中病灶最大横截面积≥4 cm2的患者比例高于NEC组(P=0.034);在卒中累及范围大小与是否继发癫痫有相关性,脑卒中范围累及多脑叶患者更易发生癫痫,PSE组与NEC组累及多脑叶的比例差异有统计学意义(P=0.025)。PSE的发作与脑卒中类型不相关,见表2。
2.5" "PSE的多因素Logistic回归分析" "将脑卒中后是否发生癫痫作为结局,对脑卒中患者的房颤史、入院GCS评分、入院NHISS评分、入院胆固醇及三酰甘油水平、脑卒中的类型、病灶是否累及皮质、脑卒中病灶最大横截面积≥4 cm2、病灶是否累及多脑叶进行多因素Logistic分析,结果发现皮层脑卒中、卒中病灶横截面积≥4 cm2、入院GCS评分低是PSE发作的独立危险因素,见表3。
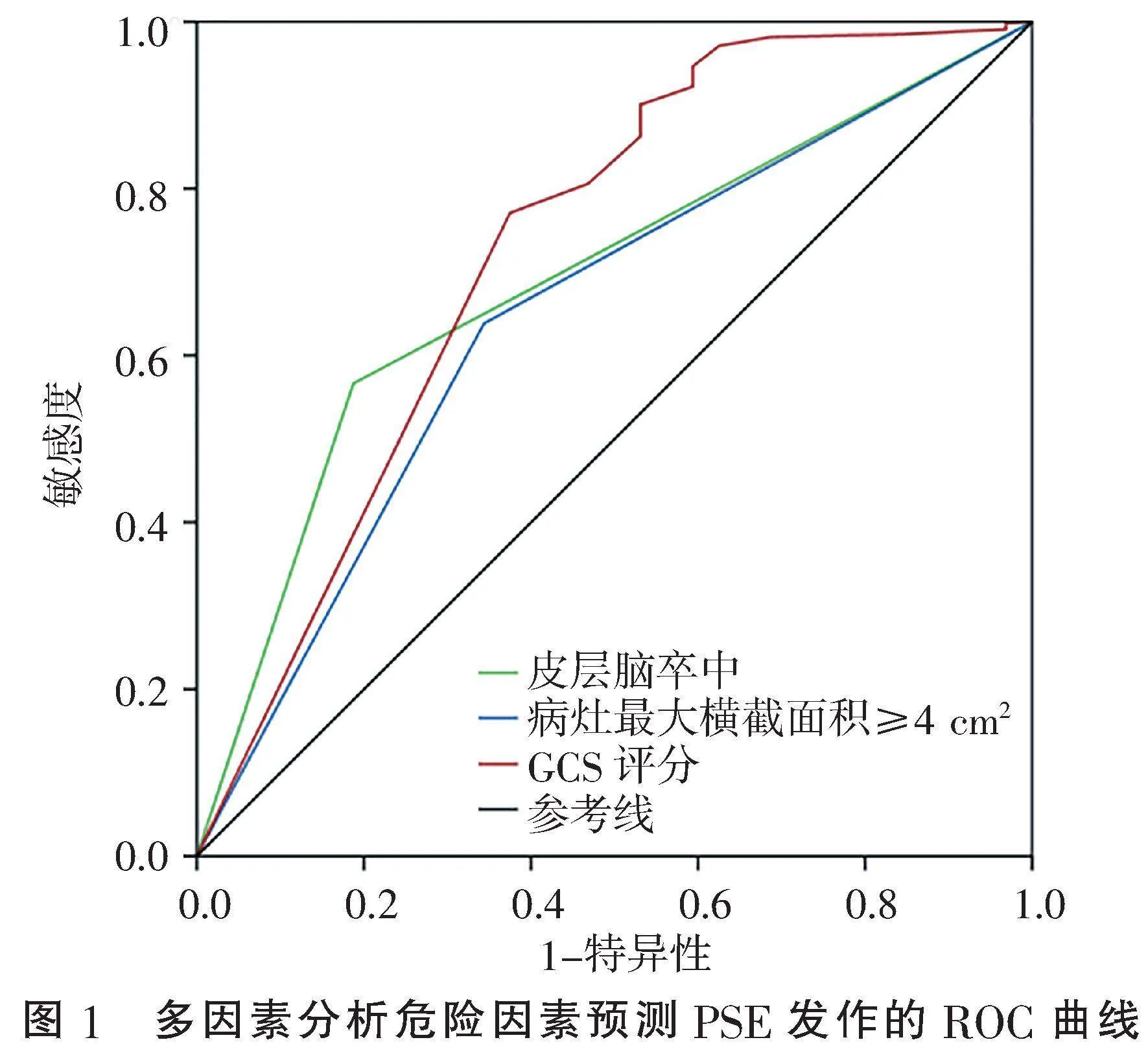
2.6" "多因素预测PSE发作的诊断价值" "以PSE为结局时,对皮层脑卒中、脑卒中病灶最大横截面积≥4 cm2、GCS评分3个危险因素运用ROC曲线进行分析,AUC值分别为0.689(95%CI: 0.604~0.774,Plt;0.001)、0.647(95%CI: 0.550~0.745,P=0.005)、0.727(95%CI: 0.621~0.833,Plt;0.001),提示对PSE具有一定的预测价值。根据ROC曲线各点坐标所示,脑卒中累及皮层预测癫痫发生的敏感度为55.6%,特异度为81.2%;脑卒中病灶最大横截面积预测癫痫发生的敏感度为63.8%,特异度为65.6%;入院GCS评分预测PSE的敏感度为77.1%,特异度为62.5%,见图1。
3" "讨" " " 论
PSE是脑卒中后最常见的疾病之一,反复发作会增加患者的致残率及致死率。本研究共纳入687例首次脑卒中患者,经过电话随访及临床评估,最终有32例患者诊断为PSE,其发病率为4.66%,与国内外报道[12-13]相符。其中脑梗死患者440例,脑梗死后癫痫21例(4.77%);脑出血患者176例,脑出血后癫痫11例(6.25%);蛛网膜下腔出血者未随访到继发癫痫;脑出血的发病率略高,但脑卒中类型与癫痫发作无相关性(Pgt;0.05)。虽然PSE组年龄稍大,但两组间差异无统计学意义,表明脑卒中患者年龄及性别与PSE的发作不相关。
脑卒中相关的急性症状性癫痫发作是PSE重要的危险因素,有20.3%~34.3%者会发展为PSE[14]。本研究32例PSE患者中有6例(18.75%)为早期癫痫发作,1年内均再次出现痫性发作,被诊断为癫痫。研究[15]发现PSE发作有两个高峰,脑卒中后第1天内为癫痫发作的首个高峰,6~12个月为继发癫痫的第二个高峰,本研究中第二高峰期与之相一致,由于样本量较小第一高峰期未能得到考证。本研究中PSE组中全面起源发作14例(43.75%),局灶起源18例(56.25%),与文献[2]报道的约2/3的PSE患者为局灶起源结果相一致。根据脑卒中的位置和大小,癫痫还可伴或不伴意识障碍,并伴运动症状或非与运动症状[2]。运动性发作患者有25例(78.13%),非运动性发作7例(21.87%)。
研究[16-17]表明,脑卒中临床症状的严重程度是PSE发生的一个主要的危险因素,入院低GCS评分与脑卒中病灶最大横截面积大往往预示脑卒中越严重。本研究中入院CGS评分低、脑卒中病灶最大横截面积≥4 cm2是PSE独立的危险因素(Plt;0.05)。皮层脑卒中是继发癫痫的又一独立的危险因素(Plt;0.001)。研究[18]发现脑卒中后致痫皮质及其周围谷氨酸水平明显升高,大脑皮质中神经元细胞分布广泛且较活跃,脑卒中后由于缺血缺氧,谷氨酸的异常释放导致兴奋性毒性,诱发癫痫发作。研究[19]发现,饮酒是脑卒中患者发生PSE的影响因素,同时,脑卒中后长期的脑力工作会导致大脑过度负荷,诱发机体免疫力下降,增加耗氧量,从而导致神经放电诱发癫痫发作。因此,建议脑卒中后患者要注意休息,劳逸结合,保持大脑有充分时间进行休息,缓解大脑疲劳感。同时保持愉悦心情,多进行户外运动,缓解工作压力。
本研究具有一定局限性:(1)由于本研究是通过电话随访的方式,在收集患者相关基本信息及临床症状资料时会存在误差,部分PSE患者距离脑卒中发病时间较长且发作时患者本人意识不清,对于癫痫发作时的情况不能清楚回忆;部分PSE发作持续时间短,症状不明显易被忽略导致未被随访到,因此数据偏倚不可避免。(2)随访时间短,可能造成部分PSE患者未被随访到,且南通大学附属医院为三甲医院,收治的脑卒中患者病情相对较重,对PSE发病率及相关危险因素的研究结果造成一定的影响。因此后续将进一步扩大样本量,延长随访时间,进行多中心研究。
综上所述,脑卒中后6~12个月为PSE发作的高峰期。PSE的分型以局灶起源的癫痫发作多见,且绝大多数为运动性发作,多可伴知觉障碍。皮层脑卒中、大面积脑梗死、入院时较重的昏迷程度是PSE的独立危险因素,对PSE发作有一定的预测作用。
[参考文献]
[1]" "SANDER J W. The epidemiology of epilepsy revisited[J]. Curr Opin Neurol, 2003, 16(2):165-170.
[2]" "FEYISSA A M, HASAN T F, MESCHIA J F. Stroke-related epilepsy[J]. Eur J Neurol, 2019, 26(1):18-e3.
[3]" "HOLTKAMP M, BEGHI E, BENNINGER F, et al. European Stroke Organisation guidelines for the management of post-stroke seizures and epilepsy[J]. Eur Stroke J, 2017, 2(2):103-115.
[4]" "中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性脑卒中诊治指南2018[J]. 中华神经科杂志, 2018, 51(9):666-682.
[5]" "BURNEO J G, FANG J, SAPOSNIK G, et al. Impact of seizures on morbidity and mortality after stroke: a Canadian multi-centre cohort study[J]. Eur J Neurol, 2010, 17(1):52-58.
[6]" "ZELANO J. Poststroke epilepsy: update and future directions[J]. Ther Adv Neurol Disord, 2016, 9(5):424-435.
[7]" "ZHANG C, WANG X, WANG Y, et al. Risk factors for post-stroke seizures: a systematic review and meta-analysis[J]. Epilepsy Res, 2014, 108(10):1806-1816.
[8]" "LOSSIUS M I, RNNING O M, SLAP?覫 G D, et al. Poststroke epilepsy: occurrence and predictors—a long-term prospective controlled study(Akershus Stroke Study)[J]. Epilepsia, 2005, 46(8):1246-1251.
[9]" "KAMMERSGAARD L P, OLSEN T S. Poststroke epilepsy in the Copenhagen stroke study: incidence and predictors[J]. J Stroke Cerebrovasc Dis, 2005, 14(5):210-214.
[10]" "中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国各类主要脑血管病诊断要点2019[J].中华神经科杂志, 2019(9):710-715.
[11]" "FISHER R S, ACEVEDO C, ARZIMANOGLOU A, et al. ILAE official report: a practical clinical definition of epilepsy[J]. Epilepsia, 2014, 55(4):475-482.
[12]" "HASSANI M, COORAY G, SVEINSSON O, et al. Post-stroke epilepsy in an ischemic stroke cohort-Incidence and diagnosis[J]. Acta Neurol Scand, 2020, 141(2):141-147.
[13]" "次央, 胡亚雄, 王其琪, 等. 高原地区卒中后癫痫的临床及预后特征[J]. 中国卒中杂志, 2024, 19(4):423-430.
[14]" "LIN R, YU Y Y, WANG Y, et al. Risk of post-stroke epilepsy following stroke-associated acute symptomatic seizures[J]. Front Aging Neurosci, 2021, 13:707732.
[15]" "BRYNDZIAR T, SEDOVA P, KRAMER N M, et al. Seizures following ischemic stroke: frequency of occurrence and impact on outcome in a long-term population-based study[J]. J Str-oke Cerebrovasc Dis, 2016, 25(1):150-156.
[16]" "ZHAO Y H, LI X Y, ZHANG K, et al. The progress of epilepsy after stroke[J]. Curr Neuropharmacol, 2018, 16(1):71-78.
[17]" "JUNGEHULSING G J, HEUSCHMANN P U, HOLTKAMP M, et al. Incidence and predictors of post-stroke epilepsy[J]. Acta Neurol Scand, 2013, 127(6):427-430.
[18]" "NICOLO J P, O?蒺BRIEN T J, KWAN P. Role of cerebral glutamate in post-stroke epileptogenesis[J]. Neuroimage Clin, 2019, 24:102069.
[19]" "侍永伟, 李晶, 高少鸽, 等. 泰州地区卒中后癫痫的流行病学调查分析[J]. 中国卫生工程学, 2023, 22(3):364-366.
