基于倾向性评分匹配探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素
2024-07-11周燕陆娟
周燕 陆娟
作者简介 周燕,主管护师,本科,E-mail:qi6nismf@163.com
引用信息 周燕,陆娟.基于倾向性评分匹配探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素[J].循证护理,2024,10(11):2034-2038.
摘要 目的:基于倾向性评分匹配法(PSM)均衡混杂因素,探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素。方法:回顾性分析2017年1月—2023年1月在本院行手术治疗的357例口腔颌面部肿瘤病人的临床资料,根据术后是否并发颌面间隙感染将其分为感染组(n=37)和未感染组(n=320)。采用PMS按照1∶2将两组的性别、年龄、体质指数、吸烟史、饮酒史、糖尿病史、高血压史、肿瘤大小、肿瘤部位、肿瘤性质、初发或复发等基线资料进行匹配。比较感染组和未感染组匹配前后的基线资料,匹配后采用多因素Logistic回归分析法分析口腔颌面部肿瘤切除术后颌面间隙感染的危险因素。结果:匹配前,感染组和未感染组年龄、体质指数、糖尿病史、肿瘤大小、肿瘤性质比较,差异均有统计学意义(P<0.05)。经PSM后,感染组得到33例病人,未感染组得到66例病人,感染组和未感染组性别、年龄、体质指数、吸烟史、饮酒史、糖尿病史、高血压史、肿瘤大小、肿瘤部位、肿瘤性质、初发或复发比较,差异均无统计学意义(P>0.05)。PSM后,感染组和未感染组的术前放化疗、手术方式比较,差异无统计学意义(P>0.05);感染组和未感染组术前口腔洁治、切口分类、手术时间、围术期使用抗生素、术后置管引流、术前血清清蛋白水平比较,差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,术前未口腔洁治、切口分类Ⅲ类、手术时间>3 h、术后置管引流、术前血清清蛋白水平≤35 g/L均为口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素(P<0.05)。结论:经PSM均衡协变量后,术前未口腔洁治、切口分类Ⅲ类、手术时间>3 h、术后置管引流、术前血清清蛋白水平≤35 g/L均为口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素。
关键词 口腔颌面部肿瘤;颌面部肿瘤切除术;颌面间隙感染;倾向性评分匹配法;危险因素
doi:10.12102/j.issn.2095-8668.2024.11.026
口腔颌面部肿瘤是临床常见肿瘤之一,早期以局部溃疡、硬结或小结节等为典型表现,其中癌最为常见,肉瘤次之[1]。外科手术切除是目前临床治疗口腔颌面部肿瘤的重要方式之一,能够有效切除病灶,提高病人的生存质量,但由于口腔颌面部与呼吸道、咽腔相通,处于较为开放的环境,适合各类微生物的寄居和繁衍,且颌面部筋膜组织间存在潜在间隙,间隙周围组织较为疏松、薄弱,术后不但间隙周围组织容易发生感染,并且致病菌易通过抵抗力薄弱部位进入间隙部位造成间隙感染[2-3]。颌面间隙感染发病急、进展快,初期可能会形成脓肿,严重时可引起眶内或颅内感染,危及病人生命[4]。因此,探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素对指导临床预防、改善病人预后具有重要意义。既往多数研究是基于医院病例资料进行分析,病例组和对照组之间均衡性不足,难以排除各种混杂因素对结果造成的影响,导致结果偏倚[5-7]。倾向性评分匹配法(propensity score matching,PSM)是一种均衡病例组与对照组之间差异以降低混杂效应的匹配方法[8],故本研究经PSM均衡混杂变量后,探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素,旨在为临床干预提供指导,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月—2023年1月在本院行手术治疗的357例口腔颌面部肿瘤病人的临床资料。纳入标准:1)经影像学检查确诊为口腔颌面部肿瘤;2)口腔颌面部存在局部溃疡、小结节、硬结等临床表现;3)均行口腔颌面部肿瘤切除术;4)临床资料完整。排除标准:1)合并其他部位恶性肿瘤、自身免疫性疾病病人;2)合并心肝肾等重要脏器功能严重障碍;3)既往存在口腔颌面部肿瘤切除术者;4)合并其他部位感染;5)合并精神疾病、认知功能障碍。本研究已通过医院伦理委员会审核批准,审批号为202302-003。
1.2 方法
1.2.1 资料收集
收集口腔颌面部肿瘤病人的临床资料,包括性别、年龄、体质指数、吸烟史、饮酒史、糖尿病史、高血压史、肿瘤大小、肿瘤部位、肿瘤性质、初发或复发、术前放化疗、术前口腔洁治、手术方式、切口分类[9]、手术时间、围术期使用抗生素、术后置管引流及术前血清清蛋白水平。
1.2.2 颌面间隙感染诊断标准及分组
参考《口腔颌面部间隙感染诊疗专家共识》[10]中相关诊断标准:病人出现畏寒、发热、头痛、全身不适、乏力及食欲减退等全身反应和疼痛、肿胀、皮肤发红等局部反应,经增强CT显示脓腔为环状增强影像、脓腔内部为密度较低区域。根据上述标准,将357例口腔颌面部肿瘤病人肿瘤切除术后住院期间有无并发颌面间隙感染,将其分为感染组(n=37)和未感染组(n=320)。
1.2.3 倾向性评分匹配
1)采用SPSS 21.0统计学软件建立方程:输入357例口腔颌面部肿瘤病人的所有协变量赋值数据,包括性别(女=0、男=1)、年龄(实测值)、体质指数(实测值)、吸烟史(否=0,是=1)、饮酒史(否=0,是=1)、糖尿病史(否=0,是=1)、高血压史(否=0,是=1)、肿瘤大小(实测值)、肿瘤部位(舌体=0、口底=1、牙龈=2、颊黏膜=3、下颌骨=4)、肿瘤性质(良性=0、恶性=1)、初发或复发(初发=0、复发=1),采用Logistic回归模型分析后给出各协变量的回归系数及优势比,得出回归方程的P值即为倾向值。2)卡钳值设置及匹配:按照1∶2进行匹配,定义卡钳值为0.01以保证匹配结果的优良性。将感染组病人按随机原则排序,选择第1例病人,同时在未感染组中查找倾向值差别在卡钳值范围±0.1的病人,若找到1例病人即匹配成功;若同时找到多例病人,选择倾向值最接近者进行配对;若找不到病人,则匹配不成功,舍弃该病人,继续进行感染组中第2例病人的配对,直到感染组中所有研究对象都匹配完毕,按照以上设置进行2次匹配[11]。
1.3 观察指标
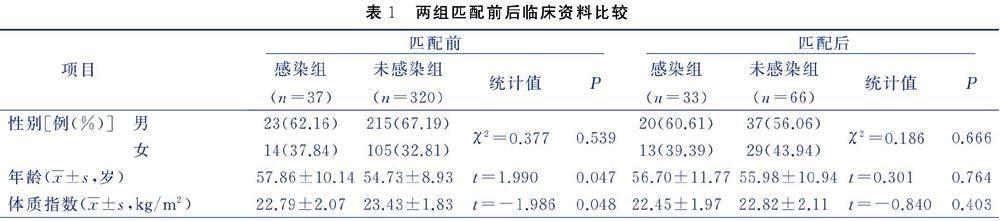
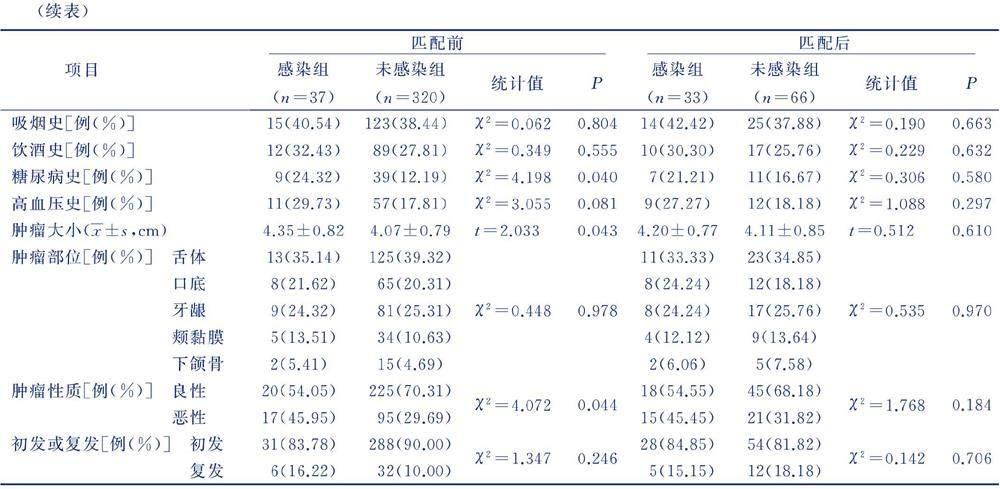
1)两组匹配前后临床资料比较;2)匹配后两组口腔颌面部肿瘤病人临床资料比较;3)口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素分析,记录比值比(OR)、95%置信区间(CI)。
1.4 统计学方法
采用SPSS 21.0统计学软件进行数据分析,符合正态分布的定量资料用均数±标准差(x±s)表示,行t检验;定性资料采用例数、百分比(%)表示,行χ2检验,若任一理论频数>1且<5需对检验校正,等级资料采用秩和检验组间差异;采用多因素Logistic回归分析探讨口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 两组匹配前后临床资料
匹配前,两组年龄、体质指数、糖尿病史、肿瘤大小、肿瘤性质比较,差异均有统计学意义(P<0.05),两组性别、吸烟史、饮酒史、高血压史、肿瘤部位、初发或复发比较,差异均无统计学意义(P>0.05)。将感染组作为基准组以1∶2比例进行PSM匹配,经倾向性评分感染组成功匹配33例病人,未感染组成功匹配66例病人。匹配后,两组性别、年龄、体质指数、吸烟史、饮酒史、糖尿病史、高血压史、肿瘤大小、肿瘤部位、肿瘤性质、初发或复发比较,差异均无统计学意义(P>0.05)。见表1。
2.2 匹配后两组口腔颌面部肿瘤病人临床资料
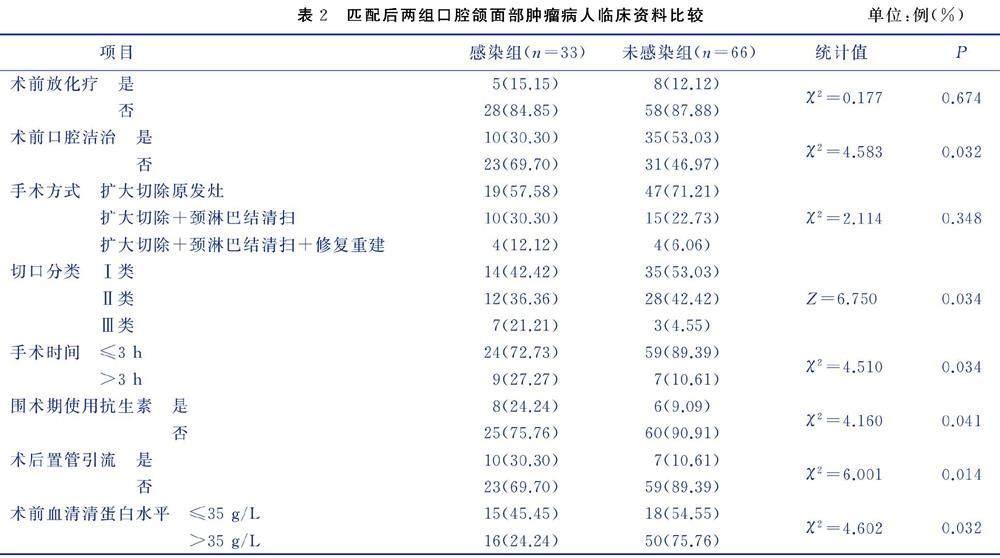
两组术前放化疗、手术方式比较,差异无统计学意义(P>0.05),两组术前口腔洁治、切口分类、手术时间、围术期使用抗生素、术后置管引流、术前血清清蛋白水平比较,差异有统计学意义(P<0.05)。见表2。
2.3 口腔颌面部肿瘤病人切除术后颌面间隙感染危险因素的多因素Logistic回归分析
将口腔颌面部肿瘤病人切除术后是否发生颌面间隙感染作为因变量(未感染=0,感染=1),将表2临床资料中差异有统计学意义(P<0.05)的项目作为自变量[赋值:术前口腔洁治(是=0、否=1)、切口分类(Ⅰ类=0、Ⅱ类=1、Ⅲ类=2)、手术时间(≤3 h=0,>3 h=1)、围术期使用抗生素(否=0,是=1)、术后置管引流(否=0,是=1)、术前血清清蛋白水平(>35 g/L=0,≤35 g/L=1)]进行多因素Logistic回归分析,结果显示术前未口腔洁治、切口分类Ⅲ类、手术时间>3 h、术后置管引流、术前血清清蛋白水平≤35 g/L均为口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素(P<0.05)。见表3。
3 讨论
近年来,口腔颌面部肿瘤发病率逐年上升,手术切除是治疗口腔颌面部肿瘤的有效手段,但肿瘤切除后易造成间隙感染,本研究中口腔颌面部肿瘤切除术后颌面间隙感染发生率为10.36%,与郭治辰等[12]研究结果(12.50%)相近,均提示口腔颌面部肿瘤切除术后有发生颌面间隙感染的风险,若不及时处理容易发生败血症、感染性休克等严重并发症,威胁病人生命[13]。因此,应尽早探讨口腔颌面部肿瘤切除术后颌面间隙感染的危险因素,采取针对性的防治措施,降低颌面间隙感染的发生风险,改善病人生存质量。
PSM是近年来在国内外广泛应用的统计学方法,可以有效均衡组间差异,降低混杂效应,使研究结果接近随机对照试验研究的效果。在Yang等[14]研究中采用PSM均衡基线特征的不平衡,使两组基线协变量的分布差异无统计学意义,具有可比性。本研究创新地将PSM应用于口腔颌面部肿瘤病人切除术后颌面间隙感染的研究中,匹配前两组病人的年龄、体质指数、糖尿病史、肿瘤大小、肿瘤性质5个协变量分布不均衡;采用PSM对两组数据进行1∶2卡钳匹配,感染组成功匹配到33例病人,未感染组成功匹配到66例病人,匹配后,感染组和未感染组中11个协变量分布无明显差异,从而减少混杂因素对结果的混杂效应。
本研究进一步对匹配后临床资料进行Logistic回归分析发现,围术期使用抗生素不是口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素,既往蒋威等[15]研究显示,激素/抗生素使用史对颌面间隙感染影响较大,与本研究结果存在差异。分析原因为:本研究在围术期严格根据病人临床状况对其使用抗生素,极少存在抗生素滥用的情况,不易导致细菌产生耐药发生感染。另外,术前未口腔洁治、切口分类Ⅲ类、手术时间>3 h、术后置管引流、术前血清清蛋白水平≤35 g/L均为口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素。术前通过洁牙机器机械地将沉积于牙面上的牙菌斑和牙结石去除干净,磨光牙面,能够有效抑制细菌滋生,提高口腔清洁度[16]。若术前未进行口腔洁治,术后口腔内可能滋生大量细菌,进而致病菌通过抵抗力薄弱部位进入间隙部位,增加间隙感染风险。随着手术切口污染程度的提高,感染发生率也随之增加,Ⅲ类切口在术前切口部位已有细菌污染,术中病原菌不可避免地侵袭切口,不断繁殖,进而发生感染。手术过程中手术部位处于暴露状态,存在污染风险,手术时间越长,污染风险越大,另外,手术时间长提示手术难度大、手术涉及区域大,增加了颌面间隙感染风险[17]。术后置管引流属侵入性操作,病人会因刺激出现非特异性全身反应,同时置管直接与病人接触,部分医护人员由于无菌意识不强,对器械的消毒、清洗工作不够重视,增加颌面间隙感染风险[18]。因此应提高医护人员的无菌意识,增加医疗器械的消毒频率,减少医源性感染的发生。血清清蛋白既是维持参与免疫机制的重要物质,又能够反映病人的营养状况[19]。肿瘤病人普遍存在非特异性全身症状,包括食欲下降、体重减轻等,导致血清清蛋白水平降低,病人免疫力日益下降。当血清清蛋白水平低于正常值时,机体抵抗力减弱,口腔处于开放环境易遭受细菌侵袭,从而发生颌面间隙感染。王买全等[20]研究显示,术前血清清蛋白水平≤35 g/L为术后手术部位感染独立危险因素,术前血清清蛋白水平≤35 g/L的口腔颌面部恶性肿瘤病人术后感染风险是术前血清清蛋白水平>35 g/L的0.059倍。
4 小结
综上所述,采用PSM均衡协变量,匹配后术前未口腔洁治、切口分类Ⅲ类、手术时间>3 h、术后置管引流、术前血清清蛋白水平≤35 g/L均会导致口腔颌面部肿瘤病人切除术后颌面间隙感染的风险增大。因此,临床应及早识别口腔颌面部肿瘤病人切除术后颌面间隙感染的危险因素,积极制定针对性的干预措施,关注高危人群并进行干预,降低术后颌面间隙感染风险,改善口腔颌面部肿瘤病人预后。
参考文献:
[1] AGBARA R,FOMETE B,OMEJE K U.Neurogenic tumors of the oral and maxillofacial region in a Nigerian population[J].West African Journal of Medicine,2022,39(6):628-634.
[2] CASTEJN-GONZLEZ A C,REITER A M.Oral and maxillofacial tumor management - from biopsy to surgical removal[J].The Veterinary Clinics of North America Small Animal Practice,2022,52(1):235-270.
[3] QIAN Y Z,GE Q,ZUO W,et al.Maxillofacial space infection experience and risk factors:a retrospective study of 222 cases[J].Irish Journal of Medical Science,2021,190(3):1045-1053.
[4] GALLAGHER N,COLLYER J,BOWE C M.Neutrophil to lymphocyte ratio as a prognostic marker of deep neck space infections secondary to odontogenic infection[J].The British Journal of Oral & Maxillofacial Surgery,2021,59(2):228-232.
[5] ADITYA N K,LAKSHMI S,BHARANI S.Prognostic determinants in severe odontogenic space infections:a single-center retrospective analysis[J].Minerva Dental and Oral Science,2023,72(1):1-7.
[6] 李惠玲,李生梅,程丽东,等.口腔颌面部间隙感染病原学及其影响因素[J].中华医院感染学杂志,2022,32(8):1180-1184.
[7] 花雯,韩佳南,王万春,等.口腔颌面间隙感染病原学特点及危险因素[J].中华医院感染学杂志,2021,31(9):1406-1409.
[8] FERRI-GUERRA J,APARICIO-UGARRIZA R,MOHAMMED Y N,et al.Propensity score matching to determine the impact of metformin on all-cause mortality in older veterans with diabetes mellitus[J].Southern Medical Journal,2022,115(3):208-213.
[9] HU H,ZHANG J,XIE X G,et al.Identification of risk factors for surgical site infection after type Ⅱ and type Ⅲ tibial pilon fracture surgery[J].World Journal of Clinical Cases,2022,10(19):6399-6405.
[10] 李云鹏,石冰,张浚睿,等.口腔颌面部间隙感染诊疗专家共识[J].中华口腔医学杂志,2021,56(2):136-144.
[11] LIANG J Q,HU Z Y,ZHAN C,et al.Using propensity score matching to balance the baseline characteristics[J].Journal of Thoracic Oncology,2021,16(6):e45-e46.
[12] 郭治辰,谢耀慧,虎小毅,等.口腔颌面部恶性肿瘤术后感染相关因素分析[J].临床口腔医学杂志,2022,38(5):288-291.
[13] CARUSO S R,YAMAGUCHI E,PORTNOF J E.Update on antimicrobial therapy in management of acute odontogenic infection in oral and maxillofacial surgery[J].Oral and Maxillofacial Surgery Clinics of North America,2022,34(1):169-177.
[14] YANG F N,XIE W Z,WANG Z.Effects of sleep duration on neurocognitive development in early adolescents in the USA:a propensity score matched,longitudinal,observational study[J].The Lancet Child & Adolescent Health,2022,6(10):705-712.
[15] 蒋威,金鑫.颌面颈部多间隙感染危险因素及不同方案治疗效果分析[J].陕西医学杂志,2019,48(12):1660-1662.
[16] 徐雄均,陈晓川,陈琼玉,等.超声洁治时口腔诊室空气中细菌菌落数的检测分析[J].中国实用口腔科杂志,2020,13(9):551-554.
[17] GOWD A K,BOHL D D,HAMID K S,et al.Longer operative time is independently associated with surgical site infection and wound dehiscence following open reduction and internal fixation of the ankle[J].Foot & Ankle Specialist,2020,13(2):104-111.
[18] KINNEAR N,BARNETT D,O′CALLAGHAN M,et al.The impact of catheter-based bladder drainage method on urinary tract infection risk in spinal cord injury and neurogenic bladder:a systematic review[J].Neurourology and Urodynamics,2020,39(2):854-862.
[19] MATSUBARA T,TAKAMORI S,HARATAKE N,et al.Identification of the best prognostic marker among immunonutritional parameters using serum C-reactive protein and albumin in non-small cell lung cancer[J].Annals of Surgical Oncology,2021,28(6):3046-3054.
[20] 王买全,张松涛.口腔颌面部恶性肿瘤术后手术部位感染因素分析[J].中国感染与化疗杂志,2019,19(1):1-5.
(收稿日期:2023-07-21;修回日期:2024-03-16)
(本文编辑薛佳)
