赤藓糖醇喷砂辅助牙周炎患者维护期治疗的疗效及对环境污染的评估
2023-11-25潘孟乔冯向辉包振英
潘孟乔 冯向辉 李 乐 尹 凤 包振英 徐 莉
牙周炎的长期疗效依赖于细致的维护期治疗[1],而有效清除天然牙与种植体周围的菌斑,是牙周炎维护期治疗的重要内容。菌斑生物膜是牙周炎的始动因素。近年提出以菌斑控制为导向的治疗方法(guided biofilm therapy,GBT)[2]:在菌斑染色后,首先喷砂清除菌斑,再超声或手工器械清除牙石。GBT 相较于传统的洁治、刮治和根面平整术(scaling and root planing, SRP),它的优势包括:①菌斑染色可视下,有针对性的精准治疗;②与橡皮杯抛光相比,使用喷砂更微创[3];③清除菌斑后充分暴露牙石,有针对性地清除,可减少对牙面的损伤。
喷砂是将水、压缩空气和砂粉混合形成高速粒子流,高效清除牙面及植体周的菌斑、软垢、色素及早期牙石。2013 年出现的赤藓糖醇喷砂粉,仅有14 μm,并且含有0.3%氯己定,清洁菌斑的效率更高。既往研究证实,赤藓糖醇喷砂在维护期龈下喷砂中,对于天然牙牙周临床指标的改善和超声或手工治疗无明显差异[4,5],且更舒适、操作时间更短[6]。
喷砂会造成一定范围的空气污染,在临床工作中越来越受到重视,但诊室内喷砂治疗导致的飞溅及生物气溶胶污染的研究尚少。其中空气自然沉降法(平皿法)是目前大多数口腔诊室环境污染研究所采取的方法。牙周治疗中可以产生与血滴结合的飞溅及生物气溶胶[7],若防护不当,可污染诊室内环境,且具备一定感染风险[8]。
本研究遵循以菌斑控制为导向的理念,旨在探讨和比较牙周炎维护期患者,经赤藓糖醇喷砂或传统超声洁治+抛光对天然牙和种植体的临床疗效,并初探两种治疗过程中产生的环境污染状况。
资料和方法
本项研究已经过北京大学生物医学伦理委员会的审批(批件号:PKUSSIRB-202060206),所有受试者均在试验前签署知情同意书。
1.纳排标准
受试者:2021年7月至2022年10月于北京大学口腔医学院·口腔医院牙周科就诊20 例患者,男女不限,年龄<70 岁。纳入标准:经牙周系统治疗(含手术治疗半年以上者)进入维护期,根据2018 牙周病学新分类诊断为Ⅱ-Ⅲ期A-B 级的牙周炎患者;全口探诊深度≤5 mm(不含智齿及第二恒磨牙远中);全口牙数>24 颗,双侧未修复缺牙数相近;全身健康;不吸烟。排除标准:有影响治疗效果的全身疾病如糖尿病、骨质疏松、服用双磷酸盐等;3 个月内接受过刮治和根面平整治疗或3 个月内服用过抗生素;种植体龈下有明显牙石形成,无法通过喷砂清创者;妊娠或哺乳期。
2.临床指标:检测天然牙及种植体的6个位点。
(1)天然牙:①菌斑指数(plaque index,PLI):使用Sillness 和Loe 法(1964),分4 度。②探诊深度(probing depth,PD):使用Williams牙周探针,测量并记录袋底到牙龈边缘的距离,以mm 表示。③出血指数(bleeding index,BI):使用Mazza 法(1981),分6度。④牙龈退缩(gingival recession, REC):使用Williams 牙周探针,测量并记录釉质牙骨质界至龈缘的距离,以mm表示。
(2)种植体:PD 及REC 同上。①改良菌斑指数(modified plaque index, mPLI):使 用Mombelli 法(1987),分4 度。②改良龈沟出血指数(modified sulcus bleeding index, mSBI):使 用Mombelli 法(1987),分4度。
3.试验流程
采取分口设计的随机、双盲、自身对照研究。将全口天然牙分为左半口和右半口,采用抛硬币法将患者的左半口及右半口随机分配至试验组或对照组。其中试验组20例,对照组20例。种植体不参与随机分组,均采用赤藓糖醇喷砂进行维护。
治疗前,记录全口天然牙及种植体的牙周临床指标。对全口牙列进行菌斑染色,铺孔巾,试验组采用赤藓糖醇喷砂清除龈上及龈沟内菌斑,对照组采用传统超声清除菌斑。完全清除已染色菌斑后,由助手记录两组治疗分别所需时间。请患者对两侧治疗方法的舒适度进行视觉模拟评分(visual analogue scale,VAS),并评价相关的治疗感受(如牙齿酸痛、遇冷水敏感等)。最后,超声清除口内牙石,橡皮杯+抛光膏抛光对照组天然牙。天然牙PD≥4 mm 位点酌情刮治+根面平整。在治疗后3个月及治疗后6个月重复进行上述各临床指标的检查,治疗后3 个月行口腔卫生指导,治疗后6个月行牙周维护治疗。
随机分组及临床治疗均由同一位主任医师完成。由另一位医师完成临床检查及记录,该医师不知晓试验分组及所处检查阶段。其临床检查的自身一致性如下:探诊深度完全一致率0.69,≤1 的一致率0.92。患者不知晓试验分组及所处的检查阶段。
4.空气中细菌的检测
检测方法采用平板暴露法。随机选取10 例患者,共100 个营养琼脂培养基。患者在治疗前含漱3%过氧化氢漱口液1 min。在距离患者口腔正后方150 cm 台面处放置培养基,取样10 min,作为治疗前的空白对照。一侧治疗开始前,分别于医生、助手及患者胸前正对口腔30 cm处放置1个培养基,并在距离患者口腔正后方150 cm 台面处放置1 个培养基,共4 个,如图1 所示。治疗时配合使用强、弱负压吸唾,并在正对患者口腔30 cm 处放置电动抽吸机。一侧治疗结束后,间隔10 min,上述4 个位置更换培养基,再开始另一侧治疗。全部治疗完成后10 min,在距离患者口腔正后方150 cm 台面处取样10 min,作为治疗后的空白对照。整个采样过程中,诊室门窗关闭,开启医用空气净化器,减少人员走动。所有采样均由同一名医师操作完成。采样结束后,盖平皿盖并立即送检。放置于37 ℃恒温箱内培养48 小时,由同一名检验科医师计算菌落数N(单位:CFU)。
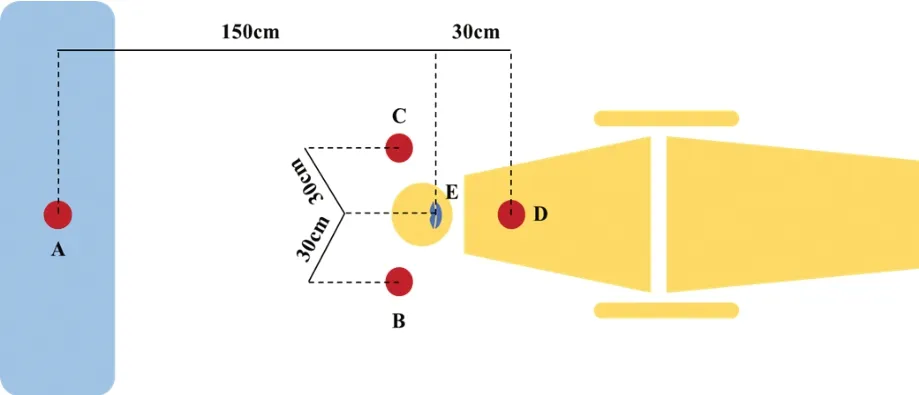
图1 培养基摆放位置示意图

图2 治疗过程及培养基摆放位置照片
5.仪器设备
14 μm 赤藓糖醇喷砂粉(AIR-FLOW PLUS,EMS,瑞士)和AIR-FLOW handy2+内置式喷砂机(EMS,瑞士)。PIEZON MASTER 700 超声牙周治疗系统(EMS,瑞士)。直径为90 mm 的哥伦比亚型增菌培养基(赛默飞,美国)。牙科电动抽吸机(北京捷立德口腔医疗设备有限公司,中国)。
6.统计学处理
使用SPSS 26.0 统计软件对所得数据进行分析。牙周临床指标、空气中菌落数、治疗时间等以“±s”形式表达,应用独立t检验进行同一时点试验组与对照组的比较,配对t检验进行同一组内不同时点的比较。VAS 评分以“M(P25,P75) ”形式表达,应用Wilcoxon 配对检验。双侧检验以P<0.05 有显著性差异。
结 果
1.受试者一般情况
本研究共纳入20 例经过牙周系统治疗,目前处于维护期的Ⅱ-Ⅲ期A-B 级牙周炎患者,男6 人,女14 人,年龄33~69 岁(55.55±9.15 岁)。试验组天然牙261 颗(前牙114 颗,前磨牙79 颗,磨牙68 颗),位点数1566 个;对照组天然牙262 颗(前牙113 颗,前磨牙78 颗,磨牙71 颗),位点数1572 个。其中16 名患者,每人口内有1~3颗种植修复体,合计29颗(前牙5颗,前磨牙1颗,磨牙23颗)。
2.两组天然牙治疗前、治疗后3 个月及6 个月临床指标的变化
如表1 所示。两组天然牙的PLI、PD、BOP 及REC 在基线时相近,差异均无统计学意义。治疗后3个月,两组的PLI、PD、BOP均较治疗前显著改善(P<0.05)。两组的REC 变化量差异无统计学意义(P>0.05)。两组治疗前后各项指标变化量差异无统计学意义(P>0.05)。
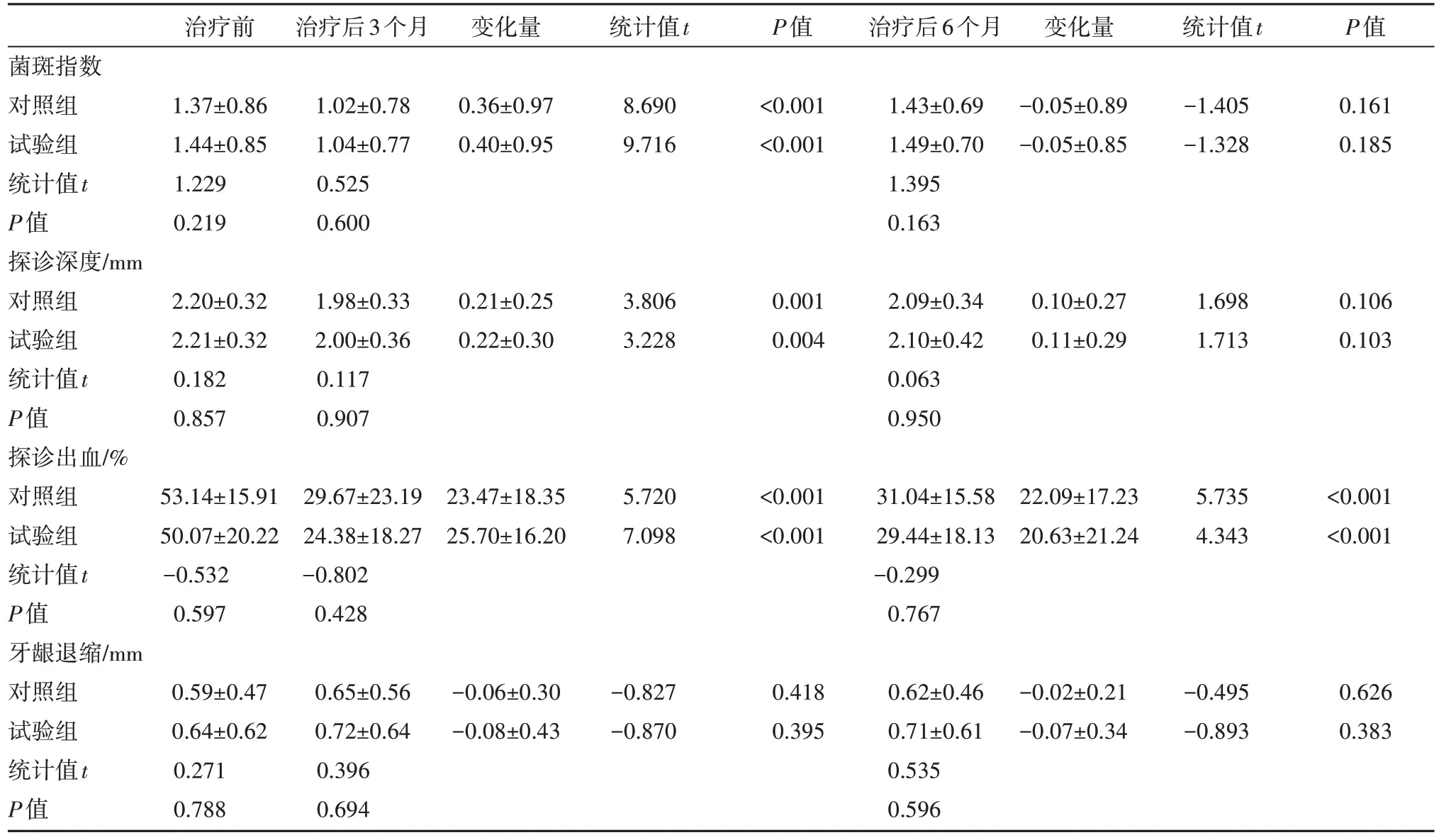
表1 两组天然牙治疗前、治疗后3个月及治疗后6个月临床指标的比较
治疗后6 个月,试验组的BOP 为29.44±18.13%,对照组的BOP 为31.04±15.58%,差异较治疗前有统计学意义(P<0.001)。两组的PLI、PD、REC 较治疗前差异无统计学意义(P>0.05)。组间比较,差异均无统计学意义(P>0.05)。
3.种植体治疗前、治疗后3 个月及6 个月临床指标的变化
如表2 所示。治疗后3 个月,29 颗种植体的mPLI、PD、mSBI均较治疗前显著改善(P<0.05),REC变化量差异无统计学意义(P>0.05)。治疗后6 个月,种植体的mSBI 仍较治疗前显著改善(P<0.05),mPLI、PD、REC变化量差异无统计学意义(P>0.05)。

表2 种植体治疗前、治疗后3个月及治疗后6个月临床指标的比较
4.治疗前后非治疗区域细菌培养的比较
如表3 所示。在治疗开始前,诊室台面侧的空气平均菌落数为5.18±8.07 CFU。赤藓糖醇喷砂、超声洁治+橡皮杯抛光结束后10 min,空气平均菌落数为3.82±4.83 CFU。与治疗开始前比较,差异无统计学意义(P>0.05)。

表3 治疗前后诊室非治疗区域(边台面)菌落数的比较
5.两种治疗方法细菌培养的菌落数的比较
如表4 所示。试验组在医生侧的空气平均菌落数为46.08±28.33 CFU,对照组则为6.00±4.56 CFU,差异有统计学意义(P<0.001)。试验组在患者侧的空气平均菌落数为19.75±13.38 CFU,对照组为3.73±6.57 CFU,差异有统计学意义(P<0.05)。试验组在助手侧及诊室台面侧的空气平均菌落数差异均无统计学意义(P>0.05)。
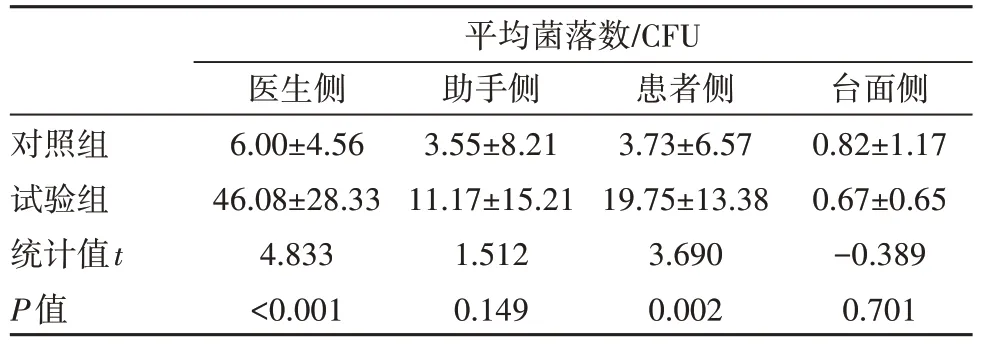
表4 两组治疗过程中不同位置菌落数的比较
比较两组治疗期间的空气平均菌落总数,如图3 所示。试验组在治疗过程中的空气平均菌落总数为77.67±34.85 CFU,对照组为14.10±10.28 CFU,差异有统计学意义(P<0.001)。

图3 两组治疗过程中的空气菌落总数

图4 治疗前后的口内临床彩幻2例

图5 喷砂及超声洁治治疗过程中细菌培养1例
6.两组患牙治疗时间及舒适度的比较
见表5。试验组患牙的平均治疗时间为260.05±103.7 s,对照组为409.05±121.13 s,差异有统计学意义(P<0.001)。喷砂清除菌斑的治疗时间相较于超声减少了36.43%。

表5 两组治疗时间与舒适度的比较

表6 患者对喷砂或超声洁治清除菌斑的感受与评价
试验组的VAS 评分显著低于对照组,差异有统计学意义(P<0.001)。喷砂清除菌斑的疼痛指数更低。
患者对两组治疗的评价见表7。患者中有75%认为使用喷砂清除菌斑比超声更舒适,15%认为赤藓糖醇喷砂粉味甜,口感较好。使用超声清除菌斑时患者中有50%感觉酸痛,使用赤藓糖醇喷砂清除菌斑则只有5%(1 例)患者感觉酸痛。此外,超声清除菌斑时患者对超声噪音及震动感到不适。
(A-B)病例1:一例51 岁女性,诊断为II 期B 级牙周炎,目前处于维护期,一年前曾行牙周洁治。患者天然牙和种植体(16)有中量菌斑及少量牙石。治疗前在患者牙面涂布菌斑指示剂,使菌斑生物膜可见(图A)。根据随机分组的结果,左半口菌斑使用赤藓糖醇喷砂清除,右半口菌斑使用超声设备清除。口内牙石使用超声设备清除,右半口用橡皮杯抛光(图B)。(C-D)病例2:一例48 岁女性,诊断为Ⅲ期B级牙周炎,已完成牙周系统治疗,目前处于维护期。患者天然牙及种植体(16)有中量菌斑,尤其是牙龈退缩的邻面区域。治疗前在患者牙面涂布菌斑指示剂,使菌斑生物膜可见(图C)。根据随机分组的结果,右半口菌斑使用赤藓糖醇喷砂清除,左半口菌斑使用超声设备清除。口内牙石使用超声设备清除,左半口用橡皮杯抛光,探诊深度大于3 mm位点行龈下刮治+根面平整(图D)。
讨 论
有效清除天然牙与种植体表面的菌斑是牙周炎维护期治疗的关键步骤,也是维护期非手术治疗治疗的关键环节。患者自行机械清除菌斑来预防和治疗牙周炎,是牙周维护治疗的重要步骤之一,医师应有针对性地对患者菌斑控制不佳的牙位或邻面等进行卫生指导。然而,在维护期仅靠患者自己进行菌斑控制是不够的,应该定期进行专业的机械性菌斑清除,针对患者易于忽视的区域进行牙周清洁。目前用于维护期的非手术治疗方法主要包括洁治、刮治及根面平整,喷砂,药物治疗、激光治疗等[9]。喷砂作为一类机械治疗,因可有效清除菌斑、色素和软垢等,用于维护期已有多年的历史,近年来还可以用于种植体维护治疗中的菌斑清除和炎症控制。
当前研究认为,赤藓糖醇喷砂的优势包括:①相较于超声、橡皮杯抛光,使用赤藓糖醇喷砂清除菌斑更微创,对牙齿伤害更微小[3,10];②不同于传统喷砂粉如碳酸氢钠、甘氨酸等,赤藓糖醇喷砂粉不损伤软组织[11],可清洁舌背、黏膜的菌斑;③微生物学方面,辅助应用赤藓糖醇喷砂治疗可在1 个月内降低牙周致病菌牙龈卟啉单胞菌(P.gingivalis)水平[12],6 个月内降低福塞坦氏菌(T.forsythia)、齿垢密螺旋体(T.denticola)水平[13],12 个月内伴放线聚集杆菌(A.actinomycetemcomitans)检出阳性率更低[14]。
本研究发现,在牙周炎维护期应用赤藓糖醇喷砂清除菌斑,再使用超声清除残留牙石,在治疗后6个月内可明显改善天然牙牙周临床指标,临床疗效与传统超声+抛光治疗无明显差异,且具有患者更舒适、操作时间更短的优势。Abdulbaqi 等2022 年关于赤藓糖醇喷砂应用于牙周维护治疗的综述表明,它可以替代手工或超声器械用于维护期的牙周炎患者[15],这与本研究的结论相一致。
本研究依据GBT 的治疗理念,其特点是精准、微创、舒适、快捷地清除菌斑。菌斑染色剂的应用可清晰显露天然牙及种植体表面的菌斑生物膜,使医生得以直视下彻底清除菌斑,提高临床疗效,节省治疗 时 间[16]。Vouros 等 研 究 纳 入50 名III 期A 或B 级的牙周炎患者,应用赤藓糖醇喷砂行GBT 治疗,发现治疗后6 周牙周临床指标显著改善,治疗时间比传统SRP 减少15%,且患者感觉更舒适[6]。本研究结论与其类似,使用赤藓糖醇喷砂清除菌斑对牙周临床指标的改善与传统超声相似,且时间更短,患者报告的不适更少。
对于尚无牙石形成、种植体周探诊无或有轻度出血者,赤藓糖醇喷砂还可微创维护种植体,降低其出血指数。本研究使用赤藓糖醇喷砂维护健康或有轻度植体周黏膜炎的种植体,可在3 个月内降低其菌斑指数及探诊深度,6 个月内降低其出血指数。此外,国际上还有研究将赤藓糖醇喷砂用于种植体周围炎的手术或非手术治疗,发现其可在12 个月内改善部分种植体的临床指标[17,18],然而无法完全治愈种植体周围炎。提示赤藓糖醇喷砂用于种植体维护的局限性。
喷砂过程中产生的环境污染一直备受医患的高度关注,但国内外的相关研究很少。本研究除关注赤藓糖醇喷砂的临床疗效外,还着重调查了其治疗过程中产生的空气污染状况。几乎所有常规的口腔诊疗操作都会产生飞溅物(直径大于50 μm)及生物气溶胶(直径小于50 μm)[19]。喷砂治疗也可产生大量飞溅物及生物气溶胶,对诊室环境及人形成一定污染或感染。其相较于超声洁治造成的污染更严重,特别是在患者和医生的前胸、额头等位置[20]。然上述研究仅观察了治疗过程中产生的污染,未涉及治疗结束后的情况。本研究发现相较于超声洁治,赤藓糖醇喷砂会在距离患者口腔30 cm 处的医生前胸及患者前胸位置产生更高水平的环境污染,其诊室内的污染总水平也更高。但治疗结束后10 min,空气中菌落数已较治疗前无显著差异。分析原因,本研究在治疗期间:①诊室内使用高效空气过滤器(high efficiency particulate air filter,HEPA)减少生物气溶胶含量[21];②患者治疗前含漱抑菌药剂,使用电动抽吸机减少操作部位的飞溅物及生物气溶胶[22]。此外,本研究采取的防护措施还包括:①患者佩戴护目镜,面部铺一次性孔巾;②医生佩戴KN95 口罩、防护面屏,穿戴防护帽及防护服,并在治疗结束后及时更换。国际上推荐的方法还有:①分区诊疗,多椅位诊室不同椅位间设置隔断;②控制牙科水道细菌水平;③喷砂时使用带负压抽吸的胶套包裹喷砂枪头可大幅降低污染[23]。
综上,以菌斑控制为导向的赤藓糖醇喷砂治疗应用于维护期的牙周炎患者,可同时清除天然牙和种植体周的菌斑,减轻炎症,具备省时、舒适的优势,符合精准微创的治疗理念。喷砂治疗过程中会产生一定水平的暂时环境污染,需要采取严密科学的防护措施。
