MSCT扫描联合后处理技术对结肠癌术前诊断及分期评估的价值
2023-01-11陈为官卢壬肖
陈为官,卢壬肖
(高州市中医院影像科 广东 茂名 525200)
结肠癌指结肠上皮来源的消化道恶性肿瘤[1]。流行病学显示,我国结肠癌发病率近年来呈上升趋势,且城市地区发病率高于农村地区,男性多于女性,此外,发病率随年龄增长而呈上升趋势[2-3]。多层螺旋CT(multislice spiral CT,MSCT)平扫具有操作简单、图像清晰、全方位显示病变等特点,而增强扫描可清晰显示病灶部位、大小、形态,并明确病灶侵犯范围。在此基础上结合后处理技术,使得获得的三维CT图像空间分别率更高,脏器结构形态显示更为清晰[4-5]。
1 资料与方法
1.1 一般资料
回顾性分析2019年3月—2021年3月间高州市中医院收治的84例结肠癌患者的临床资料,其中男49例,女35例;年龄为45~80岁,平均(60.61±13.58) 岁;病程平均(3.61±0.64)年;体质量指数(body mass index,BMI)为(23.62±3.59)kg/m2;分化类型:47 例低分化,29例中分化,8例高分化,均为腺癌。
纳入标准:①符合《中国结直肠癌诊疗规范(2020版)》[6]诊断标准,且经术后病理确诊;②影像学资料、临床资料完整者。排除标准:①合并严重心、肝、肾功能障碍患者;②合并其他恶性肿瘤患者;③MSCT检查前已行放、化疗患者;④合并自身免疫疾病患者;⑤影像学资料、临床资料缺失患者。
1.2 方法
采用美国GE公司Light Speed型64排螺旋CT扫描仪,配套ADW4.5工作站,高压注射器及配套针筒由美国Medrad Stellant公司提供。患者取仰卧位,足先进,头后进,行CT平扫,参数为:管电压120 kV,管电流250~300 m A,层厚5 m m,层间隔5 m m,扫描范围为膈顶水平至耻骨联合水平。平扫结束后,切至CT增强扫描模式,以高压注射器向肘正中静脉注射1.0~1.2 m L/k g碘海醇,速率为4 m L/s,行增强CT扫描,重建参数为:层厚0.625 m m,层间隔0.5 m m,矩阵512×512,扫描范围同平扫,以膈顶水平腹主动脉中心为监测层面进行触发,阈值为120 H U,动脉期为25~30 s,门脉期为60~80 s,延迟期为3~5 m i n。所有扫描序列均于患者一次屏气状态下完成。MSCT扫描生成图像上传至配套工作站中,采用容积再现(volume rendering,VR)、多平面重建(multi planar reformation,MPR)、曲面重建(curved plannar reconstruction,CPR)、最大密度投影(maximum intensity projection,MIP)等技术行图像后处理,获取矢状位、冠状位二维重建图像,根据横断位准确显示病灶部位、形态、大小、密度、周围浆膜面、肠壁、肠腔、脂肪间隙、淋巴结、转移灶情况。
1.3 图像分析
由两位资深影像学医师共同对图像行阅片、分析、诊断、TNM分期。两者意见不同时,经讨论达成共识后给出最终结果,并和术后病理结果进行对比。病理分期标准参考美国癌症联合委员会(AJCC)/国际抗癌联盟(UICC)第8版结直肠癌TNM分期系统。
1.4 统计学方法
采用SPSS 22.0统计软件处理数据。计数资料以频数(n)、百分率(%)表示,行χ2检验。以术后病理为“金标准”,采用Kappa一致性检验分析MSCT扫描对结肠癌术前诊断及TNM分期评估价值,Kappa值<0.4时一致性较差,Kappa值为0.4~0.75时一致性一般,Kappa值≥0.75时一致性较高。P<0.05表示差异有统计学意义。
2 结果
2.1 术前MSCT扫描诊断结果
84例结肠癌患者中,病灶部位:29例乙状结肠、19例盲肠、16例升结肠、11例降结肠、9例横结肠。病灶形态:48例溃疡型、25例隆起型、11例浸润型。肠壁厚度平均(28.88±8.56)m m,邻近脂肪间隙:58 例模糊、26例清晰,强化程度:3例轻度强化(≤20 H U)、54例中度强化(21~40 H U)、27 例重度强化(≥41 H U),动态增强曲线呈速升缓降型,15例合并结肠梗阻。CT特征表现:①肠壁增厚:84 例患者均存在不同程度肠壁增厚,且呈环形或半环形不均匀增厚,黏膜面多凹凸不平;②肠腔狭窄:半数患者出现不同程度肠腔狭窄,表现为肠腔不规则狭窄、肠袋消失;③肠腔中肿块:57例患者出现肠腔中肿块,肿块直径<5 cm者密度均匀,而>5 cm者密度不均匀,且部分内部出现坏死,大部分肿块可和周围组织清晰界定,且呈偏心性生长,不规则或分叶状,表面伴小溃疡;④肠壁异常强化:增强CT扫描发现,34例患者出现肠壁明显增厚及肿块强化。典型患者MSCT扫描图像,见图1。

图1 典型患者MSCT扫描图像
2.2 术前MSCT扫描与术后病理TNM分期比较
与术后病理结果比较,术前MSCT扫描评估结肠癌患者T1~T4期准确度分别为100.0%(7/7)、72.7%(8/11)、82.4%(42/51)、100.0%(15/15),评估符合率为85.7%(72/84),Kappa值为0.766,术前MSCT评估T分期与术后病理间表现出较高一致性;同理可知,术前MSCT扫描评估结肠癌患者N0~N2期准确度分别为100.0%(7/7)、78.5%(51/65)、91.7%(11/12),评估符合率为82.1%(69/84),Kappa值为0.621,术前MSCT评估N分期与术后病理间表现出一般一致性;术前MSCT扫描评估结肠癌患者M0~M1期准确度、符合率均为100.0%,Kappa值为1.000,术前MSCT评估M分期与术后病理间完全一致,见表2~表4。
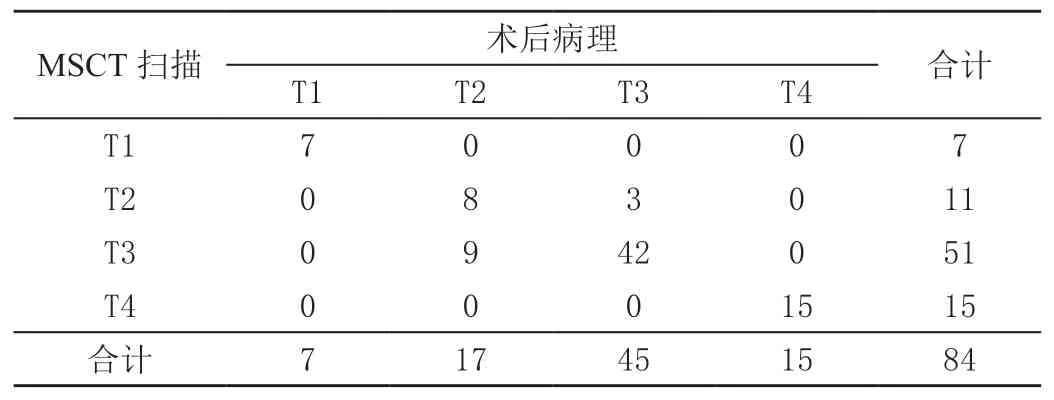
表2 术前MSCT扫描与术后病理T分期比较 单位:例
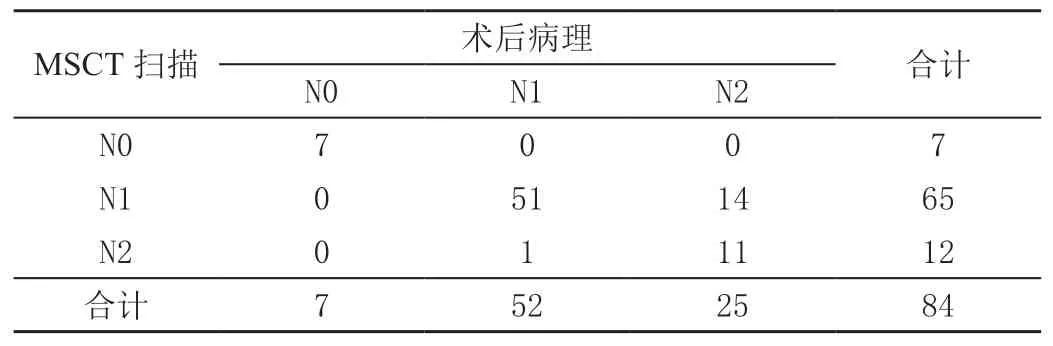
表3 术前MSCT扫描与术后病理N分期比较 单位:例

表4 术前MSCT扫描与术后病理M分期比较 单位:例
3 讨论
结肠癌近年来发病率逐步上升,且发病年龄逐渐减小[7]。张宏凯等[8]研究表明,结肠癌术前分期对治疗方式选择及预后评估极为重要,既往多采用纤维内镜检查、消化道钡餐X线进行分期诊断,但难以准确显示结肠癌周围组织浸润、肠壁增厚、脏器转移、淋巴结转移等情况[9]。随着MSCT和后处理技术不断发展,MSCT在结肠癌术前诊断及分期评估中的准确率大大提升,已成为术前评估结肠癌重要手段之一[10]。MSCT增强扫描的时间分辨率较高,能降低肠运动伪影的同时提高图像质量,从而提高评估准确率。此外,MSCT所具备的后处理技术,能从不同角度、方位判断病灶性质,观察并分析病灶和周围组织间形态、结构关系,因而在结肠癌诊断及术前分期、淋巴结转移判断等方面具有重要价值[11-12]。
本研究结果显示,术前MSCT诊断结肠癌病灶分布及形态与我国流行病学结果相同,而图像特征主要表现为肠壁增厚、肠腔狭窄、肠腔中肿块以及肠壁异常强化,与孟雷等[13]结果一致。而在分期评估中,MSCT扫描对T1~T4期评估准确度分别为100.0%、72.7%、82.4%、100.0%,符合率为85.7%,Kappa值为0.766,表明术前MSCT评估T分期与术后病理间表现出较高一致性。分析原因为[14]:T分期反映肿瘤侵犯肠壁程度,MSCT可借助观察结肠壁各层、浆膜外以及邻近器官是否出现浸润以评估T分期。在结肠癌N分期方面,MSCT扫描对N0~N2期评估准确度分 别 为100.0%、78.5%、91.7%,符 合 率 为82.1%,Kappa值为0.621,表明术前MSCT评估N分期与术后病理间一致性一般。分析原因为[15]:结肠癌主要以淋巴结转移扩散为主,临床中主要通过分析淋巴结位置、大小及密度变化判断淋巴结是否转移,但N1~N2期淋巴结转移区域常出现淋巴结和原发肿瘤相融合现象,使得图像分辨率降低,进而低估N分期。此外,结肠癌还可经血行转移至远处脏器,MSCT扫描对M0~M1期评估准确度、符合率均为100.0%,Kappa值为1.000,表明术前MSCT评估M分期与术后病理完全一致,MSCT扫描对结肠癌M分期评估具有独特优势。但少数转移病灶较小,MSCT无法检出,尤其盆腔、腹膜微小转移灶易出现漏诊情况,提示临床中应多关注盆腔、腹膜微小转移灶情况。
综上所述,MSCT扫描联合后处理技术应用于结肠癌术前诊断可清晰显示病灶特征,而对T N M分期准确度较高,且与病理结果具有较高一致性,值得临床推广。
