早期结直肠癌的诊断率及临床病理特征分析
2022-11-19魏重操王进海
魏重操,王 晶,邢 欣,刘 娜,王进海
西安交通大学第二附属医院消化内科,陕西 西安 710004
结直肠癌是世界常见的恶性肿瘤,其发病率在男性和女性中分别高居第三位和第二位[1-2]。全球约55%的结直肠癌发生在发达国家,但随着现阶段我国经济发展,人民的生活方式及饮食习惯逐步与西方国家接近,结直肠癌的发病率和死亡率呈持续上升趋势。据统计学相关预测,在不久的将来,结直肠癌或许会成为世界最常见的恶性肿瘤[1,3]。
结直肠癌的预后与诊治时机密切相关,进展期结直肠癌的5年生存率不足10%,大部分患者在发现病变时已处于中晚期,而早期结直肠癌经及时诊治,5年生存率高达90%,甚至可达到治愈效果[4-5]。由于各种综合因素,现阶段我国的结直肠癌早期诊断率仍远远低于欧美等发达国家。内镜检查是早期结直肠癌确诊的主要手段,接受结肠镜检查可使结直肠癌患者的死亡风险降低。因而在人群中逐渐普及结直肠癌筛查并提高医师对早期病变的镜下识别能力,有助于进一步推动我国的结直肠癌早诊早治,从而提高民众的生活质量。由于地域及生活习惯等方面的差异,在国际上对于结直肠癌前病变及早期癌的病理诊断标准一直存在争议,西方病理医师认为肿瘤浸润突破黏膜层至黏膜下层,有转移风险时才称为癌;而日本的诊断标准认为当细胞或结构异型性达到癌变的标准即可诊断[6-7]。日本医师认为高级别上皮内瘤变属于“非浸润性黏膜内癌”。
近年来随着超声内镜、放大内镜、电子染色内镜及共聚焦激光内镜等技术的进步,早期结直肠癌的检出率在不断提高,并且ESD、EMR等镜下治疗技术的开展实现了早期结直肠癌及癌前病变的微创治疗[8]。内镜下治疗早期结直肠癌已成为一种新的结直肠癌治疗方式,具有创伤小、恢复快、并发症少等诸多优势[9]。然而内镜下仅能进行局部病灶切除,一旦早期结直肠癌出现淋巴结转移,将成为内镜治疗的禁忌证,需要外科手术进一步行淋巴结清扫。既往研究表明[9],只有当结直肠癌浸润至黏膜下层时才会发生淋巴结转移,而且这与肿瘤黏膜下层的浸润深度相关。因此术前准确判断早期结直肠癌的浸润深度,对于有淋巴结转移风险但无确切转移证据的早期病变意义重大,可协助制定合适的治疗方式,避免治疗不充分或过度治疗。因而本研究报道了西安交通大学第二附属医院2015年1月至2017年12月早期结直肠癌的诊断情况,并分析结直肠癌的内镜下特征和临床病理因素与浸润深度的关系,旨在讨论黏膜下层浸润的危险因素,为早期患者选择合适的治疗方式提供依据。
1 资料与方法
1.1 一般资料选取2015年1月至2017年12月就诊于西安交通大学第二附属医院,行外科手术或内镜下治疗术后病理证实为早期结直肠癌的患者共计133例,患者术前已行电子肠镜发现有隆起、糜烂或色泽改变等可疑病变,并且活检提示为结直肠癌或癌前病变,所有患者均签署肠镜或手术治疗同意书。
1.2 纳入及排除标准
1.2.1 纳入标准:(1)已行电子肠镜检查,经活检及术后病理诊断为早期结直肠癌;(2)术前行CT、MRI或超声等影像学检查,排除淋巴结转移及其他远处转移证据;(3)术前未行早期病变相关治疗(如外科手术、辅助放化疗);(4)临床病史、辅助检查、内镜及病理资料均完整。
1.2.2 排除标准:(1)术后病理诊断为进展期结直肠癌;(2)同时患有其他原发恶性肿瘤(如肺癌、肝癌、乳腺癌、胰腺癌、前列腺癌等);(3)存在严重心肺功能不全、肝肾功能障碍或凝血功能障碍而无法手术治疗;(4)拒绝接受内镜下治疗或外科手术治疗。
1.3 统计指标及相关标准统计指标:性别、年龄、吸烟史、饮酒史、家族史、CEA、CA199、CA724、NLR(患者入院后首次血常规检查中中性粒细胞计数和淋巴细胞计数的比值)、PLR(患者入院后首次血常规检查中血小板计数和淋巴细胞计数的比值)、肿瘤部位、内镜分型、肿瘤直径、组织分型、分化程度及浸润深度。
相关标准:依据2005年巴黎分型标准更新版及早期结直肠癌发育形态分型[10],早期结直肠癌内镜下可分为:Ⅰ型病变(隆起型)、Ⅱ型病变(平坦型)和Ⅲ型病变(凹陷型)。Ⅰ型可分为Ⅰp型(有蒂型)、Ⅰsp型(亚蒂型)和Ⅰs型(无蒂型)。根据上消化道癌筛查及早诊早治技术方案(2020年试行版)[11],早期诊断率=(结直肠重度异型增生/原位癌+早期结直肠癌)÷(结直肠重度异型增生及其以上病变)×100%;检出率=(结直肠重度异型增生/原位癌+结直肠癌)÷实际筛查人数×100%。以NLR及PLR的中位数为临界值,分为高NLR组(≥1.94)、低NLR组(<1.94)和高PLR组(≥103.64)和低PLR组(<103.64)四组。

2 结果
2.1 结直肠癌早期诊断率与检出率2015年1月至2017年12月,结合电子肠镜诊断及病理最终确诊的结直肠癌患者共计1 191例,其中早期结直肠癌共133例。肠镜检查人次为14 249例。2015年的早期诊断率为9.49%,2016年的早期诊断率为10.73%,2017年的早期诊断率为12.95%。3年内平均早期诊断率为11.17%。2015年的粗略检出率为10.23%,2016年的粗略检出率为9.18%,2017年的粗略检出率为8.51%。3年平均粗略检出率为9.20%(见表1)。
2.2 早期结直肠癌临床病理特征纳入研究的133例早期结直肠癌患者,均行内镜下治疗术或外科手术切除。男81例,女52例,男女比例为1.56∶1,年龄(61.25±11.30)岁(30~86岁),其中50~70岁年龄段所占比例最高(85例,63.91%),人群分布如图1所示。肿瘤好发于乙状结肠和直肠(100例,75.19%);肿瘤直径以<2 cm(82例,61.65%)较多见,内镜分型以Ⅰs型(73例,54.89%)最多见。组织分型以腺癌(121例,90.98%)为主;黏膜内癌(105例,78.95%)多于黏膜下癌(28例,21.05%)(见表2)。

表1 结直肠癌早诊率及检出率Tab 1 Early diagnosis rate and detection rate of colorectal cancer

图1 早期结直肠癌人群分布Fig 1 The population distribution of early colorectal cancer
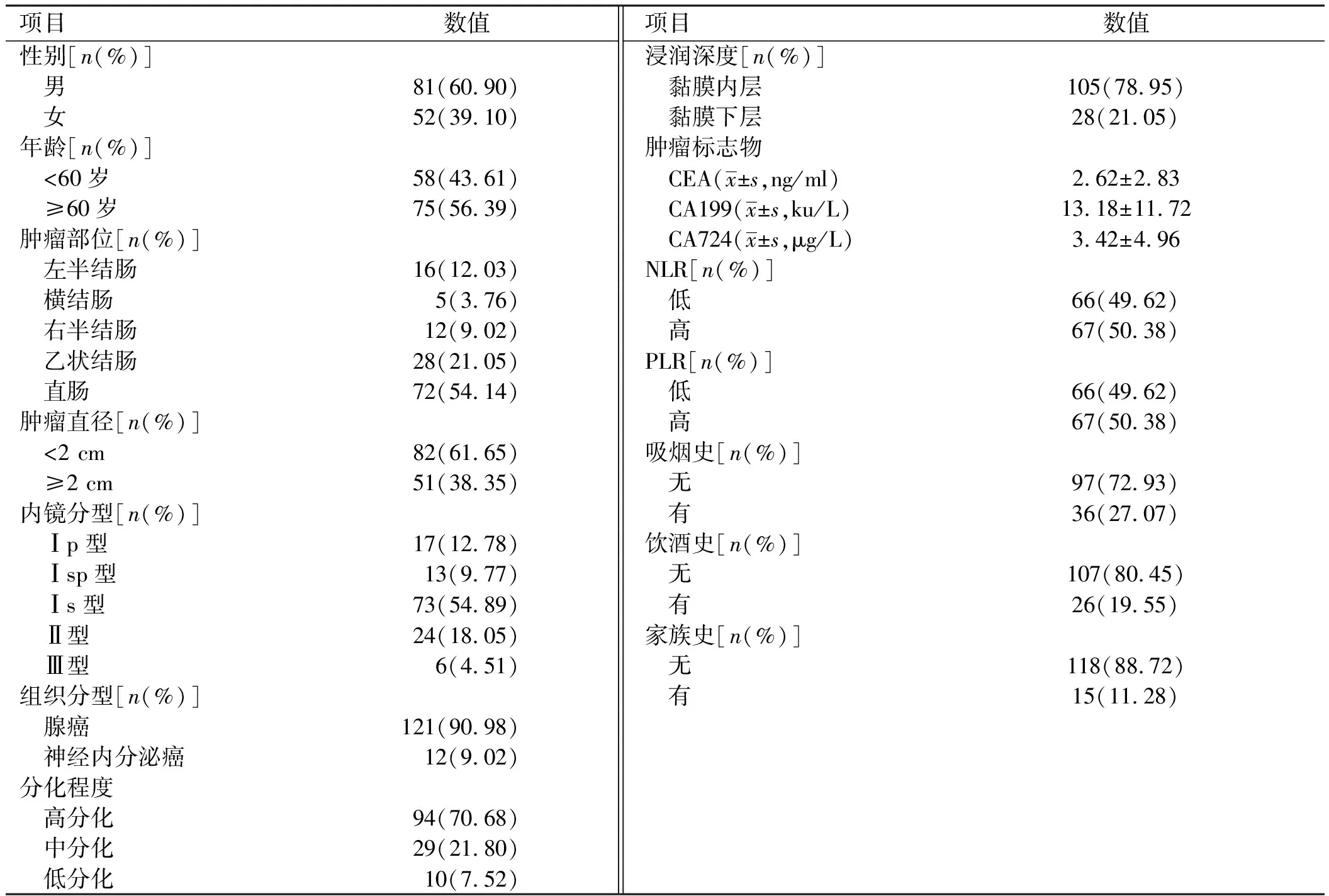
表2 早期结直肠癌临床病理特征 Tab 2 Clinicopathological features of early colorectal cancer
2.3 单因素分析各项临床病理特征与浸润深度的关系单因素分析结果显示,年龄、NLR、内镜分型、组织分型及分化程度与浸润深度显著相关,差异有统计学意义(P<0.05),是影响癌灶浸润深度判断的可能危险因素(见表3)。
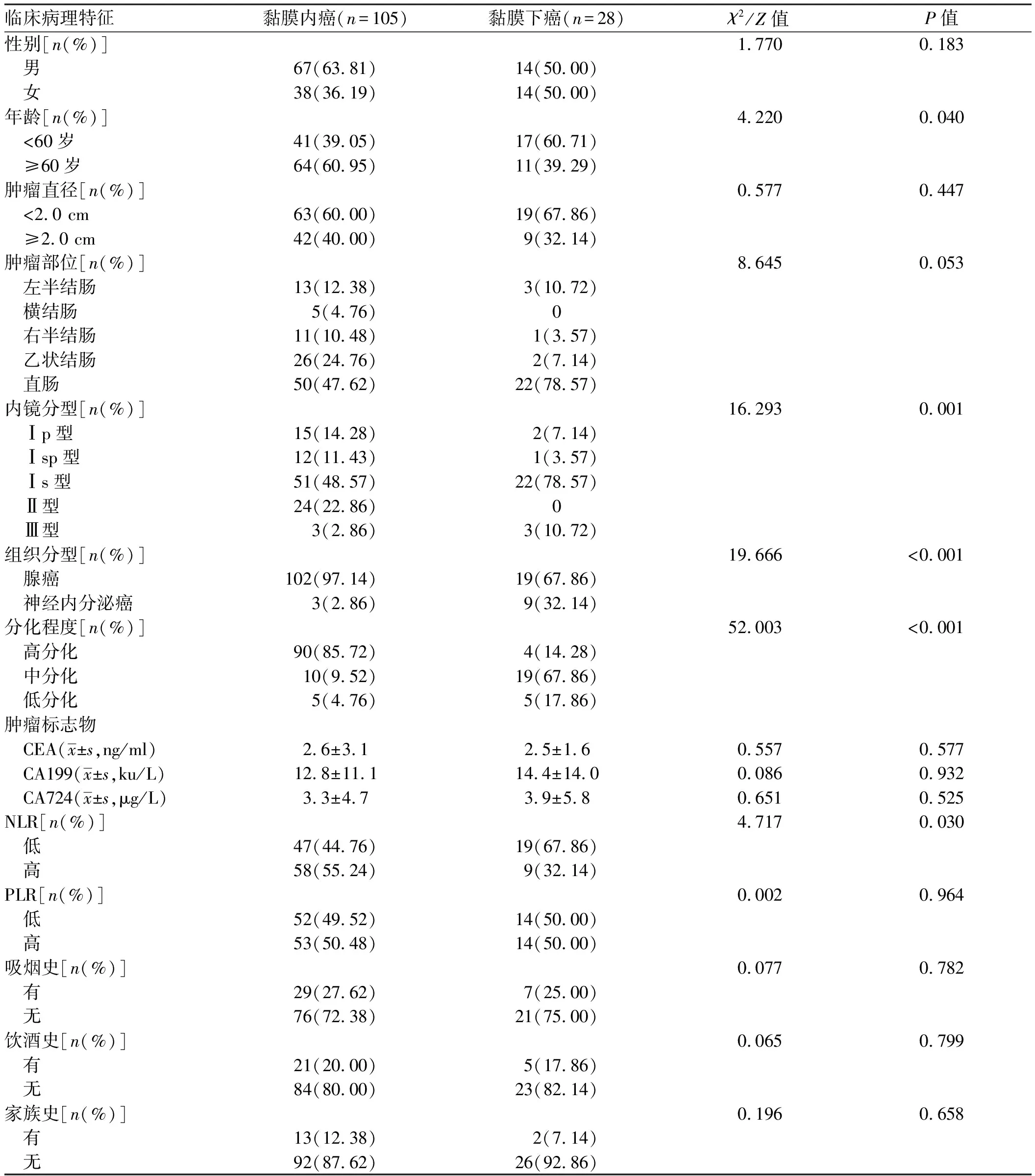
表3 早期结直肠癌患者浸润深度的单因素分析(n=133)Tab 3 Univariate analysis of depth of invasion in patients with early colorectal cancer (n=133)
2.4 多因素分析早期结直肠癌浸润深度的独立危险因素对133例早期结直肠癌患者行多因素回归分析,结果提示,肿瘤浸润深度的独立危险因素包括分化程度和组织分型(P<0.05)(见表4)。
2.5 早期结直肠癌黏膜下层浸润独立危险因素的预测价值多因素Logistic回归分析显示,组织分型及分化程度是早期结直肠癌黏膜下浸润的独立危险因素(P<0.05);应用ROC曲线分别验证组织分型和分化程度对于早期结直肠癌浸润深度的预测价值,结果显示组织分型的AUC为0.865,95%CI:0.781~0.949;分化程度的AUC为0.646,95%CI:0.518~0.775;二者联合时的AUC为0.939,95%CI:0.901~0.978(见图2、表5)。

表4 早期结直肠癌黏膜下层浸润的多因素Logistic分析(n=133)
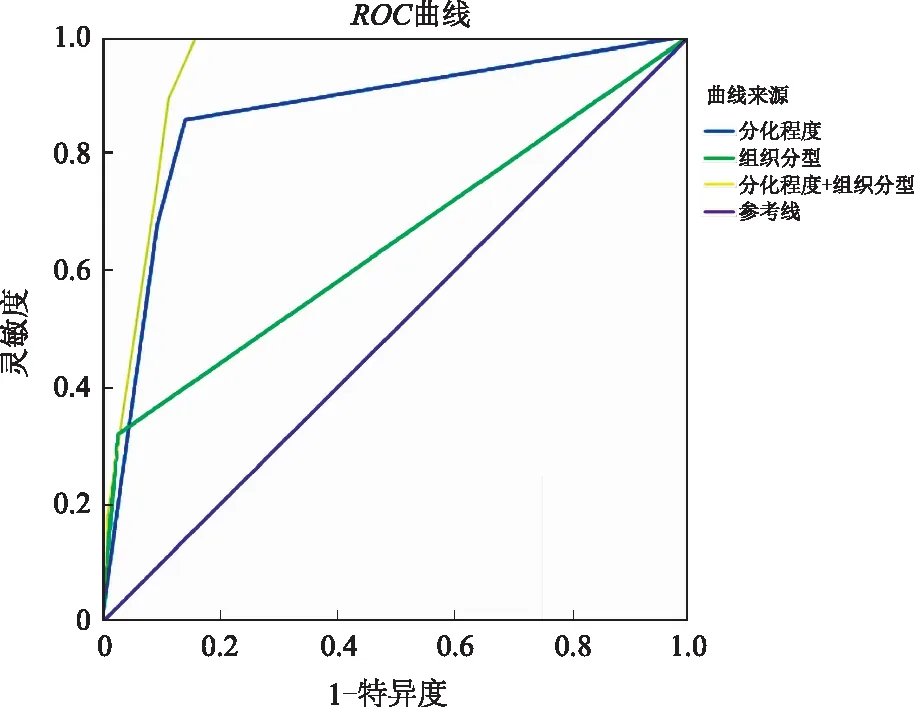
图2 ROC曲线评估组织分型和分化程度对浸润深度的影响

表5 组织分型和分化程度及二者联合对浸润深度的预测价值
3 讨论
结直肠癌在西方国家发病率居恶性肿瘤的前三位,我国结直肠癌的发病率也在逐年增高,已跃居前五位,尤其近些年大城市的结直肠癌增幅更显著[12]。本研究纳入的133例早期结直肠癌患者中男性是女性的1.56倍,40岁以上患者占比96.24%,这与我国结直肠癌的流行病学趋势基本一致[13]。近年来涌现出超声内镜等多种新型内镜技术,使得早期结直肠癌的检出率有所提高[14]。近期数据[15]显示:美国结直肠癌早期诊断率为20%,日本结直肠癌早期诊断率为12.5%,而我国结直肠癌早期诊断率<10%。北京军区总医院2013年至2015年结直肠癌的总体检出率为3.5%,早期结直肠癌的检出率为0.67%[16]。而我院2015年至2017年的结直肠癌平均检出率为9.20%,3年平均早期诊断率为11.17%,且早期诊断率有逐年升高趋势。考虑有以下可能原因:一是本研究的早期结直肠癌纳入标准参考日本的病理诊断标准,将高级别上皮内瘤变纳入“非浸润性黏膜内癌”的范畴,一定程度上增加了早期结直肠癌的数量;二是由于近年来我院内镜中心对于消化道早癌内镜检出工作的重视程度有所增加,医师对早癌的识别能力也有所提高。但与日本及西方国家相比,我国消化道早癌的诊断率整体仍偏低。
本研究发现早期结直肠癌的发病部位与浸润深度之间无相关性,但肿瘤在乙状结肠和直肠最多见,占比达75.19%,这与我国结直肠癌好发于左半结肠,尤其是直肠和乙状结肠的结果是一致的。既往研究报道,肿瘤直径<1.0 cm时黏膜下层浸润的概率不足1%[17]。也有报道显示早期结直肠癌的肿瘤直径与浸润深度之间差异无统计学意义[16]。本研究结果显示,病灶浸润深度与肿瘤直径之间差异无统计学意义,分化程度与早期结直肠癌的浸润深度显著相关,并且为肿瘤黏膜下层浸润的独立危险因素。既往报道也显示结直肠癌的浸润深度与分化程度显著相关[18],即分化程度越低的早期结直肠癌越容易发生黏膜下层的浸润。本组12例神经内分泌肿瘤中有9例为黏膜下癌,多因素分析显示神经内分泌肿瘤相比腺癌更易侵及黏膜下层,是黏膜下层浸润的独立危险因素。但由于神经内分泌肿瘤临床较少见,因此纳入本研究的病例较少,分析结果可能存在偏倚。
全身炎症反应在包括结直肠癌在内的许多肿瘤发生发展过程中发挥重要作用[19-20]。Jia等[21]的研究发现,NLR和PLR在肿瘤的早期阶段升高,提示NLR和PLR可以作为结直肠癌患者的早期诊断指标。Haram等[22]报道中提出,高NLR的结直肠癌患者的预后更差;Kubo等[23]确定了术前NLR的临界值为2.1,并得出术前NLR≥2.1是结直肠癌患者癌症特异性存活的预后指标。本研究结果也发现,NLR与早期结直肠癌的浸润深度显著相关,但并非黏膜下层浸润的独立危险因素。有研究显示,CA724、CEA对结直肠癌的早期诊断及预后检测均有重要的临床应用价值,术前CEA是结直肠癌浸润深度的独立危险因素[18,24]。Sturgeon等[25]的研究提示,CEA、CA199等的灵敏度和特异度均较低,因此临床多用于结直肠癌的预后监测。本研究中CEA、CA199和CA724与早期结直肠癌的浸润深度无相关性,提示三者对于早期结直肠癌浸润深度的应用价值有限。
综上所述,本院2015年至2017年早期结直肠癌的早期诊断率为11%左右,且逐年增高。男性发病率高于女性,50~70岁为发病高峰年龄段,好发部位为乙状结肠和直肠,以<2 cm病变较多见,内镜表现大部分为隆起型,黏膜内癌多于黏膜下癌。组织分型和分化程度为早期结直肠癌黏膜下层浸润的独立危险因素,二者联合时对于黏膜下层浸润的判断更为准确。对于术前活检提示为神经内分泌癌或分化程度较低的早期结直肠癌,容易侵及黏膜下层,应充分做好术前评估,谨慎行内镜下治疗。
