TTE、CT单用及联合诊断缩窄性心包炎的临床研究
2022-09-08胡爱华张留王锦江田秀云吕雷鸣
胡爱华 张留 王锦江 田秀云 吕雷鸣
缩窄性心包炎(constrictive pericarditis,CP)是由感染性致病菌或非感染性创伤、免疫缺陷、风湿、纵隔放疗、心肌梗死、肾脏衰竭等引发心包慢性炎症,导致心包增厚、粘连、粗糙甚至钙化,心包腔闭塞,心脏充盈减少,心功能减退的循环障碍疾病[1]。我国以结核性最典型,继发于急性心包炎,早期行心包切除术可避免心肌萎缩、严重肝功能受损等情况[2]。心包炎初期发病缓慢,呈隐匿性进展,临床症状多样,并非CP特异性症状,容易导致漏诊或误诊,使患者错失最佳治疗时机[3]。文献[4]报道,CP漏诊率为27%~49%,且自然预后效果不佳。影像学检查是CP的主要诊断方法,提高诊断效率有助于CP确诊和治疗[5]。本研究收集近3年时间蕲春县人民医院收治的缩窄性心包炎患者影像资料,回顾性分析经胸超声心动图(transthoracic echocardiography,TTE)和电子计算机断层扫描(computed tomography,CT)单独及联合诊断对CP诊断价值的影响。
1 资料与方法
1.1 一般资料
回顾性选取2016年1月-2019年1月本院胸外科收治的80例缩窄性心包炎患者为研究对象。纳入标准:(1)临床症状包括发作性胸痛、腹胀、下肢水肿、端坐呼吸或呼吸困难、胸腔积液、食欲不振等;(2)临床体征包括血压低,静脉压高,心脏收缩期心尖回缩,舒张早期心尖搏动,左右心室舒张末压力差低于5 mmHg;(3)影像学TTE和CT检查诊断完整;(4)手术和病理确诊为缩窄性心包炎。排除标准:(1)病例资料不完整;(2)合并其他脏器严重功能障碍;(3)处于妊娠期及哺乳期妇女;(4)伴有其他心脏疾病。80例患者中,男49例,女31例,年龄23~60岁,平均(46.59±7.19)岁,其中,结核性30例,化脓性26例,心脏手术后5例,胸部创伤6例,肿瘤相关性8例,其他不明原因5例。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 TTE检查 使用西门子公司生产的ACUSON SC2000型彩色多普勒超声仪检测,4Z1c探头,检测频率1~5 MHz,取患者左侧卧位,行肢体连接心电图,心情平静呼吸均匀状况下经胸入心脏检测,包含房室腔内径大小、二尖瓣及三尖瓣口前向血流舒张情况、回声情况、左心室射血分数,重点检测心包厚度、心包腔内积液、心包是否钙化及程度等。
1.2.2 CT检查 采用西门子SOMATOM Spirit型双层螺旋CT进行检查,患者取仰卧位,头部先进入,扫描定位点于胸锁关节,扫描范围为胸锁关节上5 cm至肝脏上缘的心隔面,行常规薄层扫描,螺距3 mm,层厚3 mm,平扫难以诊断者,须再次增强扫描。
1.2.3 联合诊断 采用五级诊断法,分别请两名TTE和CT医师,不告知诊断结果,由他们分别分析TTE、CT影像图,讨论并做出五个结果:是、可能是、不清楚、可能不是、不是。同样在不知诊断结果情况下,由他们联合TTE和CT影像图诊断,讨论并做出阳性及阴性诊断。
1.3 观察指标及评价标准
(1)比较TTE、CT检查的影像学特征表现。(2)比较TTE、CT对CP的诊断阳性率。TTE诊断CP标准:左右心房内径增大,左右心室内径缩小;M型超声心动图发现室间隔运动减弱,呈弹跳征;可见心包膜单或双层增厚,具有强回声征;腔静脉内径增大,肝肿大或淤血、心包有积液等;二尖瓣舒张早期E峰吸气和呼气差值大于25%,三尖瓣E峰呼气和吸气差值大于40%;符合以上3项及以上,方可诊断为CP。CT诊断CP标准:心包钙化,心包增厚大于4 mm,伴明显心包积液;左右心房变大,左右心室缩小,室壁回声强;上、下腔静脉变大;肺淤血;肺静脉干扩张等,符合以上2项及以上,方可诊断为CP。阳性率=影像诊断出的阳性例数/手术病理确诊的总阳性例数×100%。
1.4 统计学处理
所得数据均采用SPSS 20.0统计软件进行数据统计分析,计数资料以率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 TTE检查不同影像学特征占比
80例患者经TTE检查,影像学特征所占比率最高的是心室舒张功能异常,为71.25%,其次是心房内径增大,为61.25%,下腔静脉内径增大所占比率55.00%,心包增厚和胸腔积液的所占比率最低,分别为12.50%和17.50%,见表1。
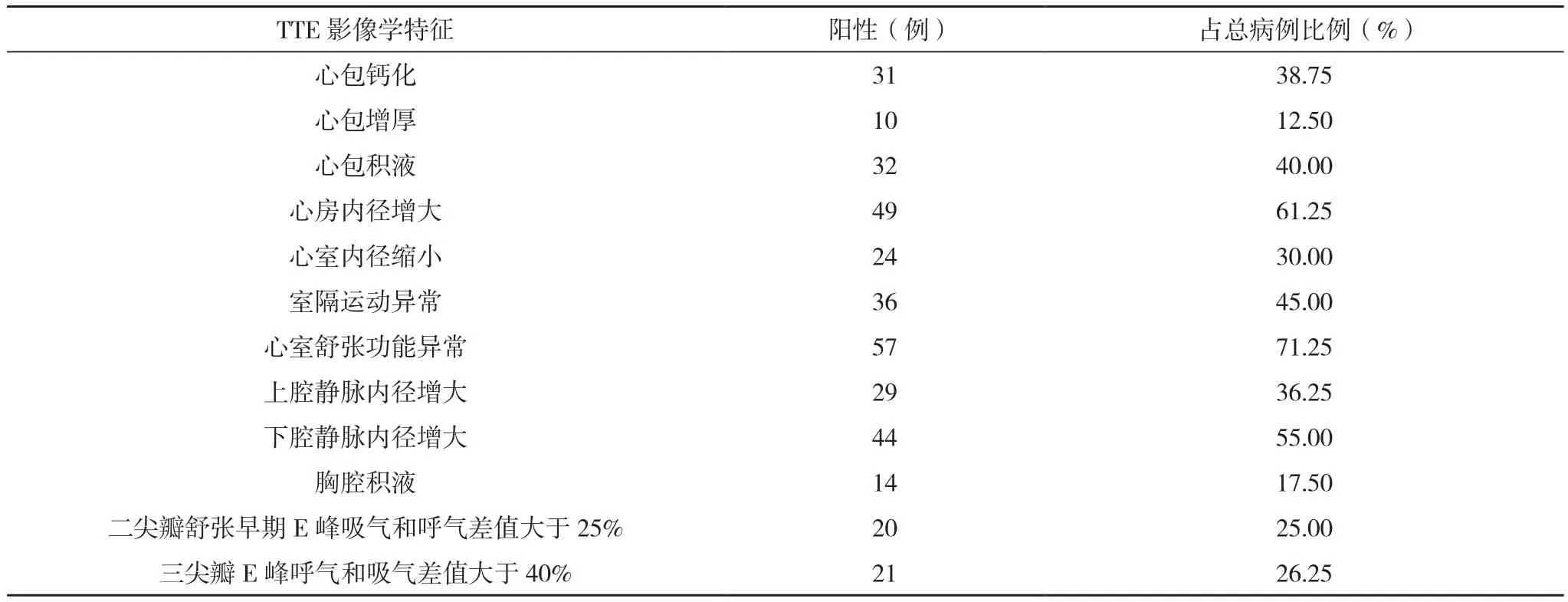
表1 80例TTE检查不同影像学特征占比
2.2 CT检查不同影像学特征占比
80例患者中经CT检查,平扫36例,增强扫描44例,影像学特征所占比率最高是心包增厚,为75.00%,其次是心包钙化,为60.00%,心室内径缩小和下腔静脉内径增大所占比率相对较低,分别为25.00%和26.25%,见表2;其心包钙化特征图像见图1。
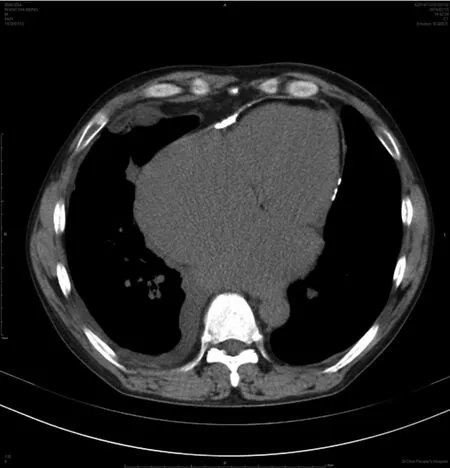
图1 CT显示心包膜弧形钙化
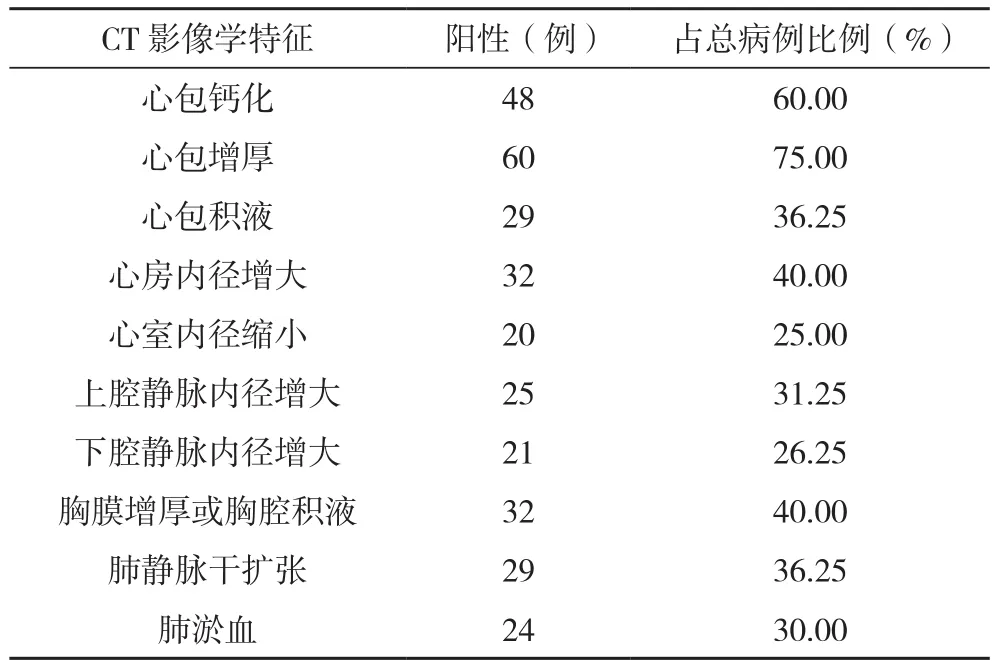
表2 80例CT检查不同影像学特征占比
2.3 TTE、CT单独及联合诊断阳性率比较
TTE联合CT诊断阳性率最高,为93.75%,其次是CT,为82.50%,TTE为78.75%,三种诊断方式相比较,差异有统计学意义(P<0.05),见表3。
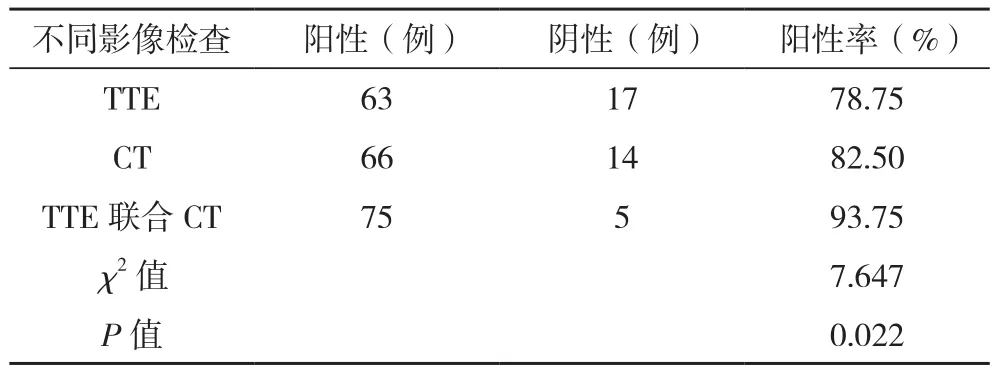
表3 TTE、CT单独及联合诊断阳性率比较
3 讨论
缩窄性心包炎是因相关原因引发心包慢性炎症,长期不愈或心包积液吸收不彻底,纤维素性渗出物沉积,使心包机化增厚、粘连,挛缩钙化包围心脏,限制心脏活动,舒张期充盈受限,引起腔静脉压力升高,心排出量降低等一系列体循环和肺循环回流异常,严重者会引发冠状动脉疾病、心源性肝硬化等,预后效果非常差[6]。文献[7]报道,结核性心包炎已经不是发达国家的主要致病原因,与肿瘤相关的放化疗,心脏直视手术引发的心包炎发生率越来越高。因为临床指征的非特异性,漏诊或误诊极易延误患者的病情治疗,引发严重并发症,心脏直视手术和病理判断创伤大,时间久,不利于及早诊治[8-9]。
影像学检查依然是缩窄性心包炎的首选诊断方法,其无创伤性、方便快速,患者依从性好,提高影像学的诊断效率有利于患者病情的控制和预后[10]。缩窄性心包炎多起因于急性心包炎1年后,发病隐匿缓慢不易察觉,病理特征呈多样性,病因难以确定,发病早期确诊率不高,被误诊为肝腹水、心肌病、冠心病的情况较为多见[11-12]。文献[13]报道,影像学检查对缩窄性心包炎的诊断须区别心包粘连和心包少量积液,心包粘连的脏壁、层粘连增厚,少数会发生钙化,但无上下腔静脉扩张,无心脏舒张充盈异常等缩窄性心包炎的影像表现;心包少量积液无心包增厚,TTE影像为水样低或轻度回声,厚度会随着体位改变而改变,CT值平扫或增强扫描均较低[14]。目前缩窄性心包炎主要治疗方法为心包剥离术,早期手术成功及预后率达90%以上,手术过迟患者心肌纤维变性或萎缩,术后改善状况不佳,病情严重者变性的心肌术后不能适应增多的血流,可能引发心力衰竭,同时手术危险性更高[15]。临床一旦确诊,应于急性炎症消除后,及早实施心包剥离术。文献[16]报道,TTE显示心包增厚或钙化是缩窄性心包炎的主要证据,当无心包积液时,因探头近分辨率原因,心包厚度和是否钙化难以测定,是漏诊原因之一;室间隔“抖动征”和左室后壁运动受体位及切面的影响,心室壁运动难以显示于常规切面,需检查者主观和经验判断;双房增大和双室减少使左房和左室的后壁夹角改变,夹角小于150°提示缩窄性心包炎的发生。研究认为,影像学方法的联合使用不但为缩窄性心包炎诊治提供数据参考,还可协助心包剥离术制定手术计划,TTE对肺动脉压和心功能的测定,可评估术后恢复情况,CT可评估经心脏直视术患者术后胸骨与纵隔是否有粘连,心包纤维程度和位置,是否会引发大出血等[17]。研究认为,CT是诊断缩窄性心包炎的主要方法,辅助X线、MRI或B超检测,诊断率显著提高[18]。本研究显示,CT诊断阳性率82.50%,高于TTE的78.75%,两者联合诊断阳性率为93.75%,明显高于两者单独使用,与文献报道一致,提示TTE和CT联合诊断具有更大临床价值。也有研究者将MRI用于缩窄性心包炎的诊断,但对心包钙化诊断的准确率较低,心包增厚大于4 mm方可检测出,早期和轻度增厚的缩窄性心包炎易被漏诊误诊[19]。
综上所述,TTE和CT两者各有优劣势,互为补充,联合诊断缩窄性心包炎的阳性率最高,可减少误诊或漏诊率,正确的诊断并及时手术,对缩窄性心包炎患者具有重要意义。
