彩超对急性心肌梗死患者亚急性左室游离壁破裂的诊断及预后评估价值分析
2022-09-08杨杨
杨杨
(河南科技大学第一附属医院 心内科,河南 洛阳 471000)
急性心肌梗死(AMI)是一种临床常见的心血管疾病,该病具有较高的发病率和病死率,患者会因冠状动脉发生急性、持续性缺血缺氧症状而引起心肌坏死。发病时多表现为胸骨后剧烈疼痛症状,伴有明显心肌酶水平升高现象,容易诱发左心室游离壁破裂(LVWR)、心源性休克和心力衰竭等并发症,其中左心室游离壁破裂是急性心肌梗死相对少见但严重的并发症之一,发生率约为1.7%~4.8%。另有统计显示10%~25%的急性心肌梗死尸检中发现了左心室游离壁破裂的现象,同时其也是导致冠心病死亡的第二大要因。临床根据左心室游离壁破裂的病程分为急性和亚急性,相比急性者,亚急性左心室游离壁破裂的起病隐匿,缺乏特异性症状,少数仅可存活数周,危及患者生命安全,因此对于急性心肌梗死患者亚急性左室游离壁破裂及时给予准确的诊断和治疗对改善其预后有重要意义。目前心脏超声造影虽是诊断亚急性左室游离壁破裂的最佳影像学方法,但容易受患者病情危重的影响,无法实施,故对常规超声所见需给予足够重视。现本研究通过选取河南科技大学第一附属医院收治的62例急性心肌梗死患者展开研究,分析彩超对急性心肌梗死患者亚急性左室游离壁破裂的诊断及预后评估价值,报道如下。
1 资料与方法
1.1 一般资料
对本院2017年1月至2021年12月收治的62例急性心肌梗死患者展开研究。62例患者中男41例,女21例;年龄42~75岁,平均(62.15±10.64)岁;发病至就诊时间0.5~4 h、平均(2.55±0.64) h;疾病类型:急性前壁(包括前壁、前间壁、广泛前璧及前壁合并下壁)心肌梗死33例,急性非前壁(包括高侧壁、下璧、下壁合并右心室或后壁)心肌梗死16例,急性非ST段抬高型心肌梗死13例;治疗方式:急诊经皮冠状动脉介入治疗的共35例,急诊溶栓治疗的27例。所有患者均接受彩超检查,本项研究的开展已获得本院伦理委员会的批准。
纳入标准:(1)患符合《急性心肌梗死诊断和治疗指南》诊断标准,患病者多伴有持久且剧烈的胸骨后疼痛症状,明确诊断为急性心肌梗死;(2)对本研究知情同意;(3)对相关检查无禁忌症。
排除标准:(1)伴有严重的肝脏、肾脏病变;(2)合并感染性疾病、自身免疫性疾病;(3)恶性肿瘤患者。
1.2 诊断标准
急性心肌梗死诊断标准:(1)出现典型的胸痛,起病急骤,疼痛持续时间长,位于胸骨后或心前区,可向左颈、左臂放射,疼痛呈压榨性,常伴有濒死感。(2)典型的心电图演变过程;(3)血清酶学改变,肌酸激酶,肌酸激酶同工酶,肌钙蛋白,以上几条符合两条可确诊。
亚急性左室游离壁破裂诊断标准:(1)出现血压下降、上腹部不适、胸闷或气短等任一症状;(2)超声显示心包积液;(3)心包穿刺抽出液为血性。
1.3 方法
1.3.1 资料收集
记录患者一般资料,包括性别、年龄、体质量指数(BMI)、入院时血压、既往史(高血压史、糖尿病史、吸烟史、饮酒史、早发冠心病家族史)。
1.3.2 彩超检查
设备为荷兰飞利浦公司产iE33彩超诊断仪。检查选择探头频率在7~12 MHz为宜,随后医护人员协助患者取左侧卧位,在保持平稳呼吸的基础上将探头置于患者胸腔前,紧贴皮肤进行扫查,重点扫查其左心室长轴、短轴、两腔、三腔心及心尖四腔,并观察非标准切面,注意患者心腔大小、心包结构、心室壁运动、心脏功能及瓣膜结构功能等,对有明确阶段性运动异常者观察有无心包积液,详细记录心肌回声中断数目、部位、心包积液的量及回声等,心包积液出现时间(超声发现心包积液距胸痛发作的时间)、心包积液量(测量心包腔不同部位的最宽处)以及有无回声。此外,医护人员需对患者治疗措施、预后进行随访。结束检查后,由两名具备丰富经验的超声科医师经双盲法独立进行阅片,对图像最终判读结果进行记录,当出现意见上的分歧时,需要协商讨论后得出最终的诊断意见。
1.4 统计学方法
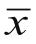
2 结 果
2.1 两组一般资料比较
急性心肌梗死(AMI)伴亚急性左室游离壁破裂(LVWR)一般资料中收缩压高于不伴亚急性LVWR患者,差异有统计学意义(<0.05),其余指标差异均无统计学意义(>0.05)。见表1。
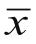
表1 两组一般资料比较[n(%),± s ]
2.2 两组超声检查特征比较
AMI伴亚急性LVWR患者的心包积液出现时间短于AMI不伴亚急性LVWR,心包积液量高于AMI不伴亚急性LVWR患者,出现回声的人数占比高于AMI不伴亚急性LVWR,差异有统计学意义(<0.05)。见表2。
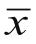
表2 两组超声检查特征比较[± s ,n(%)]
2.3 两组心包积液有无回声患者的预后情况比较
随访3~6个月,AMI伴亚急性LVWR心包积液有回声与无回声患者的死亡率相比差异均无统计学意义(>0.05),但至1年时,AMI伴亚急性LVWR心包积液有回声患者的死亡率高于无回声者,差异有统计学意义(<0.05)。见表3。
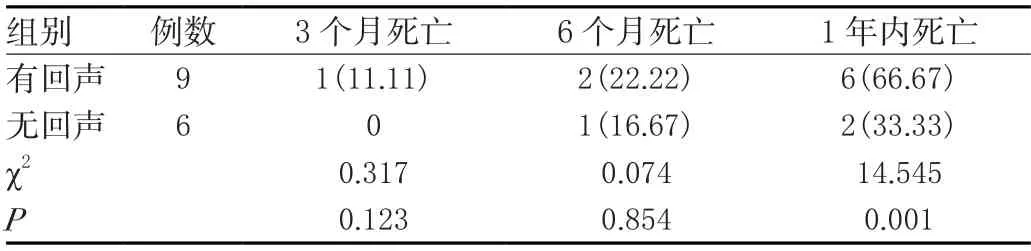
表3 两组心包积液有无回声患者的预后情况比较[n(%)]
3 讨 论
急性心肌梗死是心血管内科最常见的危重症,该病具有疾病急骤、病情凶险且进展较快的特点,且临床发病率、致残率和病死率均处于较高的水平。有研究统计,急性心肌梗死幸存者1年内的病死率大约在5%~15%,而在病死的患者中近50%在死亡前无任何征兆。左心室游离壁破裂作为急性心肌梗死危重并发症之一,可分为急性与亚急性,急性是指心脏破裂口较大,心室腔与心包腔直接相连,进展快,症状具有一定特异性,往往在确诊前即可死亡;而亚急性则表示心脏破裂的裂口较小,尚未完全突破心肌全层或心外膜,出现局部血肿或渗血,导致心包压塞,临床症状缺乏特异性,部分患者可存活至数年或数周。
目前有关心脏破裂的好发人群已经明确,主要在急性心肌梗死冠状动脉血管急性闭塞患者中,这类患者侧支循环缺乏,无缺血预适应的心肌心包,短期内血运无法重建,心肌梗死区域内细胞坏死、脆性增加,并且伴随血液压力的增加,心室腔扩张,并使其牵拉变薄,而未梗死区域与梗死区域的细胞收缩力形成剪切作用,最终导致心脏破裂,故心脏破裂的好发部位多集中在正常心肌与坏死心肌的交界处。钱赓在研究中表示,女性高龄、就诊时间延迟、就诊时的高血压及就诊时血肌酐升高是心肌梗死后左心室游离壁破裂的独立危险因素。陈治奎亦在研究中通过回顾性分析21例急性心肌梗死并发心脏游离壁破裂患者的临床资料,发现年龄、收缩压、血红细胞压积可能是诱发急性心肌梗死并发心脏游离壁破裂的独立预测因素。而本研究结果显示:AMI伴亚急性LVWR患者的收缩压明显高于AMI不伴亚急性LVWR患者,这与上述学者的研究成果相符,其原因主要与正常心肌与梗死区域形成剪切力增加有关。
尽管研究人员明确了影响AMI伴亚急性LVWR患者的相关危险因素后,开展急诊冠状动脉介入治疗,使患者左心室游离壁破裂的发病率有所下降,但该病病情凶险,致死率高,仍然是临床值得关注的话题之一,选择一种有效的检查方式对于疾病的准确诊断和治疗对挽救患者生命有重大意义。目前,冠状动脉超声造影检查一直被视为急性心肌梗死诊断的金标准,但该方式对技术水平和设备要求较高,且具有较多的禁忌症,所以临床应用范围有限。相比之下,超声作为临床常见且十分成熟的影像学检查技术,针对血管情况具备良好的显影效果,且该技术经济性好,因此患者易于接受,彩超检查中探头的分辨率较高,能提供出细小的血流信号和血流方向以及病变位置血供丰富程度等,本研究通过对62例急性心肌梗死患者进行彩超检查,结果显示:相比单纯AMI患者,AMI伴亚急性LVWR患者的心包积液出现时间明显更短,心包积液量更高,二者相比差异有统计学意义(<0.05),并且有73.33%的患者心包积液出现回声,这与曲红培报道的73.03%患者心包积液表现为有回声相符。由心包炎所导致的炎症反应具有一定自限性,通过超声可闻及心包摩擦音的急性心肌梗死早期心包炎患者多,仅有少量患者无回声心包积液甚至无明显心包积液,渗出液主要包括大量纤维素和纤维蛋白,其回声特点与纤维素比例相关,而所致心包积液主要成分为血细胞,血性心包积液的回声特点与破口大小、出血速度及出血时间密切相关。为进一步了解预后,研究随访发现,3~6个月时AMI伴亚急性LVWR心包积液有回声与无回声患者的死亡率相比差异均无统计学意义(>0.05),但至1年时,AMI伴亚急性LVWR心包积液有回声患者的死亡率高于无回声者,差异有统计学意义(<0.05)。而在曲红培的另一项研究中发现,心包积液有回声与无回声患者的死亡率相比差异无统计学意义,该结果与本文结果产生差异,由此提示,心包积液有无回声虽是鉴别患者预后的重要依据,但无回声的心包积液也可能发生,一旦出现心包积液则应警惕有无心肌破裂的发生。
综上所述,由于急性心肌梗死后并发亚急性左心室游离壁破裂相对罕见,该病的最佳诊断仍在探索之中,而彩超技术在观察急性心肌梗死后并发亚急性左心室游离壁破裂中具有重要作用,尤其是通过观察心包积液及有无心肌回声能为疾病诊断及预后评估提供重要线索。但本次研究中依旧有一定的不足之处,如选取的样本数不多,且病例均是来源于一家医院,还需未来增加疾病类型,开展大样本、多中心研究,深入分析彩超的优点和缺陷,为临床诊疗工作开展提供依据。
