经口腔前庭入路腔镜甲状旁腺手术治疗继发性甲旁亢的临床探索
2022-07-27周建平廖子聪汤治平
徐 飞,周建平,廖子聪,汤治平
(南方医科大学附属中山市博爱医院普通外科,广东 中山,528400)
继发性甲状旁腺功能亢进(secondary hyperparathyroidism,SHPT)是肾功能衰竭患者常见的并发症之一,肌肉骨骼系统的并发症严重影响肾功能衰竭患者的生活质量,增加心脑血管不良事件的发生,严重时可危及生命[1-2],内科治疗无效时外科手术是顽固性与进展性SHPT的最终解决方案[3-4]。甲状旁腺全切除术+甲状旁腺自体移植术(total parathyroidectomy with autotransplantation,TPTX+AT)是治疗SHPT的主流术式[5-6],随着腔镜技术与设备的发展及微创优势的显现,腔镜在TPTX+AT中的应用越来越多,并迅速发展出多种手术径路。随着经自然腔道内镜手术理念逐渐被接受[7-10],经口腔前庭入路腔镜甲状腺手术获得开展。自2020年3月我科为7例SHPT患者经口腔前庭入路行腔镜TPTX+AT。本文旨在探讨该手术入路的临床应用效果,总结并分享临床经验。
1 资料与方法
1.1 临床资料 选取2020年3月至2021年3月经口腔前庭入路行腔镜TPTX+AT的7例患者,其中男4例,女3例;36~56岁,平均(46.6±6.3)岁;7例患者均行血液透析;透析时间6~11年,平均(7.3±1.4)年;慢性肾衰竭病因中高血压1例,慢性肾小球肾炎3例,不明病因3例;临床症状中均出现下肢骨痛及皮肤瘙痒伴肤色灰暗;术前血清甲状旁腺激素(parathyroid hormone,PTH)均持续升高,术前PTH 1 527.2~3 005.6 pg/mL,平均(2 138.9±528.1)pg/mL;术前钙均不同程度升高,术前钙2.4~3.0 mmol/L,平均(2.6±0.2)mmol/L,术前X线检查均见长骨骨质疏松改变,B超及颈部CT检查均示甲状旁腺增大。
1.2 术前准备 术前1 d无肝素透析,术前1 d及术日晨聚维酮碘含漱液漱口,术中预防性使用二代头孢抗生素,术前请肾内科、麻醉科、血透室协调制定围手术期诊疗计划。
1.3 手术方法 手术均由汤治平教授团队完成,患者取仰卧位,肩背部垫高,颈部稍后仰,充分消毒颜面部及口腔。于中切牙中间,距口腔前庭牙龈根部0.5 cm处做10 mm切口,逐渐向下分离至下颌骨骨膜,向前切开颏隆突结缔组织,分离棒贴紧皮肤分离颌下及颈前皮瓣,建立初始空间,10 mm Trocar贴下颌骨骨膜向颈前正中颈阔肌平面穿刺至甲状软骨水平,置入腔镜,充入CO2,压力维持在3 mmHg。于双侧下颌第一前磨牙,顺口腔前庭龈颊沟贴下颌骨骨膜穿刺5 mm Trocar,向颈前正中线皮下穿刺(图1),进入操作空间,电钩、超声刀游离甲状软骨平面以下的皮下空间,直至胸骨(图2),两侧至胸锁乳突肌外侧缘,保护颈前静脉,纵向切开颈白线,置入甲状腺拉钩向两侧牵开颈前肌群(图3)。分离甲状腺外侧被膜,解除软固定,将甲状腺向上向对侧翻起(图4),必要时离断对显露甲状腺有牵拉作用的血管,充分暴露甲状腺底面,结合CT及甲状旁腺解剖位置,寻找(图5、图6)并切除所有的甲状旁腺。切除标本后取部分留取送术中冰冻证实为甲状旁腺组织,剩余腺体置于生理盐水备移植用。切除全部甲状旁腺腺体30 min后每隔15 min抽血快速检验术中PTH水平。等待结果期间,缝合颈白线,腺窝留置引流管,自胸壁戳孔引出。选择未行动静脉瘘手术的前臂桡侧切开皮肤皮下长约4 cm,皮下移植1 mm×1 mm×1 mm大的甲状旁腺组织10~15块,共约30 mg,不可吸收缝线标记移植部位,严密止血后缝合皮下组织及皮肤,待术中PTH值<100 pg/mL后提示手术有效,不做近一步旁腺探查,缝合口腔前庭黏膜切口(图7),完成手术。
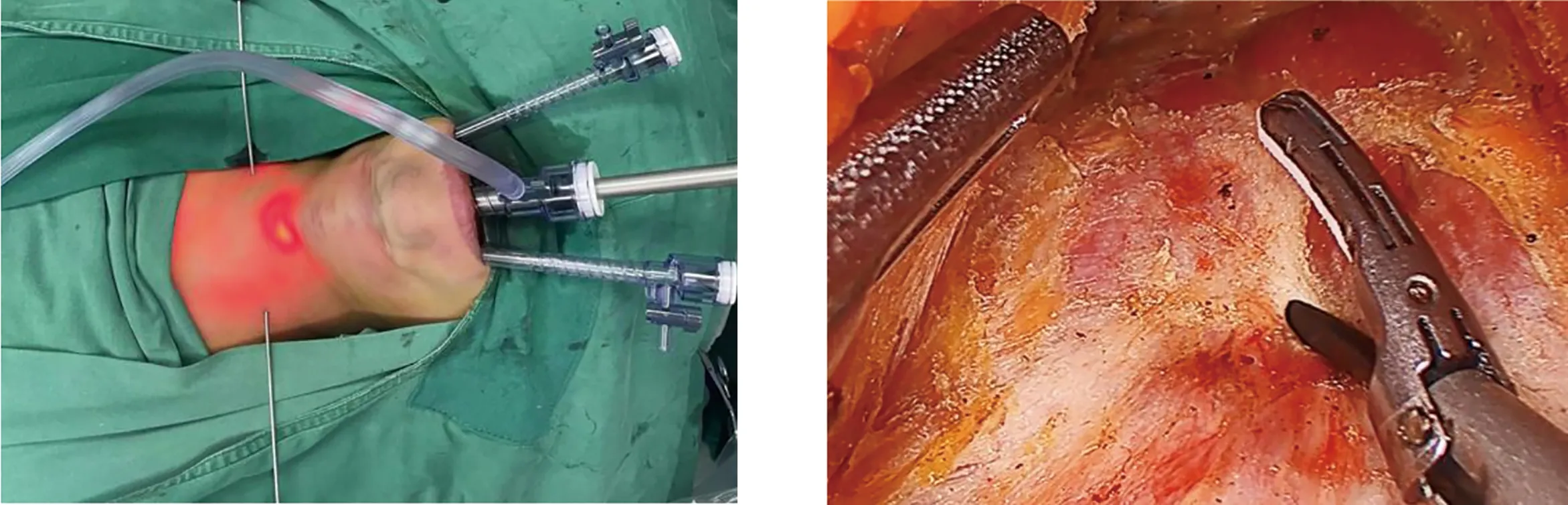
图1 Trocar位置 图2 分离颈部皮下疏松结缔组织,创建空间
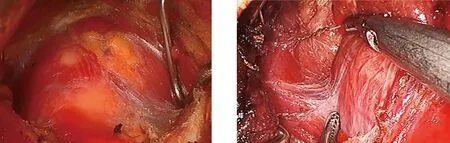
图3 切开颈白线向两侧牵开颈前肌群 图4 将甲状腺向上向对侧翻起
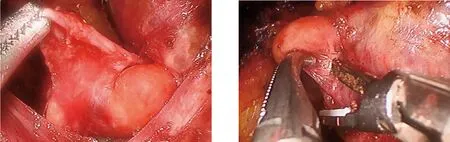
图5 暴露左侧上极甲状旁腺 图6 暴露左侧下极甲状旁腺

图7 缝合前庭切口
1.4 术后处理 (1)术后密切关注患者生命体征及吞咽、声嘶情况,预防误吸与呛咳;密切监测颈部引流量及颜色;患者清醒后取半卧位;(2)复查PTH及血钙,早期积极补钙,予以口服碳酸钙D3片、骨化三醇、静脉/泵入补钙,早期4~9 g/d;(3)术后1~2 d后继续维持性血透,病情稳定后转肾内科,术后1周内行无肝素血透。
1.5 观察指标 (1)观察记录患者术中出血量、手术时间、术中甲状旁腺数量、术后并发症例数。(2)分别于术前及术后1周、1个月、3个月检测患者PTH水平及血钙水平。(3)术后随访3~12个月,记录患者临床症状是否缓解,如骨关节疼痛、皮肤瘙痒等。

2 结 果
2.1 手术情况 7例手术均顺利完成,无中转开放手术;1例因左上极甲状旁腺无法暴露,联合胸乳入路完成手术。术中出血量25~40 mL,平均(30.7±5.3)mL;手术时间160~205 min,平均(180.7±14.6)min。7例患者术中共探查甲状旁腺27枚,1例患者3枚,余者均4枚(其中1例患者于胸骨后发现1枚),甲状旁腺均增生呈淡黄褐色。
2.2 PTH与血清钙水平 单因素重复测量方差分析结果显示,手术前后患者PTH、血清钙水平差异均有统计学意义(P<0.001),术后PTH、血清钙水平均低于术前。见表1。

表1 手术前后患者PTH水平、血清钙的比较
2.3 术后症状缓解、并发症及复发情况 术后1周患者骨痛、瘙痒症状明显缓解,无一例发生术后出血、声音嘶哑、呛咳、创面感染等并发症。1例患者于术后4个月复查PTH,为287.2 pg/mL,无其他不适症状,予以继续随访。
3 讨 论
SHPT的治疗方式不断发展,随着基础与临床医学的进步,国家医保对慢性肾脏病门诊血液透析医疗的保障,患者长期生存与生活质量均得到极大提升,其多元化诉求及美容需求也日益强烈,目前对甲状旁腺疾病的手术治疗也正朝着微创、美容的方向发展。Gagner[11]于1996年成功开展了腔镜甲状旁腺切除术,国内外学者认为,腔镜TPTX+AT是治疗SHPT的有效方案,并发展出多种腔镜甲状旁腺切除术的手术入路[12-15]。我科总结经口腔前庭入路腔镜甲状腺手术经验,经医院伦理委员会批准将其应用于SHPT的治疗中,筛选出7例全身情况较好、经济条件良好及美容意愿强烈的患者行经口腔前庭入路TPTX+AT,优点包括[16-17]:(1)充分利用自然腔道内镜手术的理念与优势,完全避免了体表手术瘢痕。(2)避免了经胸乳入路时锁骨阻挡导致的操作不便及下极暴露困难,提供了更好的手术准确度。(3)具有很好的俯视视角,对胸骨后甲状旁腺组织的切除灵活简便,可处理异位的胸骨后甲状旁腺。(4)与其他径路相比,明显缩小了皮下剥离范围。 本研究结果显示,术后1周、1个月、3个月,患者的PTH、血清钙水平均低于术前(P<0.05),PTH半衰期较短,仅3~5 min[18],术中及术后PTH水平可反映手术是否成功[19],术中PTH值<100 pg/mL,多提示甲状旁腺组织已切除完毕,可作为终止探查的指标,本研究中1例患者术中仅探查出3枚甲状旁腺组织,术中PTH值86.3 pg/mL,停止探查。7例患者术后1周左右PTH降至最低后又平稳升高,患者临床症状均得到不同程度的缓解,手术效果良好,手术出血量25~40 mL,平均(30.7±5.3)mL;7例患者无一例出现术后出血、声音嘶哑、呛咳、创面感染等并发症,手术安全、可行。
术中彻底切除甲状旁腺组织是手术难点,术前CT及B超检查对定位甲状旁腺具有重要的指导作用[20-21],既能显示甲状旁腺位置、大小及与周围的解剖关系,又能发现胸骨后、气管食管沟、腺体内嵌入等异位甲状旁腺。术中根据术前定位信息、甲状旁腺的常见解剖部位、外观、质地等综合找寻判断甲状旁腺,SHPT患者的甲状旁腺有完整光滑包膜,包膜表面见较多细小血管,颜色多为棕黄色,质地稍硬,术中需与淋巴结、脂肪粒及异位胸腺相区别[22],术中鉴别困难时可切除后行术中冰冻病理检查确认,“近红外光实时识别甲状旁腺腔镜系统”在今后腔镜术中甲状旁腺辨认中可能发挥较大作用。
术中显露甲状旁腺是手术关键,经口腔前庭入路提供了“从头侧向脚侧”的解剖入路[23],对下极甲状旁腺及胸骨后甲状旁腺的暴露具有优势,处理上极甲状旁腺时,需将甲状舌骨肌部分离断,将甲状腺上极暴露并松解,甲状腺向上向对侧翻起,术中需解剖甲状腺外侧被膜,将甲状腺向上向对侧翻起显露背面的甲状旁腺,经口腔前庭入路在暴露甲状腺时上极、中极血管多对解除固定有影响,术中需要游离甲状腺上极及中极血管,必要时需离断,解除软固定[24]。本研究中1例男性患者因脖子较短及喉结影响,左侧上极甲状旁腺无法暴露,术中联合胸乳径路暴露上旁腺并切除,因经口腔前庭入路已提前将颈前皮瓣分离,术中联合胸乳径路时,仅将3枚长Trocar自胸壁穿刺进入已分离好的颈部空间,操作简便,创伤较小。我科总结相关操作经验,如颈部不宜过度后仰、颏隆突部位皮瓣分离充分、双侧5 mm Trocar靠近唇侧穿刺且平面避免超过第二尖牙外侧、必要时下颌转动配合操作钳越过气管及喉结阻挡等均利于甲状旁腺的暴露及精细化操作[23]。
国内外研究对甲状旁腺自体移植的数量、部位尚无定论,综合文献报道,建议移植量为30~100 mg[22,25],移植部位有非瘘侧前臂皮下、非瘘侧前臂肌肉内、胸锁乳突肌、腹部皮下、胸骨柄前皮下、三角肌、斜方肌等,前臂肢体移植优点在于移植术后可通过对比检查患者双上臂静脉血清PTH监测移植物的存活及复发,移植物复发时可局麻下取出[26],因此目前倾向于移植到非瘘侧前臂皮下。目前移植方法分为颗粒包埋法与匀浆注射法,相关文献报道匀浆注射法尤其适于在完全腔镜下使用[22]。
经口腔前庭入路腔镜TPTX+AT治疗SHPT同其他腔镜入路一样,存在局限性,包括一类切口变为二类切口、术后并发感染、手术时间较长、费用较高、不适于全身情况较差的患者、要求术者具有熟练的腔镜基本功及丰富的经口甲状腺手术经验等;但由于其独特的优势[16-17],希望随着临床研究的不断开展,腔镜技术、腔镜器械及腔镜甲状旁腺显影技术的进一步推广,精准个体化治疗理念的进一步深入,口腔前庭入路腔镜TPTX+AT可更好地服务于临床。
综上所述,经口腔前庭入路腔镜TPTX+AT治疗SHPT,可有效缓解临床症状,降低PTH、钙水平,手术安全、可行,患者全身情况好,为具有强烈美容要求的患者提供了临床治疗选择。
