多层螺旋CT鉴别诊断胆囊神经内分泌癌与胆囊腺癌的应用价值
2022-07-18苏东颖樊树峰吴芳
苏东颖 樊树峰 吴芳
胆囊癌是胆道系统最常见的恶性肿瘤,约占消化系统恶性肿瘤的3%[1]。胆囊腺癌(gallbladder adenocarcinoma,GB-ADC)是胆囊癌中最常见的组织学亚型。胆囊神经内分泌癌(gallbladder neuroendocrine carcinoma,GB-NEC)是一种少见类型,仅占胃肠道肿瘤的0.2%,占胆囊癌的2%[2]。GB-NEC与GB-ADC的临床表现相似,鉴别相对困难。随着医学技术和检查手段的进步,GB-NEC的诊断率和认知逐渐提高,影像学检查成为鉴别诊断的重要手段,还可以帮助临床选择不同的治疗方案[3]。该研究通过回顾性分析两种不同类型胆囊癌的CT影像学表现,以提高临床医师对GBNEC与GB-ADC的鉴别诊断能力,现报道如下。
1 资料与方法
1.1 临床材料 回顾性分析2015年1月至2020年6月在浙江中医药大学附属第二医院经手术病理诊断的GB-NEC患者12例和GB-ADC47例,所有患者均在术前1个月内接受过多层螺旋CT增强检查。GB-NEC患者中,女8例,男4例,年龄(68±9)岁;GB-ADC患者中,女31例,男16例,年龄(66±9)岁。
1.2 检查方法 采用GE Highspeed 64排螺旋CT。电压120 kV,自动毫安秒,层厚5 mm,层间距 5 mm,重建层厚0.625 mm,腹部软组织的窗宽250,窗位50。增强扫描对比剂使用碘比醇,剂量1.5 mL/kg,注射流率为 3 mL/s,分别在扫描25 s、70 s、3 min时获取动脉期、门脉期、延迟期图像。采用GE AW4.6工作站对图像进行重建。
1.3 图像分析 由两名具有5年以上腹部诊断经验的影像医师对所有病例的CT图像进行分析,内容包括:(1)病灶部位:胆囊颈部、体部、底部、弥漫型;(2)病灶大小:轴位图像最大径;(3)形态[4]:厚壁型、肿块型、腔内型;(4)病灶边界;(5)黏膜线连续性;(6)强化方式;(7)病灶与肝脏分界。
1.4 统计学方法 采用SPSS 26.0统计软件。计量资料不符合正态分布以[M(P25,P75)] 表示,计数资料以[n(%)] 表示,采用U检验和Fisher确切概率法进行比较。以P<0.05为差异有统计学意义。
2 结果
GB-NEC与GB-ADC的CT征象比较,两者的肿瘤大小差异无明显统计学意义(P=0.115);GB-ADC多呈弥漫型(42.55%),GB-NEC多位于胆囊底部或呈弥漫型(33.33%),差异无统计学意义(P=0.868);增强扫描GB-ADC(78.72%)和GB-NEC(75%)均以明显强化为主,差异无统计学意义(P=0.716);GB-ADC(57.45%)及GB-NEC(83.33%)病灶多与肝脏分界清晰,差异无统计学意义(P=0.179)。
GB-ADC形态以厚壁型(44.68%)或腔内型(34.04%)为主,GB-NEC以肿块型(75%)为主,差异有统计学意义(P=0.001)。GB-NEC黏膜连续性完整(83.33%)明显多于GB-ADC(6.383%),差异有统计学意义(P<0.001)。GB-NEC增强扫描可见病灶边缘环形包膜样强化(83.33%),明显多于GB-ADC(0),差异有统计学意义(P<0.001)。GB-NEC肿瘤边界清晰(83.33%),明显高于GB-ADC(25.53%),差异有统计学意义(P=0.002)。见表1。
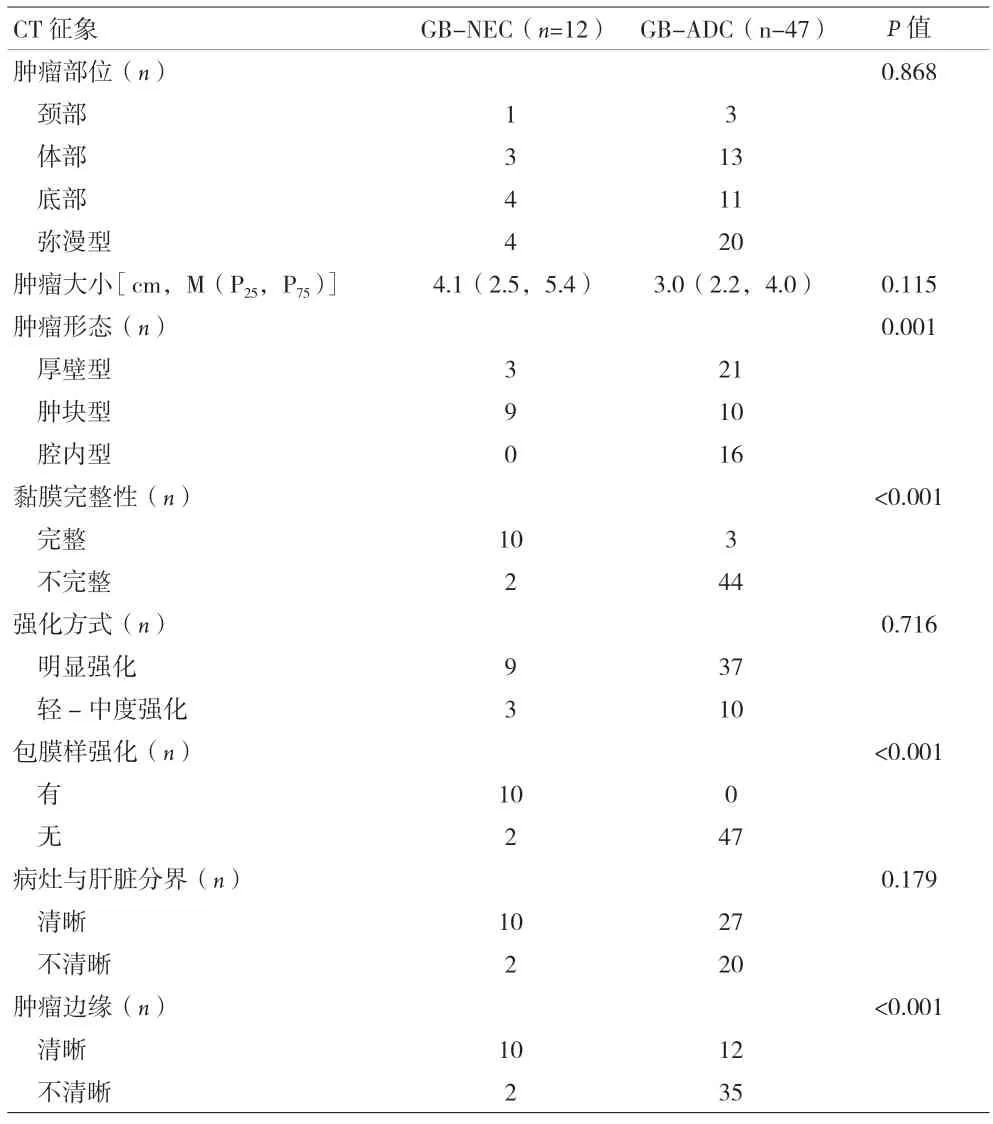
表1 GB-ADC与GB-NEC的多层螺旋CT征象比较
3 讨论
神经内分泌肿瘤(euroendocfine tumor,NET)是一种起源于全身神经内分泌细胞的肿瘤[5],占所有胆囊原发肿瘤的2.1%[6]。神经内分泌癌是低分化、高度恶性神经内分泌肿瘤,转移早、预后差[7]。GB-NEC预后明显低于腺癌[8],有研究提出术前化疗及生物疗法应用于GB-NEC可以延长患者的生存期[9]。GB-NEC表现为类癌综合征的患者较少[10],目前主要靠术后免疫组化病理诊断。因此,术前区分GB-NEC与GB-ADC具有重要临床意义。CT扫描可以清晰显示胆囊癌原发病灶及邻近器官的情况,增强扫描可以观察肿瘤的血供情况,目前广泛用于胆囊癌的术前检查。
该研究中,肿瘤的形态、边界、黏膜完整性及增强扫描肿瘤边缘包膜样强化是增强CT检查鉴别GBNEC与GB-ADC的特征性表现,差异有统计学意义(P<0.05)。GB-NEC大部分表现为黏膜线连续、边界清晰的病灶(见图1),这是由于GB-NEC起自于胆囊黏膜下层及固有层并通过肌层浸润,不会破坏胆囊黏膜上皮,因此边界清晰[11]。GB-ADC大部分表现为边界模糊的病灶且黏膜连续性中断(见图2),是因为GBADC起自胆囊上皮,容易侵犯破坏覆盖的黏膜,且GBADC容易穿透胆囊的肌层及浆膜层[12],导致病灶边界不清。在形态上,GB-NEC多表现为胆囊窝的软组织密度团块,而GB-ADC多表现为胆囊壁增厚或腔内结节状突起,与既往相关研究的结果一致[13]。一项类似的研究认为,形态不同也是导致肿瘤边界不同的原因,表现为厚壁型胆囊癌可能因为其浸润性导致肿瘤边界不清[14]。GB-NEC增强扫描后期病灶周围可见环形包膜样强化,这可能是由于神经内分泌肿瘤有富含细胞与纤维的包膜[15],笔者分析这也可能是GB-NEC边界清晰的原因。
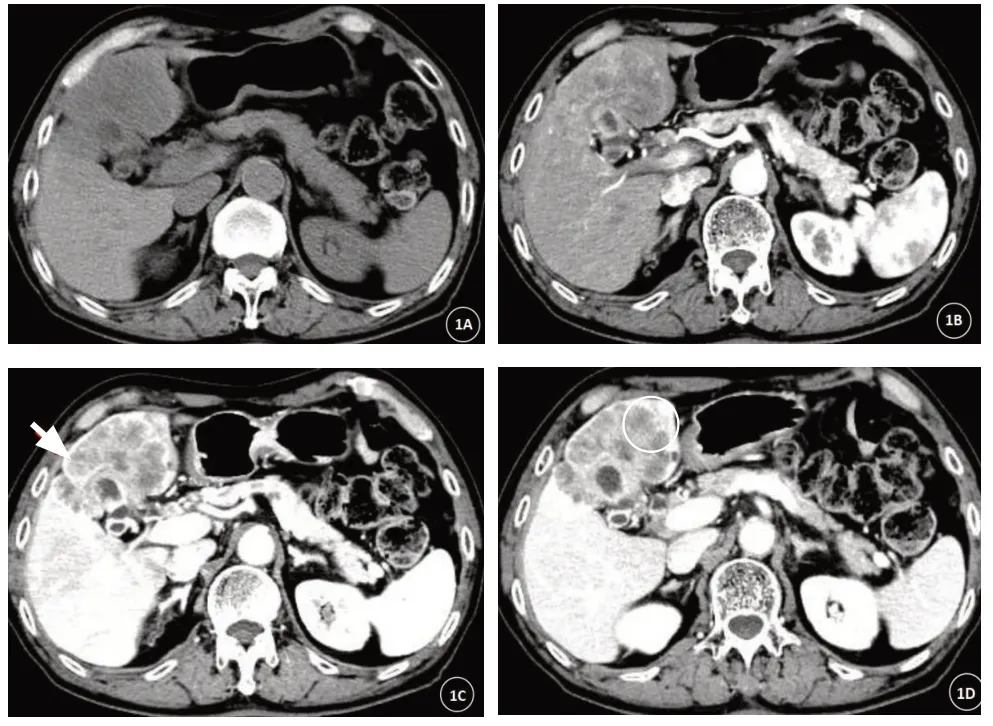
图1 患者,男,82岁,手术病理证实为胆囊神经内分泌癌。1A.平扫显示胆囊窝稍低密度团块影,边界尚清晰;1B-1D.增强扫描病灶呈不均匀明显强化,胆囊黏膜线连续,增强扫描门脉期及延迟期病灶边缘见环形包膜样明显强化(箭头处)
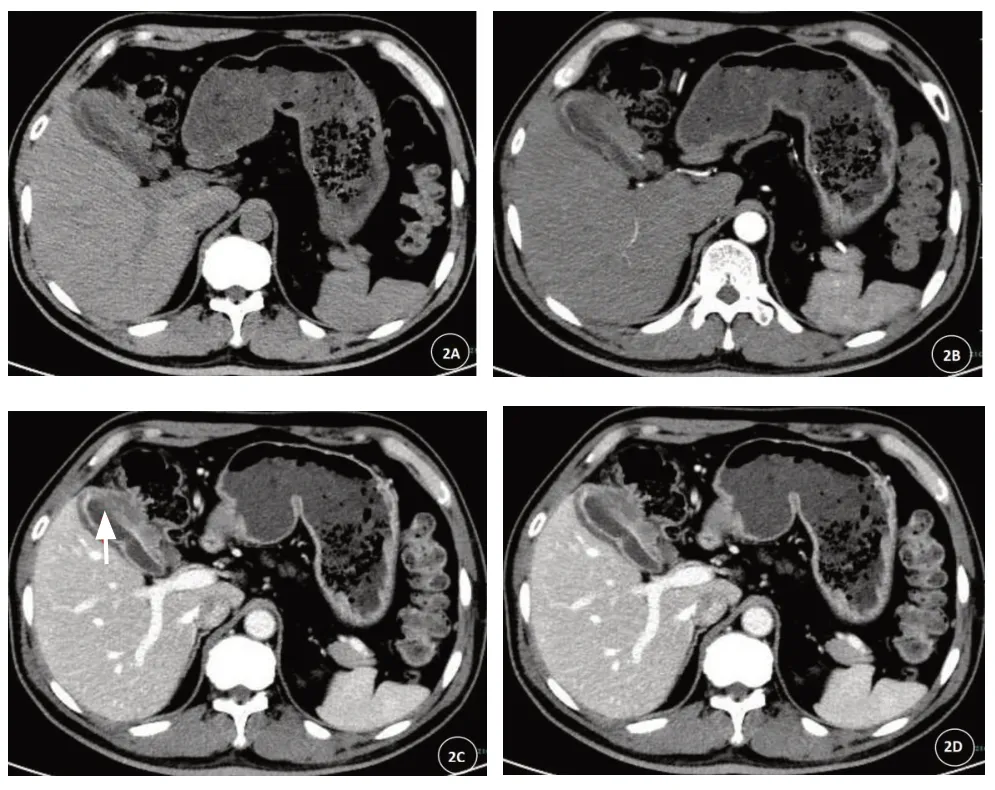
图2 患者,男,60岁,手术病理证实为胆囊腺癌。2A.平扫显示胆囊壁弥漫性增厚,边界不清;2B-2D.增强扫描病灶强化不均匀,可见明显强化的黏膜线连续性中断(箭头处),病灶与肝脏分界清晰
综上所述,GB-NEC的CT表现有一定的特征性,螺旋CT增强扫描对于鉴别诊断GB-NEC与GB-ADC有重要的参考意义。
