合并高血压对急性心肌梗死发病昼夜节律的影响
2022-07-13米合尔古丽吐尔逊太刘敏敏门丽影栾晓倩李南方严治涛
马 良,米合尔古丽·吐尔逊太,刘敏敏,梁 亚,门丽影,栾晓倩,李南方,严治涛
人体内的一系列生物细胞活动,都会表现出日常的昼夜节律波动,即生物钟[1]。在心血管系统中,昼夜节律既出现在正常的心脏功能中,又存在于心脏疾病中[2]。研究[3]表明,急性心肌梗死(acute myocardial infarction,AMI)的发病具有昼夜节律,其发病的高峰时间段为6:00—12:00。部分心血管疾病的危险因素会引起人体交感迷走神经的平衡改变,继而影响AMI的发病时间。研究[4-5]显示,糖尿病患者AMI发病昼夜节律消失,可能因为糖尿病患者自主神经功能失调导致正常的生物功能节律紊乱,进而影响心血管事件发生的节律。
作为心血管疾病高危因素之一的高血压,其对于血管壁有复杂的机械应激、神经激素激活及炎症作用,将加速动脉粥样硬化(atherosclerosis,AS)的进程,影响心脏血管的结构和功能。研究[6]报道,高血压患者心电图ST段改变的昼夜节律具有清晨及下午的高峰;另有研究[7]表明,患有高血压将会干扰AMI清晨发病高峰的出现。高血压对AMI发病昼夜节律的影响尚未得出一致的结论。基于以上,该研究拟探讨合并高血压对AMI发病昼夜节律的影响,以期能为预防心血管疾病或心血管事件的发生提供参考。
1 材料与方法
1.1 病例资料回顾性收集石河子大学医学院第一附属医院2017年1月—2020年1月期间行急诊经皮冠状动脉介入治疗术(percutaneous coronary intervention,PCI)的AMI患者1 006例。记录患者的一般临床资料,包括年龄、性别、身高、体质量、发病时间等;高血压、糖尿病、高脂血症等相关病史,吸烟、饮酒史等。
1.2 纳排标准所有患者均符合中华医学会心血管病学分会《急性ST段抬高型心肌梗死诊断和治疗指南》[8]和《非ST段抬高型急性冠状动脉综合征诊断和治疗指南》[9]中的诊断标准;高血压的诊断与分级依据《2018中国高血压防治指南》[10]。除外诊断不明确及临床资料不全的患者。
1.3 方法收集患者的人口统计学及临床病历资料。为除外混杂因素的影响,将合并高血压与未合并高血压患者进行倾向评分匹配(propensity score matching,PSM)。将1 d以6 h为单位分为4个时间段,即0:00—5:59、6:00—11:59、12:00—17:59和18:00—23:59;以2 h为单位分为12个时间段,即0:00—1:59、2:00—3:59、4:00—5:59、6:00—7:59、8:00—9:59、10:00—11:59、12:00—13:59、14:00—15:59、16:00—17:59、18:00—19:59、20:00—21:59、22:00—23:59。比较合并高血压组与未合并高血压组在各时间段的发病例数及差异。

2 结果
2.1 患者的基线资料比较入选的1 006例行急诊PCI术的AMI患者的基线资料,见表1。与高血压组相比,非高血压组患者中男性占比偏高(P<0.001),年龄较小,身体质量指数(body mass index,BMI)较低(P=0.024),合并糖尿病较少(P<0.001),差异均有统计学意义(P<0.05);高脂血症、吸烟、饮酒者在两组间差异无统计学意义(P>0.05)。高血压组患者的入院时首次收缩压及入院时首次舒张压较非高血压组患者较高(P=0.002、0.006);两组间在心功能Ⅰ级和Ⅲ级上差异有统计学意义(P<0.001);诊断STEMI、入院时的心率、心功能Ⅱ、Ⅳ级、住院时间以及院内死亡在两组患者间差异无统计学意义(P>0.05)。
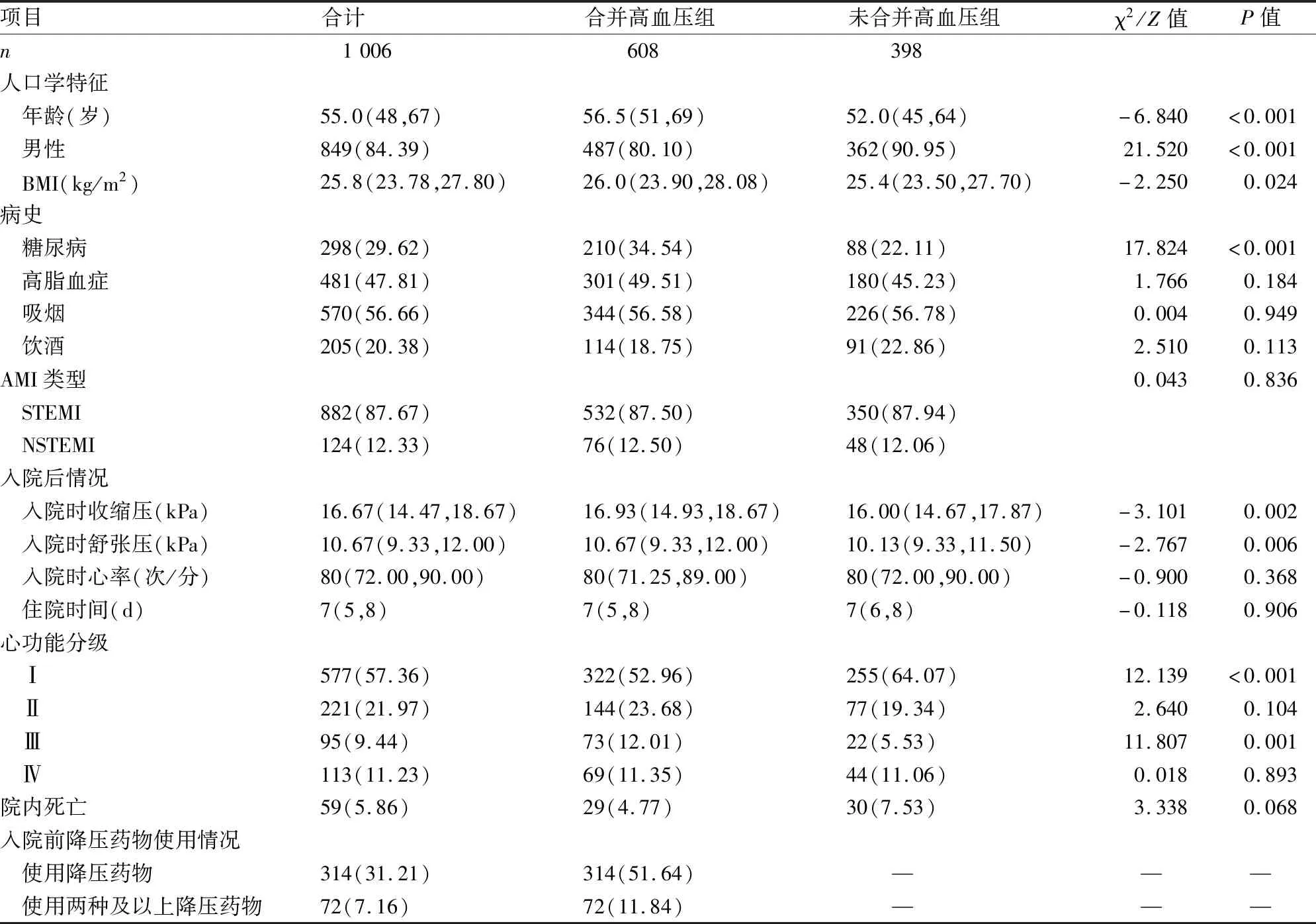
表1 2017年1月—2020年1月行急诊PCI术的AMI患者基线资料比较[n(%),M(P25,P75)]
在高血压组患者中314例入院前使用药物控制血压,其中72例联合使用药物降压;高血压组患者于6:00—11:59 AMI发病人数为235例,占比最多,院前是否联合使用降压药物对于高血压组患者于该时间段AMI发病的差异无统计学意义(P>0.05)。见表2。
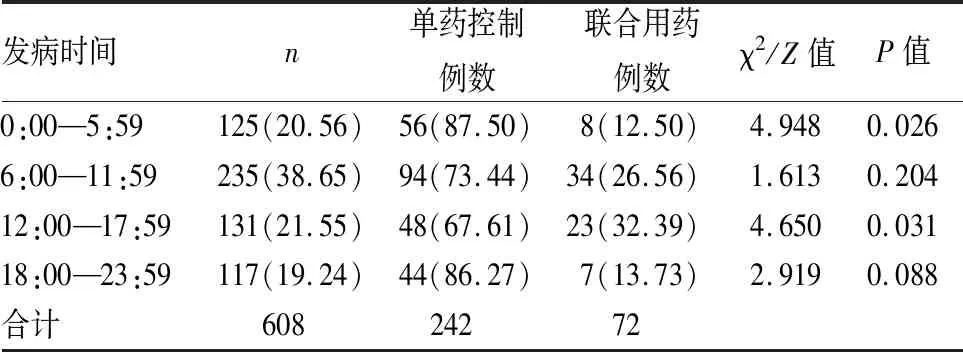
表2 608例高血压患者入院前降压药物的使用于各发病时间段的分布情况[n(%)]
2.2 倾向评分匹配后两组患者的比较将1 006例AMI患者经PSM后得到706例,分为合并高血压组353例,未合并高血压组353例。经过PSM除外年龄、性别、BMI、糖尿病、高脂血症、吸烟和饮酒等混杂因素,得出两组患者AMI的发病在各个时间段差异均有统计学意义(P=0.014、0.045、0.035、0.016),见表3。两组AMI的发病高峰时间均为6:00—11:59,见图1A。将时间以2 h为单位进一步细分后发现合并高血压组发病时间的清晨高峰为10:00—11:59(P=0.004,图1B),并且在凌晨2:00—3:59时出现了另一个高峰(P=0.002),见图1B。
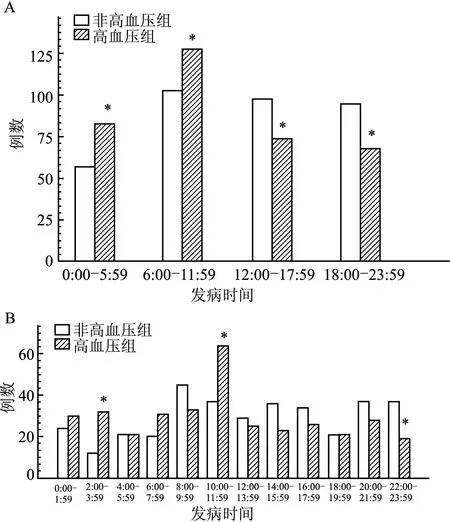
图1 两组患者发病时间分布比较
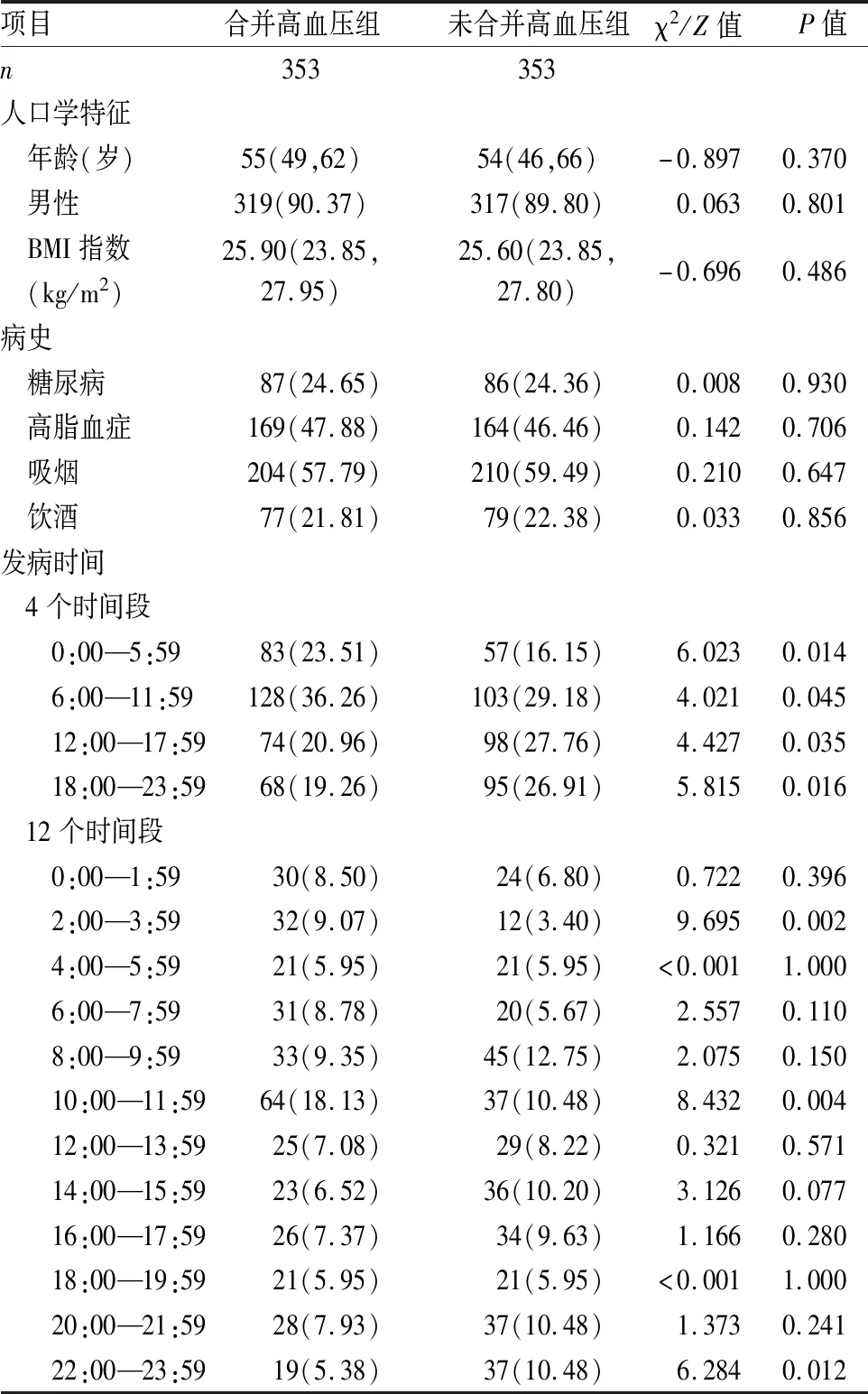
表3 倾向性匹配后两组患者的比较[n(%),M(P25,P75)]
2.3 AMI晨峰时间段发病的回归分析将所有患者的年龄、性别、BMI、高血压病史、糖尿病病史、高脂血症病史、吸烟史、饮酒史等多种基线指标与AMI是否在晨峰时间段发病进行回归分析。多因素Logistic回归分析提示,AMI合并高血压较未合并高血压相比,清晨时间段(6:00—11:59)发病的风险增加(OR,1.440;95%CI,1.089~1.904;P=0.011),且Hosmer-Lemeshow 检验显示该模型拟合良好(P=0.627)。见图2。
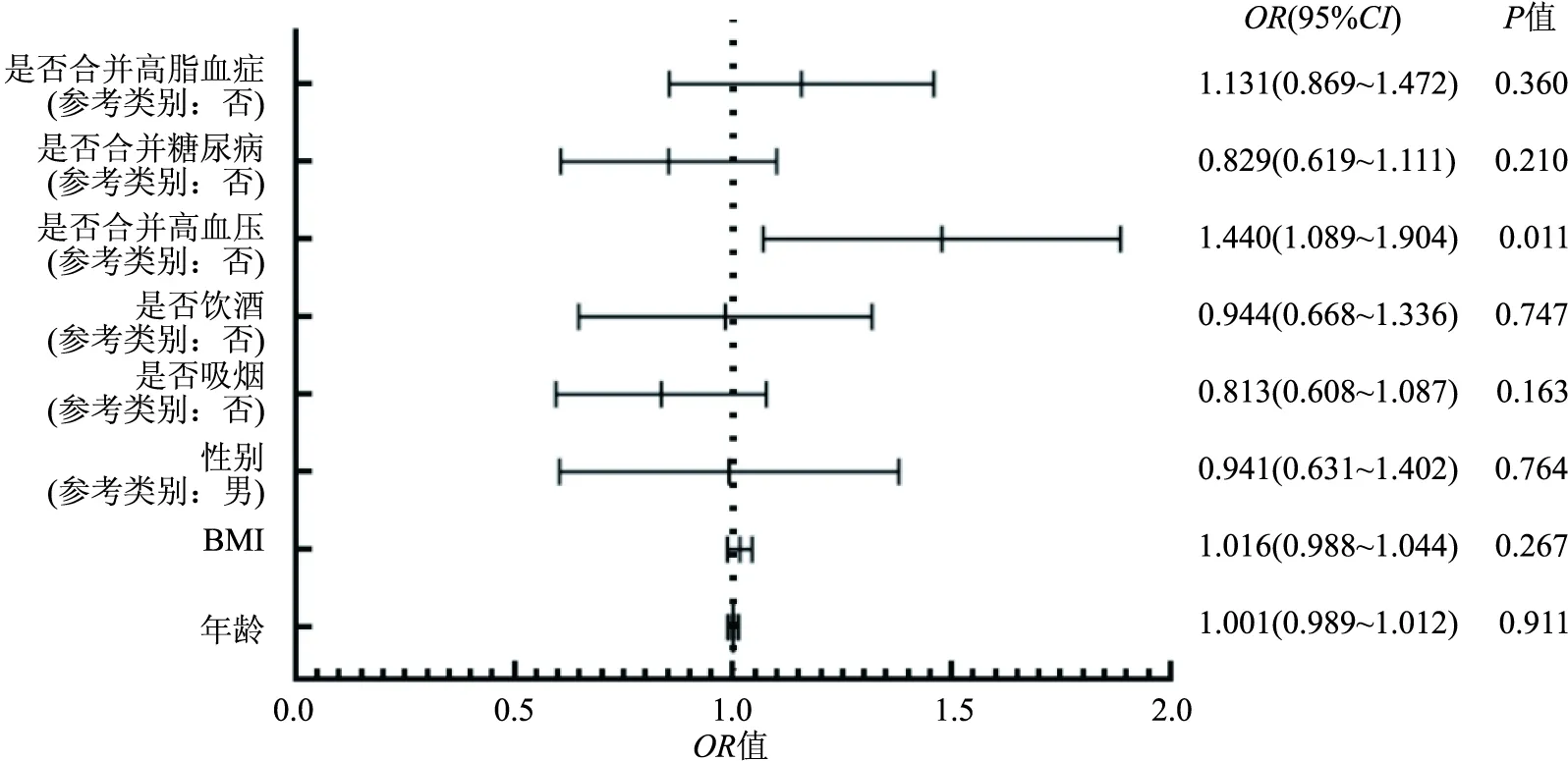
图2 所有AMI患者晨峰发病的Logistic回归分析森林图
3 讨论
根据《中国心血管病报告2018》[11]所述,目前中国心血管病患病率仍在持续上升,AMI在2002—2016年的总体病死率呈上升趋势,且AMI患者PCI术后的死亡风险受多种因素影响[12]。同时有证据表明昼夜节律的紊乱很大程度上加速了AMI的发生及发展[13]。
健康人存在“血压晨峰”[14],当患有高血压时会严重影响血压晨峰,增加血压变异并进一步损害血管内皮,导致心血管疾病的发生[15]。相关研究[16]表明,血压变异性与冠心病的严重程度呈正相关,并且在一定程度上可以预测心血管事件。相关研究[17]显示,血压昼夜节律的破坏会造成心脏的损害,并且血压昼夜节律的异常与冠状动脉病变程度相关。合并高血压会导致正常“两峰一谷”的杓型血压被破坏,这种恶性循环会使夜间血压不再降低,而晨起血压进一步升高,血压晨峰这个时间段则成为心脑血管疾病好发的时间[18]。在该研究中,AMI的高峰发病时间为6:00—11:59,这与Muller et al[3]的研究结果基本一致,且合并高血压组中高峰时间段发病人数占比显著高于未合并高血压组(36.26%vs29.18%,P<0.05),这也说明作为心血管疾病重要危险因素的高血压会干扰AMI的发病时间。
目前,就心血管疾病危险因素对AMI发病昼夜节律的影响研究较少。在一项关于弗雷明汉风险评分和高血压对ST段抬高型心肌梗死(ST segment elevation myocardial infarction,STEMI)的昼夜节律变化的研究[7]中,通过多因素回归分析显示,高血压是唯一与STEMI晨峰发病相关的独立变量(OR,0.43;95%CI,0.23~0.83;P=0.01)。该研究中,经过Logistic回归分析提示,与未合并高血压组相比,AMI合并高血压组在清晨时间段(6:00—11:59)发病的风险增加(OR,1.440;95%CI,1.089~1.904;P=0.011)。该研究与上述研究均表明高血压是影响AMI发病昼夜节律的危险因素,合并高血压将会影响AMI原有的发病晨峰,此研究的人群为STEMI患者,而该研究包含了STEMI及非ST段抬高型心肌梗死(non ST segment elevation myocardial infarction,NSTEMI)患者;其次该研究较上述研究相比纳入的病例数量更为充分,且经过PSM的统计学处理。
综上所述,正常血压晨峰时间与AMI的发病晨峰时间大致相符。对于高血压患者,尤其是已经合并心血管疾病的高血压患者,晨峰血压的控制至关重要。而在该研究中,使用降压药物的患者仅占所有高血压患者的51.64%,这意味着近半数高血压患者未合理控制血压,长此以往必将导致血管结构重塑、血压节律变异。因此,个体化的降压治疗是减少靶器官损害必不可少的环节之一。临床上,通过24 h动态血压监测掌握高血压患者血压节律的变异,根据动态血压结果调整降压药物、剂量及其服用时间;严格控制患者晨峰血压,可进一步降低心血管疾病及心血管事件的发生和进展。
