基于膀胱功能分类评估的康复护理应用于神经源性膀胱患儿的效果*
2022-06-30孟凡玲刘艳青张杰廖亚平陈玉莹
孟凡玲 刘艳青 张杰 廖亚平 陈玉莹
神经源性膀胱属于泌尿系统常见疾病,是控制排尿功能的中枢神经系统受到损伤导致的膀胱尿道功能障碍[1]。主要表现为尿频、尿急、尿不畅、尿潴留等症状,影响患者排尿,甚至导致肾功能衰竭,严重影响患儿的日常生活和学习[2]。目前常规康复治疗可以改善儿童神经源性膀胱出现的功能性障碍,但护理内容较为单一,使护理措施流于形式,治疗效果不是很理想。膀胱功能分类评估是根据患者的具体病情判断出患者具体属于哪一类型的膀胱病症,然后医护人员制定科学的、合理的、有针对性的治疗方案,更好地对症治疗,从而更好地保护患者的膀胱功能及改善肾功能,提升患者的生活质量[3]。医护人员根据具体的分类标准对患者进行系统化个性化的护理,能更好地减少患者泌尿系统的感染,以及膀胱功能的恢复,重视神经源性膀胱患儿的康复护理,有助于提高患儿的生活质量。本文旨在探究基于膀胱功能分类评估的康复护理应用于神经源性膀胱患儿的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取深圳市儿童医院2018年12月-2021年6月纳入的172例神经源性膀胱患儿,纳入标准:(1)均为神经源性膀胱,且符合文献[4]《神经源性膀胱护理实践指南(2017年版)》中神经源性膀胱诊断标准;(2)无精神疾病,言语表达清楚。排除标准:(1)合并泌尿系统功能异常;(2)合并肾脏功能异常;(3)资料不齐全等。按照简单随机数字表法分为对照组(n=86)和观察组(n=86)。其中对照组男45例,女41例;年龄8~14岁,平均(10.24±2.06)岁;病程7~40 d,平均(28.12±2.47)d;损伤部位:颈髓25例,腰髓35例,胸髓26例;膀胱功能障碍类别:协调性痉挛性膀胱14例,失协调痉挛性膀胱16例,协调性弛缓性膀胱24例,失协调弛缓性膀胱26例,近似生理性膀胱6例。观察组男44例,女42例;年龄7~15岁,平均(10.98±2.14)岁;病程 6~50 d,平均(30.42±1.48)d;损伤部位:颈髓22例,腰髓36例,胸髓28例;膀胱功能障碍类别:协调性痉挛性膀胱16例,失协调痉挛性膀胱20例,协调性弛缓性膀胱14例,失协调弛缓性膀胱16例,近似生理性膀胱20例。上述资料两组患者对比差异无统计学意义(P>0.05),具有可比性。研究经患儿及家属同意,经医院伦理委员会批准。
1.2 方法
两组均接受清洁间歇导尿治疗,根据年龄选10F~14F单枪管硅胶导尿管,每次在导尿前先洗手,碘伏棉球对尿道口周围消毒,并涂擦导尿管、导尿者手指,或单纯洗手后进行导尿,不需戴无菌手套、铺无菌巾。导尿管插入尿道内,直至出尿,观察尿液完全排空后将尿管拔出,煮沸灭菌后贮存在清洁的贮物盒上留作备用。导尿间隔需根据患儿膀胱安全容量、饮水量而决定,每天5~6次,学龄儿童可考虑上下午前后、睡前分别导一次。年龄较小儿童家长辅助导尿,年龄大者,可指导患儿自己学会导尿,或者让患儿随身携带导尿管方便导尿。
对照组同时实施常规护理干预,责任护理人员在患者入科后开展入科引导宣教,住院期间,责任护理人员对患者讲解促膀胱功能恢复的知识,并针对性开展康复训练指导,安排患者出院后接受责任护理人员出院指导。
观察组在对照组的基础上采用基于膀胱功能分类评估的康复护理,具体操作如下:(1)协调性痉挛性膀胱,患者主要是排尿频繁,尿液能正常排出,但是患儿会阴部无排尿感觉,因此这类患者护理重点是保证尿液顺利引流,做好会阴部清洁,男性应用接尿器,女性应用尿不湿,排尿后常规对会阴冲洗。(2)失协调痉挛性膀胱,患者主要是膀胱压力高出现尿液倒流的症状,医护人员对患者采取留置导尿管措施,操作中注意无菌及消毒,并且用400 ml生理盐水冲洗膀胱,每周3~4次,每次冲洗3~4 min。(3)协调性弛缓性膀胱,患者主要是膀胱平滑肌无力引起膀胱低压,出现尿潴留症状,医护人员应协助患者加强膀胱功能的训练。医护人员每天对患者膀胱底部进行按摩,5 min/次,2次/d,并引导患者进行深蹲、上楼梯改善膀胱功能,每次排尿前进行吸气,使尿液顺利排出。排尿后叮嘱患者吸气增加腹压,诱导尿液顺利排出,排出后对膀胱加压一次,减少残余尿量。(4)失协调弛缓性膀胱,患者膀胱压力及尿道括约肌严重失调,尿潴留症状严重,医护人员对患者留置导尿管,用400 ml生理盐水冲洗膀胱,每周 3次,3 min/次,并且每间隔5~7 h导尿一次,然后用碘伏对会阴部等进行消毒。(5)近似生理性膀胱:医护人员告知患者注意事项和造成的后果,每次排净尿液,不要憋尿,让患者养成好的习惯,减轻膀胱的损害。针对偶尔出现排尿障碍,可进行按摩或腹部热敷。
两组均护理干预7 d。
1.3 观察指标及评价标准
评估两组患儿临床疗效、尿动力学指标、尿路感染情况、生命质量评分情况。(1)临床疗效,显效:膀胱功能恢复正常,临床症状消失;有效:膀胱功能显著改善,临床症状有所改善;无效:膀胱功能没有发生任何改变,症状没有发生任何改变或者加重。总有效率=显效率+有效率[5]。(2)尿动力学指标:采用广州市浦东医疗设备股份有限公司的Ndly11尿动力学分析仪检测患儿的膀胱容量、膀胱顺应性、充盈末逼尿肌压等动力学指标。通过尿道将测压管放入患者的膀胱中,同时在患者直肠内放置另一个测压管,连接仪器进行检测。(3)尿路感染情况:出现尿频、尿急、尿痛,尿道分泌物增加,同时检测尿常规中白细胞数量增加,可判定为尿路感染。(4)生命质量评分:采用Qualiveen量表进行测量,量表包括缺陷、强制、焦虑、情感4个项目,每个项目分值为0~100分,分值越高生命质量越低[6]。
1.4 统计学处理
数据录入SPSS 22.0软件中分析,计数资料用率(%)表示,采用χ2检验,计量资料用(±s)表示,采用t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效对比
观察组总有效率为94.00%,高于对照组的84.00%(P<0.05),见表 1。
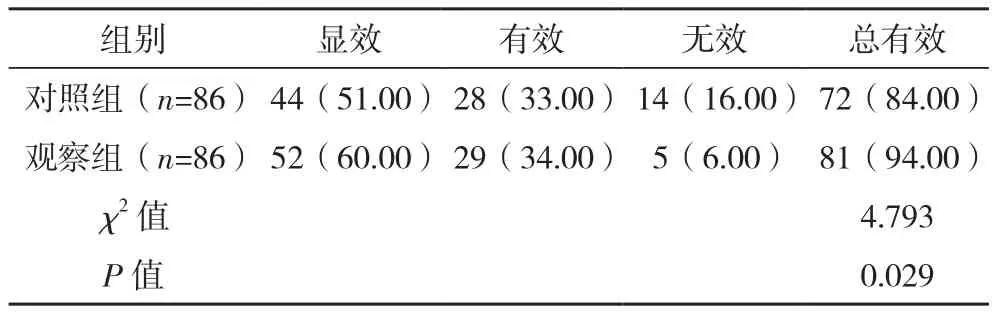
表1 两组临床疗效比较[例(%)]
2.2 尿动力学指标比较
干预后,尿动力学各项指标中观察组患儿的膀胱容量和膀胱顺应性均高于对照组,观察组患儿充盈末逼尿肌压低于对照组(P<0.05),见表2。
表2 两组尿动力学指标比较(±s)
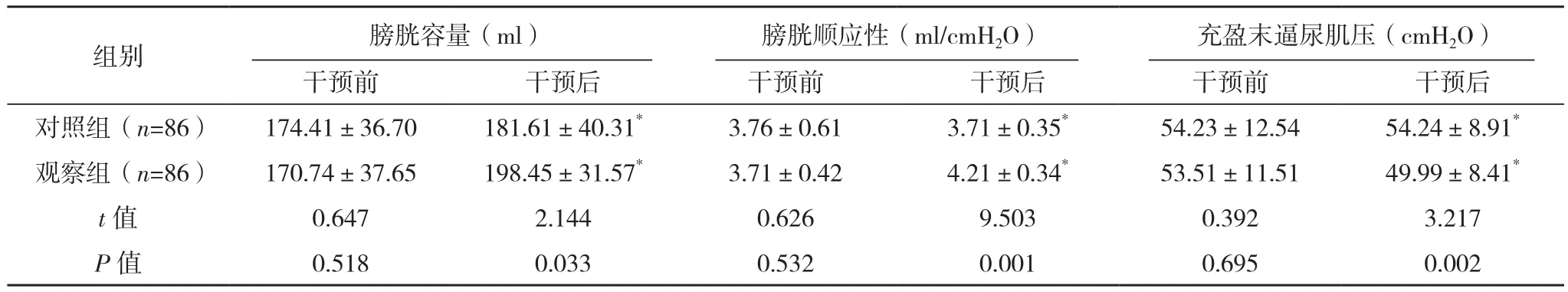
表2 两组尿动力学指标比较(±s)
*与本组干预前比较,P<0.05。
组别 膀胱容量(ml) 膀胱顺应性(ml/cmH2O) 充盈末逼尿肌压(cmH2O)干预前 干预后 干预前 干预后 干预前 干预后对照组(n=86) 174.41±36.70 181.61±40.31* 3.76±0.61 3.71±0.35* 54.23±12.54 54.24±8.91*观察组(n=86) 170.74±37.65 198.45±31.57* 3.71±0.42 4.21±0.34* 53.51±11.51 49.99±8.41*t值 0.647 2.144 0.626 9.503 0.392 3.217 P值 0.518 0.033 0.532 0.001 0.695 0.002
2.3 尿路感染情况比较
干预后,观察组患儿尿路感染率低于对照组(P<0.05),见表 3。
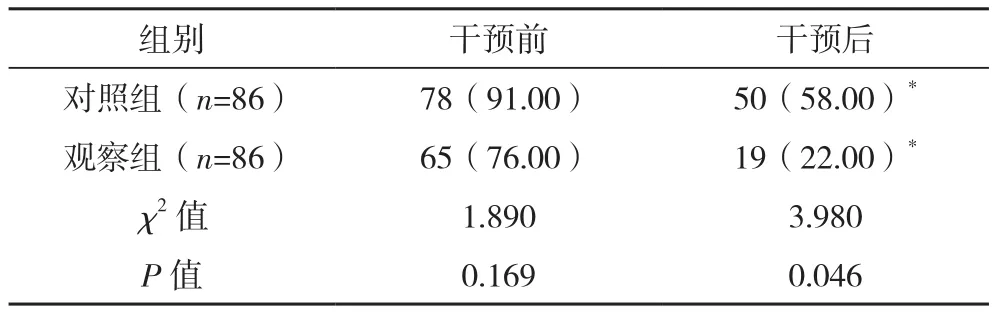
表3 两组尿路感染情况比较[例(%)]
2.4 生命质量评分比较
与干预前相比,两组干预后生命质量评分均降低,且干预后观察组患儿生命质量各项目评分均低于对照组(P<0.05),见表4。
表4 两组生命质量评分比较[分,(±s)]
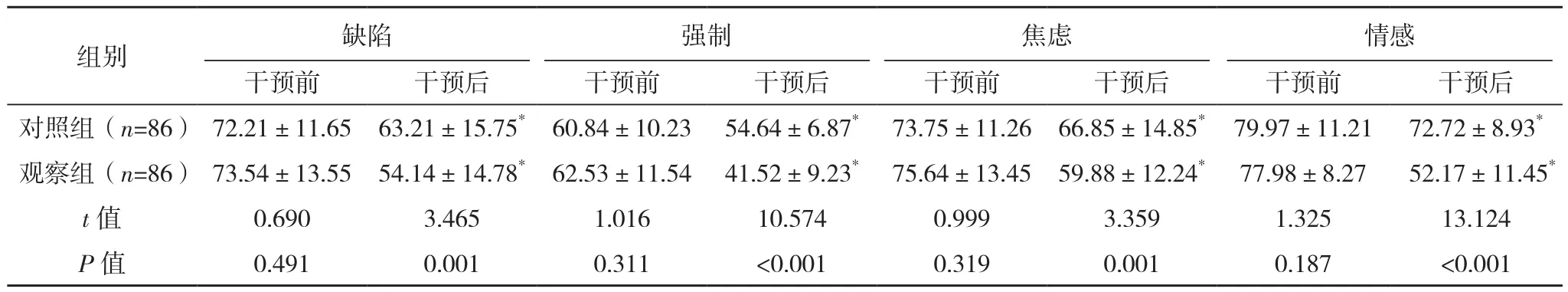
表4 两组生命质量评分比较[分,(±s)]
*与本组干预前比较,P<0.05。
组别 缺陷 强制 焦虑 情感干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后对照组(n=86) 72.21±11.65 63.21±15.75* 60.84±10.23 54.64±6.87* 73.75±11.26 66.85±14.85* 79.97±11.21 72.72±8.93*观察组(n=86) 73.54±13.55 54.14±14.78* 62.53±11.54 41.52±9.23* 75.64±13.45 59.88±12.24* 77.98±8.27 52.17±11.45*t值 0.690 3.465 1.016 10.574 0.999 3.359 1.325 13.124 P值 0.491 0.001 0.311 <0.001 0.319 0.001 0.187 <0.001
3 讨论
神经源性膀胱是因神经调控机制紊乱,导致患儿的下尿路功能障碍,严重时引发结石等并发症,危害肾功能,影响患儿的生命健康[7-8]。目前主要的治疗方式为一般治疗、药物治疗、手术治疗等,治疗主要是为了解除患者的病症,但是治疗后的康复护理更为重要,常规护理干预能改善患儿的生活质量,减小并发症的发生,但护理干预效果不理想,不能针对性地解决患儿的病情。因此,基于膀胱功能分类评估的康复护理模式便应运而生,膀胱功能分类评估是为了对患者的病情做更细致的分类,以便医护人员准确地判断并制定出科学的、合理的治疗方案和康复训练措施,提升护理干预效果。采取针对性治疗的前提是对病情准确的判断,所以膀胱功能的具体分类在治疗儿童神经源性膀胱时必不可少[9]。
本研究结果显示,观察组总有效率高于对照组(P<0.05),这提示膀胱功能分类评估的康复护理能更好提高对本疾病的干预效果。基于膀胱功能分类康复护理措施,让患儿减轻焦躁、不安等消极情绪,采取正确的护理方案,促进患儿的术后愈合,恢复患儿的膀胱功能。针对患者具体病情采用个体化的康复治疗能更好地改善患者的病情,减轻病痛,恢复患儿的身体健康[10]。观察组患儿尿路感染情况低于对照组(P<0.05),这提示膀胱功能分类评估康复护理能有效减少尿路感染的发生率。分析其原因可能与膀胱分类评估护理能根据不同患儿的具体病情采取最佳的护理方案,对患儿进行康复护理,减轻患儿术后恢复期的二次感染情况。神经源性膀胱患儿的病症不同护理的方式也应具体分析,对于协调性痉挛性膀胱患儿主要是尿液引流及会阴部皮肤的护理,而失协调性痉挛性膀胱患儿的护理主要是留置导尿,及时对膀胱清洗消毒,防止外界病菌入侵,减少尿路感染。膀胱功能分类评估康复护理能对患儿病情做细致的分类,根据患儿的膀胱受损情况,采取最佳的护理方案,减轻患儿的感染,促进患儿的痊愈[11]。
本研究结果显示,干预后,观察组尿动力学各项指标中患儿的膀胱容量和膀胱顺应性均高于对照组,观察组患儿充盈末逼尿肌压低于对照组;与干预前相比,干预后观察组患儿生命质量各项目评分均低于对照组(P<0.05),这提示膀胱功能分类评估康复护理能改善患儿尿动力学指标,提高其生命质量。分析其原因可能与膀胱功能分类康复护理有针对性地对患儿进行医治,根据不同的病情分类,协调性弛缓性膀胱患儿主要护理是按摩、深蹲等康复训练,对患儿膀胱及会阴部进行按摩,能刺激患儿的膀胱神经,深蹲锻炼能减轻膀胱平滑肌无力,增强膀胱压力及患儿膀胱的容量。膀胱分类评估护理能更好地对患儿症状进行治疗,改善患儿的尿动力学的各项指标,使患儿膀胱功能恢复。同时膀胱分类评估护理针对性地对患儿进行护理,使患儿的焦虑、情感、缺陷、强制等评分均较低,减轻患儿的消极情绪,使患儿更好感受到来自医护人员的关心,增强患儿的自信心,患儿更好地配合治疗和康复训练。实施膀胱功能分类康复护理,可以准确把握患儿的膀胱功能损伤类型,医护人员可以给予患儿准确科学的康复训练,减少泌尿系统感染和并发症的发生,减轻患儿的痛苦和消极情绪,提高患者的生存质量和健康,在儿科临床中具有较大的研究价值[12]。
综上,基于膀胱功能分类评估的康复护理应用于神经源性膀胱患儿的治疗具有良好的临床效果,改善膀胱功能,能有效改善患儿尿动力学指标,减少尿路感染情况,提高患儿的生命质量。
