单肺通气保护策略在肺叶切除术中的应用
2022-06-29林贤钻
林贤钻
单肺通气(OLV)是肺叶切除术中常用的通气方法,是通过建立支气管导管,只对非手术侧肺进行通气的方法,能起到隔离患侧、防止分泌物流入健康肺侧的作用。OLV虽能在胸科手术中起重要作用,但它也是造成肺部损伤的危险因素,它会导致患者进行胸科手术时发生肺部损伤的风险增高,术后也更容易出现其他肺部并发症,严重影响患者预后,缺乏有效的策略性保护措施[1-2]。有研究表明,在进行肺部通气时实施保护性通气策略能有效改善肺功能,且能显著减少肺损伤和术后并发症[3-4]。故本次研究对肺叶切除术患者实施单肺通气保护策略,旨在探究其临床治疗效果,现取得一定成果,报道如下。
1 资料与方法
1.1 一般资料
选取福建医科大学附属泉州第一医院2019年4月-2020年10月收治的114例行肺叶切除术的患者作为研究对象。纳入标准:(1)确诊为肺内恶性肿瘤或其他疾病需进行肺叶切除手术[5];(2)需进行单肺通气;(3)美国麻醉医师协会(ASA)分级Ⅰ或Ⅱ级[6]。排除标准:(1)有其他恶性肿瘤;(2)有严重心脏或其他重要器官功能疾病;(3)胸腔畸形。随机将其分为A组(57例)和B组(57例)。两组一般资料比较差异无统计学意义(P>0.05),有可比性,见表1。本研究经医院伦理委员会批准,患者及家属知情同意。
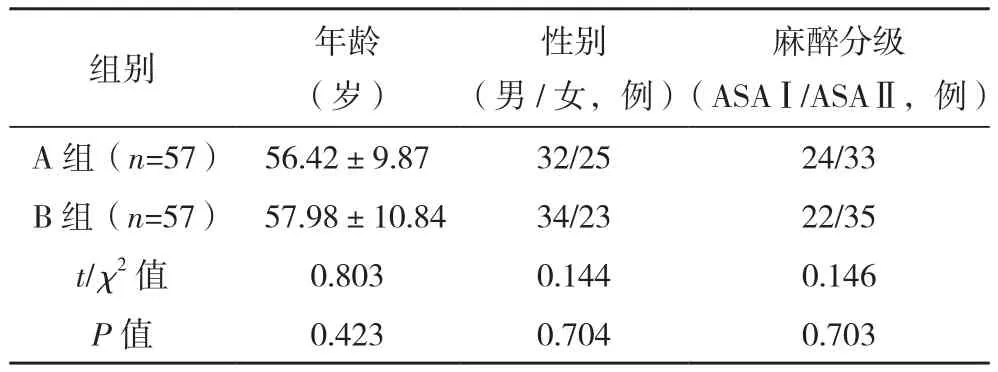
表1 两组一般资料比较
1.2 方法
两组均进行肺叶切除术,麻醉诱导均采用0.4 μg/kg舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171,规 格:50 μg/ml)、2 mg/kg丙泊酚(西安力邦制药有限公司,国药准字 H20040300,规格:50 ml∶500 mg)、0.6 mg/kg 罗库溴铵(浙江仙琚制药股份有限公司,国药准字H20093186,规格:5 ml∶50 mg)。麻醉维持使用丙泊酚 2~4 mg/(kg·h),右美托咪定(四川国瑞药业有限责任公司,国药准字H20110097,规格:2 ml∶0.2 mg)用量控制在 0.4~0.6 μg/(kg·h),舒芬太尼用量控制在 0.3~0.4 μg/(kg·h)。手术时使用双腔支气管进行插管,其中B组术中采用常规单肺通气:潮气量设置为8~12 ml/kg,呼吸末正压设置为1.5 kPa,呼吸比为1∶2。A组术中实施单肺通气保护策略,采用小潮气量通气并合理控制呼吸末正压,具体方法如下:调整潮气量5~6 ml/kg,呼气末正压在 1.5 kPa,呼吸比为 1∶2。
1.3 观察指标及评价标准
(1)肺功能:比较两组术前及术后3 d的用力肺活量(FVC)、第1秒用力呼气容积(FEV1)、一秒率(FEV1/FVC)。(2)炎症因子:比较两组术前及术后3 d炎症因子:采集患者清晨空腹静脉血3 ml,于离心机3 000 r/min分离血清,使用酶联免疫吸附测定(ELISA)法测定患者炎症因子[肿瘤坏死因子(TNF-α)、白细胞介素-6(IL-6)、白细胞介素-1β(IL-1β)]水平。(3)术后并发症:比较两组术后并发症(脓胸、肺不张、肺感染)发生情况。
1.4 统计学处理
2 结果
2.1 两组肺功能比较
两组术后3 d的FVC、FEV1、FEV1/FVC均较术前有显著下降(P<0.05),术后 3 d,A 组 FVC、FEV1、FEV1/FVC均明显高于B组(P<0.05),见表2。
表2 两组肺功能比较(±s)
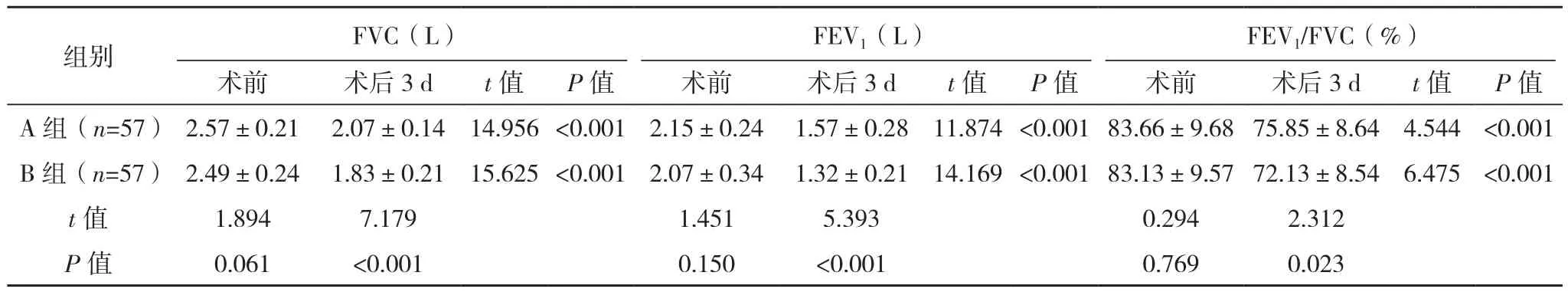
表2 两组肺功能比较(±s)
组别 FVC(L)FEV1(L)FEV1/FVC(%)术前 术后3 d t值 P值 术前 术后3 d t值 P值 术前 术后3 d t值 P值A组(n=57) 2.57±0.21 2.07±0.14 14.956 <0.001 2.15±0.24 1.57±0.28 11.874 <0.001 83.66±9.68 75.85±8.64 4.544 <0.001 B组(n=57) 2.49±0.24 1.83±0.21 15.625 <0.001 2.07±0.34 1.32±0.21 14.169 <0.001 83.13±9.57 72.13±8.54 6.475 <0.001 t值 1.894 7.179 1.451 5.393 0.294 2.312 P值 0.061 <0.001 0.150 <0.001 0.769 0.023
2.2 两组炎症因子比较
两组术后 3 d的 TNF-α、IL-6、IL-1β 水平均较术前有显著升高(P<0.05),术后 3 d,A 组TNF-α、IL-6、IL-1β 水平明显低于 B 组(P<0.05),见表3。
表3 两组炎症因子比较[pg/ml,(±s)]

表3 两组炎症因子比较[pg/ml,(±s)]
组别 TNF-αIL-6IL-1β术前 术后3 d t值 P值 术前 术后3 d t值 P值 术前 术后3 d t值 P值A 组(n=57) 4.96±1.32 9.84±1.47 18.648 <0.001 4.31±1.17 18.45±2.58 37.684 <0.001 4.13±1.95 22.45±3.57 34.001 <0.001 B 组(n=57) 4.87±1.34 10.51±1.45 21.567 <0.001 4.26±1.24 20.24±4.12 28.041 <0.001 4.27±1.94 24.95±4.12 34.285 <0.001 t值 0.361 2.450 0.221 2.780 0.129 3.462 P值 0.719 0.016 0.825 0.006 0.897 <0.001
2.3 两组并发症比较
A组术后并发症总发生率明显低于B组(P<0.05),见表 4。
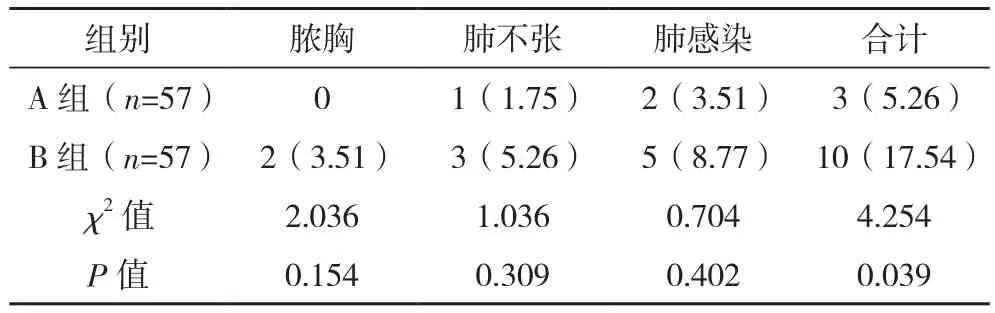
表4 两组并发症比较[例(%)]
3 讨论
传统OLV在进行通气时,其高潮气量和高气道压会导致患者肺部弥漫性肺泡,进而导致患者毛细血管损伤,引起呼吸机相关性机械肺损伤,同时呼气末正压不足时可能会使肺萎缩,水平过高时又会导致肺泡过度扩张造成损伤,对患者肺功能造成严重影响,降低患者预后质量。本次研究中发现,术后3 d,两组FVC、FEV1、FEV1/FVC均较术前有显著下降,但A组FVC、FEV1、FEV1/FVC均明显高于B组(P<0.05),这说明单肺通气保护策略能显著减少肺叶切除术患者肺损伤且对其肺功能具有保护作用。推测其原因是,FVC、FEV1、FEV1/FVC常用来反映患者肺功能好坏,当患者肺功能受损时,FVC、FEV1、FEV1/FVC均会有所降低,而在本次研究中进行单肺通气保护策略时,潮气量在合理范围内被尽可能调低,并合理控制呼气末正压和呼吸比[7]。使肺泡持续保持开放状态,防止肺萎缩或反复扩张对肺造成损伤,同时还能促进肺表面活性物质合成,保护肺功能,从而使A组患者FVC、FEV1、FEV1/FVC均高于B组[8-9]。
在胸外科手术进行OLV时,吸氧浓度过高会使肺泡产生吸收性肺不张,增加机体氧化应激反应,同时非肺通气侧在结束通气后血液重新灌注时,会导致炎性因子激增,发生再灌注损伤[10]。肺损伤和炎症反应又会导致患者易出现其他多种并发症,严重影响患者预后,延长患者恢复时间。本次研究中发现,术后3 d,两组TNF-α、IL-6、IL-1β水平均较术前有显著升高,但A组TNF-α、IL-6、IL-1β水平均明显低于B组(P<0.05),且A组术后并发症总发生率明显低于B组(P<0.05),这说明单肺通气保护策略能明显减少肺叶切除术患者炎症因子水平,减少其肺损伤和并发症发生。推测其主要原因是,TNF-α、IL-6、IL-1β水平常与机体炎症反应的强度呈正相关,当机体收到创伤发生炎症反应时,TNF-α、IL-6、IL-1β水平均会有明显升高,而在本次研究中进行OLV时,调整潮气量,小潮气量可以改善术后气体交换,减少肺部炎症发生,改善肺部氧和功能。同时合理控制呼气末正压和呼吸比能维持肺泡处于开放状态,避免肺萎缩或是肺不张情况发生。多种保护措施联合,降低了患者TNF-α、IL-6、IL-1β水平,减少炎症反应造成的肺损伤,同时也降低其他并发症发生概率[11-12]。
综上所述,单肺通气保护策略能明显减少肺叶切除术患者肺损伤,降低患者炎症反应,降低并发症发生概率,同时能有效保护患者肺功能,更有利于患者康复。
